不同分型的缺血性卒中患者急性期高血压特点及其对预后的影响
2017-07-01齐江彤陈伟良
徐 雷 齐江彤 陈伟良
不同分型的缺血性卒中患者急性期高血压特点及其对预后的影响
徐 雷 齐江彤 陈伟良
目的 探讨不同分型的缺血性卒中患者急性期高血压变化特点及其对预后的影响。方法 发病<48h入院的缺血性脑卒中患者238例。参照中国缺血性卒中亚型(CISS)分型标准,将入选患者分为5组,动态监测患者入院7d的血压变化,并在入院后14d及随访3个月时评价近、远期神经功能评分,采用Spearman相关分析法,分析影响各组预后不良的相关因素。结果 5组患者的平均血压在入院<24h下降较快,入院24~72h内仍会缓慢下降,入院4~7d内趋于稳定。各组间平均收缩压(SBP)、舒张压(DBP)变化趋势差异无统计学意义。各组患者入院<24h平均血压及入院后<7d平均血压与近期预后不良(死亡/残疾)和远期预后不良(死亡/残疾)呈U型关系;入院24h平均SBP在140~160mmHg,DBP在80~90mmHg时预后最好,入院7d平均SBP 130~150mmHg,DBP 75~85mmHg时预后最好。然而不同病因缺血性卒中患者发病后预后不良的影响因素各不相同,<24h内SBP下降幅度与大动脉粥样硬化、心源性卒中患者预后不良显著相关(P=0.048,0.045)。结论 急性缺血性卒中患者急性期血压有自发下降趋势,不同病因血压异常缺血性卒中急性期血压变化无明显差异。卒中急性期血压与预后不良呈U型关系。入院<24h SBP下降过快可能增加大动脉粥样硬化、心源性卒中患者的预后不良。
缺血性卒中 急性期 CISS 高血压 预后
急性缺血性卒中(AIS)是最常见的卒中类型,占全部卒中发病的60%~80%。其急性期的时间划分尚不统一,一般指发病后<2周。近年来,AIS发病率呈逐渐上升趋势[1]。临床研究已经证实,高血压是导致缺血性脑卒中发生的重要危险因素。缺血性脑卒中患者急性期血压异常有明显的普遍性[2]。作者对AIS患者进行持续7d的血压监测,并随访3个月,旨在观察急性期缺血性卒中亚型(CISS)高血压的变化特点及其与预后的关系,以期能够为AIS患者高血压的处置提供依据。
1 临床资料
1.1 一般资料 选择2014年9月至2016年3月本院收治的AIS患者238例,未完成随访10例,退组8例,完成3个月随访220例,其中男116例,年龄32~80岁,平均年龄(61.43±12.58)岁;女104例,年龄41~89岁,平均年龄(64.97±13.21)岁。入选标准:(1)入选患者均符合全国第四届脑血管病学术会议制定的诊断标准[3],并经头颅核磁共振检查诊断证实。(2)选择发病<48h入院采取非血管再通治疗患者,若患者晨醒发现症状,以夜间入睡时间作为起病时间。(3)入院时血压:SBP≥140mmHg并<220mmHg和(或)DBP≥90mmHg并<110mmHg。(4)至少完成入院后7d的血压监测记录(急性期死亡者至少完成入院后24h血压监测)。(5)患者家属知情同意。排除标准:(1)高血压脑病、心力衰竭、急性心肌梗死、主动脉夹层、急性肾衰的患者。(2)存在原发醛固酮增多症、嗜铬细胞瘤、肾血管性高血压等继发高血压患者。(3)出血性卒中患者。(4)无法随访及退组患者。观察期内不予降压治疗,患者SBP≥220mmHg和(或)DBP≥120mmHg及出现严重上消化道出血即退组。
1.2 方法 (1)资料收集:收集入组患者基本资料,包括患者姓名、性别、年龄、既往史(高血压、糖尿病、高脂血症、吸烟、饮酒);入院临床生化及血常规指标。(2)分组:所有入选患者除进行头颅MRI及头颅CT检查外,入院后尽早完成颈动脉及心脏彩色多普勒超声,24h动态心电图,颅脑CTA血管造影等相关检测。结合患者病史、辅助检查,参照CISS分型标准[4],将入组患者按病因分为5组:Ⅰ组,大动脉粥样硬化(LAA)100例;Ⅱ组,心源性卒中(CS)38例;Ⅲ组,穿支动脉疾病(PAD)43例;Ⅳ组,其他病因(OE)5例;Ⅴ组,病因不确定(UE)34例。(3)观察指标:由经过系统培训的神经内科护士用标准水银柱式血压计统一测量各组患者,入院<24h测量1次/2h,入院2~3d测量1次/4h,以后至出院测量1次/6h。由神经内科医师应用美国国立卫生研究院脑卒中量表(NIHSS)及Barthel指数(BI)评定患者入院、发病后14d、3个月得分,并根据得分评定疗效。(4)预后判断:采用Barthel指数(BI)[5]。①近期预后:在发病14d时评价,若<14d出院在出院当天评价,由于死亡人数少,为便于统计,采取预后良好、预后不良(死亡/残疾)。AIS患者近期预后良好的定义BI≥85,预后不良的定义为BI<85。②远期预后:在发病3个月时评价,随访以门诊复诊方式为主。其中预后良好的定义BI≥85,预后不良的定义为BI<85。1.3 统计学方法 采用SPSS22.0统计软件。计量资料用(x±s)表示,计数资料用例数及百分比表示。组间不同时间点收缩压及舒张压采用重复测量的方差分析。血压及其他因素与近期、远期不良预后的相关性采用Spearman相关分析,以P<0.05为差异有统计学意义。
2 结果
2.1 AIS患者高血压变化特点 各组患者的平均血压在入院24h内下降较快,入院24~72h内仍会缓慢下降,入院4~7d内趋于稳定。各组间平均SBP、DBP变化趋势差异无统计学意义。见表1、2。
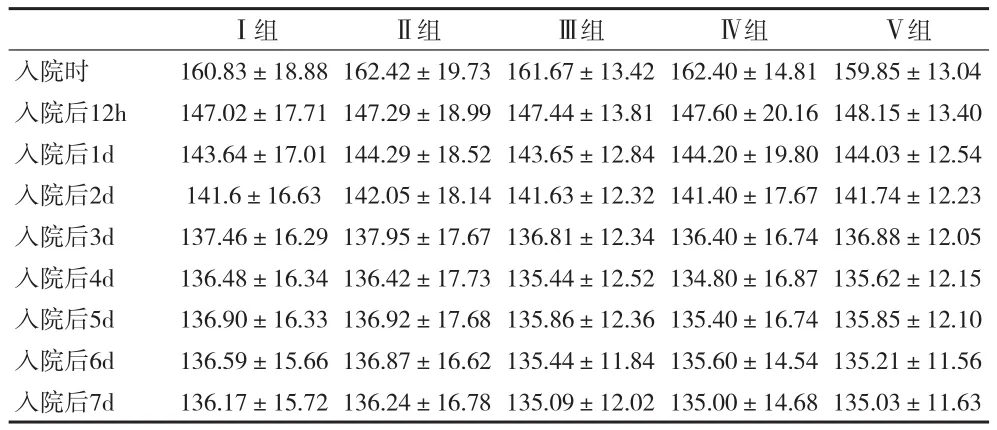
表1 各组患者不同时点的SBP(x±s)
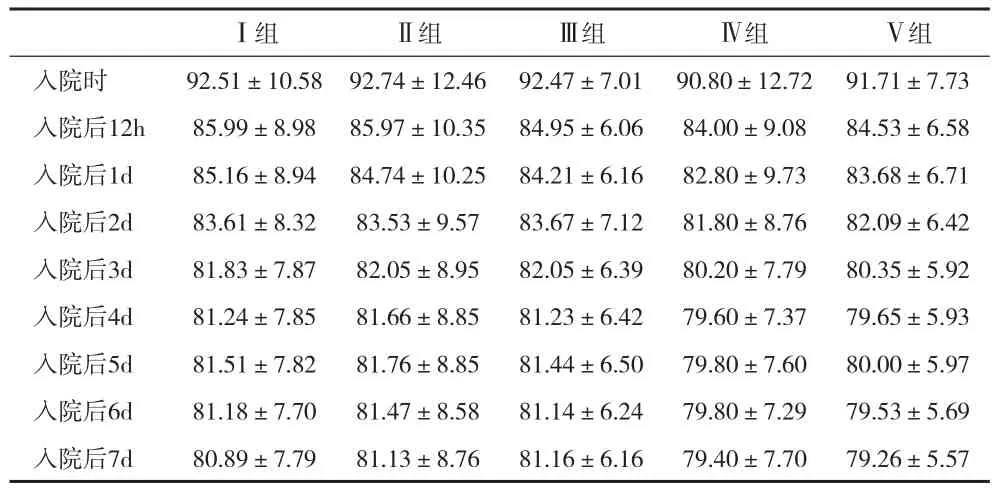
表2 各组患者不同时间点的DBP比较(x±s)
2.2 各亚型AIS患者预后不良情况 Ⅰ组近期预后不良29例、远期预后不良20例;Ⅱ组近期预后不良24例、远期预后不良17例;Ⅲ组近期预后不良9例、远期预后不良6例;Ⅳ组近期预后不良2例、远期预后不良1例;Ⅴ组,近期预后不良6例、远期预后不良5例。2.3 缺血性卒中急性期血压与预后不良的关系 入院24h平均SBP、DBP与AIS患者近期预后不良及远期预后不良呈U型关系,血压过高或过低者预后均差。入院SBP 140~160mmHg,DBP 80~90mmHg时预后最好。各组患者入院24h内的血压最佳临界值无差异(OE组由于样本数不大无法统计)。入院后7d内平均SBP、DBP与AIS患者近期预后不良及远期预后不良也呈U型关系,血压过高或过低者预后均差。入院SBP在130~150mmHg,DBP在75~85mmHg时预后最好。各组患者7d内的血压最佳临界值无差异(OE组由于样本数不大无法统计)。
2.4 AIS患者各亚组近期预后不良相关分析 见表3。
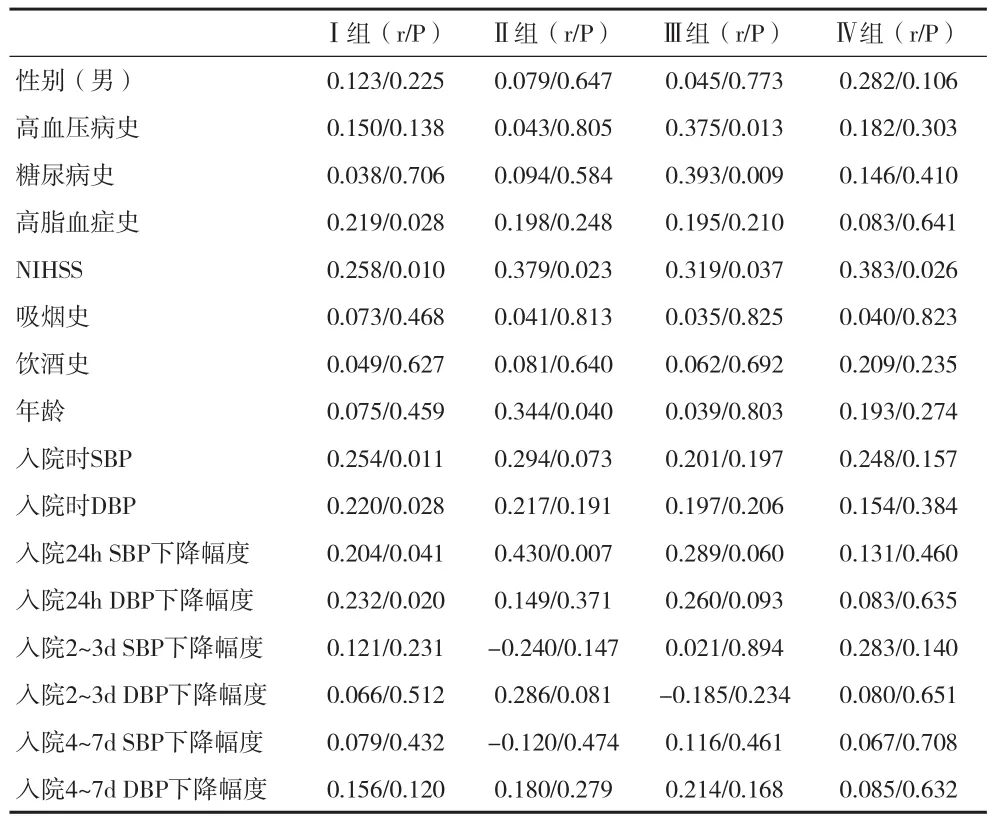
表3 AIS患者各亚组近期预后不良相关分析(x±s)
3 讨论
脑卒中是目前影响人类健康的严重疾病之一,血压异常是卒中急性期常见并发症,80%以上的卒中患者在24h内出现急性高血压反应,使血压高于正常值水平或高于原有高血压基础血压水平[6-7]。流行病学研究[7]表明AIS患者血压变化具有一定的规律,即发病后数小时开始自然下降,随着缺血性脑卒中的病情缓解,脑血管调节功能恢复,脑卒中发病7d左右部分患者血压降至发病前水平。郭建一等[8]研究显示,12h达到高峰的急性期血压,于5d内下降至病前水平,7~14d基本稳定,并认为无论是否降压治疗,患者恢复至正常血压时间无显著差异。杨琦等[9]用动态监测血压的方法也发现入院24h的平均血压较入院时血压明显降低,这种下降趋势持续到入院后第4天,4d以后血压趋于平稳。与本资料结果相似。
AIS患者血压升高的原因尚未清楚,结合现有资料考虑与以下因素有关:(1)高血压病史:是影响AIS血压升高的重要因素,有高血压病史的脑梗塞患者的收缩压水平明显高于无高血压者。Britton等对208例急性脑梗塞患者进行配对研究,发现脑梗塞组病前有高血压史者占46%,对照组仅有26%。(2)各种原因导致的应激反应:脑组织缺血水肿导致的占位效应、患者的紧张焦虑、“白大衣效应”、睡眠障碍、膀胱充盈、缺氧、疼痛等均可使焦感-肾上腺髓质系统、肾素-血管紧张素-醛固酮系统被激活,血管升压素分泌增多,引起血管收缩,外周血管阻力增大,导致血压上升。(3)血管反应性变化:梗塞后脑血管自动调节机制受损,使血压调节的下限上移致较高水平,循环系统通过系统调控升高血压以保证脑血流量供给[10]。由此可见,AIS患者的血压变化复杂,既有生理性反应,也存在病理性因素,是多种因素共同作用的结果;同样对于AIS患者血压的自发下降原因也不清楚,可能与患者病情本身的平稳、环境的适应、脑血管调节功能的恢复有关。
缺血性卒中不同时间点血压与预后的关系目前尚未得出统一结论。有研究表明,卒中后血压适度增高是一种适应性反应,对脑组织有保护作用[11]。也有报道,卒中后<24h血压下降与卒中后3个月时预后不良是独立相关的[12]。Vemmos等研究表明脑卒中<14d的病死率与远期预后不良与患者卒中后<24h的血压呈“U”型关系,特别提出伴有高血压患者也符合这一规律,只是曲线右移[13]。谭燕等[14]研究发现入院时SBP与DBP均与预后不良呈U型关系,24h内血压在140/90mmHg左右,预后不良最低。本资料中关于AIS各组患者血压与卒中近远期预后不良关系符合上述研究特征。AIS血压与卒中预后不良呈“U”型关系的机制可能为:血压过低导致脑灌注压降低,继而导致脑缺血加重;血压过高,可导致颅内压升高加重脑水肿,使早期卒中再发,症状性出血的转换。
国外有研究认为,缺血性脑卒中发生后<24h的血压快速下降是缺血性脑卒中3个月不良预后的独立危险因素[12]。本资料结果表明,LAA组的影响因素较多,但LAA和CS组入院24h SBP下降幅度、NIHSS评分与患者近、远期预后不良显著相关(P<0.05),而在PAD、UE组未得出相同结论,PAD组原因可能与患者梗死病灶较小,缺血半暗带体积也较小,入院时神经功能受损较轻有关,而UE组的原因不明确。提示LAA和CS型的缺血性卒中患者在入院24h内降压需慎重,过早的降压可能增加患者的预后不良。
[1] 中华医学会神经病学分会脑血管病学组,急性缺血性脑卒中诊治指南撰写组.中国急性缺血性脑卒中诊治指南2010.中国全科医学,2011,(12):4013-4015.
[2] Zhao R,Liu FD,Wang S,et al.Blood pressure reduction in the acute phase of an ischemic atroke does not improve short-or long-term depend encyormortality:a Meta-analysis of current literature.Medi cine(Baltimore),2015,94(23):896.
[3] 中华神经科学会,中华神经外科学会.各类脑血管疾病诊断要点(1995).临床和实验医学杂志,2013,12(7):559.
[4] Gao S,Wang YJ,Xu AD,et al.Chinese ischemic stroke.Front Neurol,2011,2:1-5.
[5] 张世洪,吴波,谈颂.卒中登记研究中Barthel指数与改良的Rankin量表的适用性与相关性研究.中国循证医学杂志,2004,4:871-874.
[6] Ritter MA,Kimmeyer P,Heuschmann PU,et al. Blood pressure threshold violations in the first 24 hours after admission for acute stroke:frequency,timing,predictors,and impact on clinical outcome. Stroke,2009,40(2):462.
[7] Jauch EG,Saver JL,Adams HP,et al.Guidelines for the early management of patients with acute ischemic stroke:a guideline for healtheare professionals from the American Heart Association/ American Stroke Association.Stroke.2013,44(3):870-947.
[8] 郭建一,赵卫东,陈泉,等.脑梗死急性期患者的高血压分级及其血压变化的分析.临床神经病学杂志,2003,16(3):169-171.
[9] 杨琦,丁宏岩,韩翔,等.脑梗死患者急性期血压检测与预后的初步研究.中华老年心脑血管病杂志,2007,9:101-104.
[10] Manabe Y,Kono S,Tanaka T,et al.High blood pressure in acute ischemic stroke and clinical outcome.Neurol Int,2009,1(1):171.
[11] Thompson G,Robinson,John,et al.Blood pressure in acute stroke. Age and ageing,2004,33:6-12.
[12] Oliveira-Filho J,Silva SCS,Trabuco CC,et al.Detrimental effect of blood pressure reduction in the first 24 hours of acute stroke onset. Neurology,2003,61:1047-1051.
[13] Vemmos KN,Tsivgoulis G,Spengos K,et al.U-shaped relationship between mortality and admission blood pressure in patients with acute stroke.J Intem Med,2004,255(2):257-265.
[14] 谭燕,刘鸣,王清芳,等.脑卒中急性期血压与预后的关系.中华神经科杂志,2006,39:10-15.
Objective To investigate the characteristics of acute hypertension in patients with ischemic stroke at different stages and their effects on prognosis. Methods Consecutive patients 238 cases who were hospitalized within 48 hours and diagnosed as acute ischemic stroke were registered prospectively. All patients were divided into fi ve groups refered to the ischemic stroke subtypes in China(CISS)criteria.To study the BP levels during the initial 7 days of hospitalization. Dependency were assessed on 14 days and 3 months.Spearman correlation analysis was used to analyze the factors affecting the prognosis of each group. Results The mean blood pressure of the 5 groups’ patients were decreased rapidly after admission for 24 hours and 24 hours after admission. The patients were stable within 4 to 7 days after admission. There was no signif i cant difference in the mean systolic blood pressure(SBP)and diastolic blood pressure(DBP)between the two groups. The mean blood pressure of each group was<24 hours after admission and the mean blood pressure was<7d and the short-term prognosis(death / dependency)and long-term prognosis(death / dependency)were U-type. The average SBP was 140~160mmHg on 24 hours after admission and had the best prognosis with DBP in 80 ~ 90mmHg.The average SBP on 7 days after admission wasand had the best prognosis with DBP 130~150mmHg. However,the prognosis of patients with different causes of ischemic stroke after the onset of different factors were different,<24 h decreased SBP and atherosclerosis,cardiogenic stroke patients with poor prognosis. Conclusions Acute ischemic stroke patients with spontaneous decline in blood pressure,different causes of abnormal blood pressure in ischemic stroke in the acute phase is no signif i cant difference. Stroke in the acute phase of blood pressure and poor prognosis is U-type. Admission<24h SBP falls too fast may increase the risk of atherosclerosis in patients with cardiac atherosclerosis and heart failure.
Ischemic stroke Acute phase CISS Hypertension Prognosis
314000 武警浙江省总队嘉兴医院
