经尿道前列腺电切剜除术与耻骨上前列腺切除术治疗大体积前列腺增生疗效对比分析
2017-06-27崔博叶纯王健
崔博+叶纯+王健
【摘要】 目的 對比分析经尿道前列腺电切剜除术(TUERP)与耻骨上前列腺切除术(SP)治疗大体积前列腺增生(BPH)的临床疗效。方法 100例大体积BPH患者为研究对象, 随机分为对照组和观察组, 各50例。对照组接受SP, 观察组接受TUERP。对比两组患者的临床疗效。结果 观察组术后国际前列腺症状(IPSS)评分、生命质量(QOLS)评分以及残余尿量(PVR)与对照组比较, 差异无统计学意义(P>0.05);但其手术时间长于对照组, 术后住院时间、留置尿管时间以及膀胱冲洗时间均短于对照组, 前列腺腺体切除重量、血红蛋白减少量少于对照组, 差异均有统计学意义(P<0.05)。对照组输血、术后尿路感染、术后膀胱出血比例分别为14.00%、20.00%、24.00%, 均大于观察组的4.00%、6.00%、6.00%, 术后尿失禁比例为2.00%, 小于观察组的12.00%, 差异均有统计学意义(P<0.05)。两组二次手术止血、拔管后尿潴留及术后尿道狭窄、心血管意外比例比较差异无统计学意义(P>0.05)。结论 TUERP与SP均可有效治疗大体积BPH, 但相比之下TUERP可明显减少术后出血量, 于预后十分有利, 值得推广使用。
【关键词】 大体积前列腺增生;经尿道前列腺电切剜除术;耻骨上前列腺切除术;出血量
DOI:10.14163/j.cnki.11-5547/r.2017.16.017
Comparative analysis of curative effect of transurethral resection of the prostate and suprapubic prostatectomy in the treatment of massive benign prostatic hyperplasia CUI Bo, YE Chun, WANG Jian. Department of Urinary Surgery, Armed Police Frontier Force General Hospital, Shenzhen 518000, China
【Abstract】 Objective To compare and analyze the clinical curative effect of transurethral enucleative resection of the prostate (TUERP) and suprapubic prostatectomy (SP) in the treatment of massive benign prostatic hyperplasia (BPH). Methods A total of 100 massive BPH patients as study subjects were randomly divided into control group and observation group, with 50 cases in each group. The control group received SP, and the observation group received TUERP. Clinical curative effect was compared in two groups. Results The observation group had no statistically significant difference in postoperative international prostatic symptom score (IPSS), quality of life score (QOLS) and postvoid residua (PVR) comparing with the control group (P>0.05), but it had longer operation time and shorter postoperative hospital stay time, inurethral catheter time and bladder irrigation time than the control group, and less prostate gland excision weight and hemoglobin reduction than the control group. Their difference had statistical significance (P<0.05). The control group had higher proportion of blood transfusion, postoperative urinary tract infection, postoperative bladder bleeding respectively as 14.00%, 20.00% and 24.00% than 4.00%, 6.00% and 6.00% in the observation group, and lower postoperative urinary incontinence as 2.00% than 12.00% in the observation group. Their difference had statistical significance (P<0.05). Both groups had no statistically significant difference in proportion of secondary surgical bleeding, urinary retention after extubation, postoperative urethral stricture and cardiovascular accident (P>0.05). Conclusion Both TUERP and SP can be effective in treating massive BPH, but TUERP can obviously reduce postoperative bleeding volume, and it is conductive to prognosis. So it is worthy of promotion and use.
【Key words】 Massive benign prostatic hyperplasia; Transurethral resection of the prostate; Suprapubic prostatectomy; Bleeding volume
BPH俗称前列腺肥大, 常见于老年男子, 因人体雌雄激素不均衡所致。目前, 临床上以微创治疗为主, 但开放手术治疗大体积BPH也具有一定临床意义。杜明奇等[1]提出TUERP, 并对其临床价值予以了肯定。为全面评价微创与开放手术的临床疗效, 本文特选取100例大体积BPH患者为研究对象行对照研究, 详细研究过程报告如下。
1 资料与方法
1. 1 一般资料 选取2015年1月~2017年1月在本院接受不同手术治疗的100例大体积BPH患者为研究对象, 随机分为对照组和观察组, 各50例。对照组患者年龄65~78岁, 平均年龄(73.8±5.2)岁;平均前列腺体积(128.7±22.8)ml;
合并膀胱结石7例;平均IPSS评分(21.4±4.7)分;平均麻醉风险(ASA)评分(2.4±0.4)分;平均QOLS评分(4.4±1.1)分;平均PVR(66.7±30.2)ml。观察组患者年龄65~80岁, 平均年龄(77.5±5.5)岁;平均前列腺体积(131.6±22.5)ml;合并膀胱结石7例;平均IPSS评分(22.7±5.3)分;平均ASA评分(2.5±0.7)分;平均QOLS评分(4.5±1.3)分;平均PVR(65.1±27.2)ml。兩组患者的一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 方法
1. 2. 1 对照组 接受SP。取截石位, 行全身麻醉或连续硬膜外麻醉处理, 术中取出合并膀胱结石, 术后留置F26菌状管膀胱造瘘, 行F22硅胶三腔气囊导尿管留置, 膀胱冲洗48~96 h, 直至冲洗液清亮。10~14 d后拔管, 若患者可自主排尿, 于2 d后拔除膀胱造瘘管[2]。
1. 2. 2 观察组 接受TUERP。取截石位, 行全身麻醉或连续硬膜外麻醉处理, 电切镜(Wolf25.5)置入, 电切精阜近侧尿道黏膜至外科包膜层, 取小切口。依次游离增生中叶腺体、两侧叶腺体、整个增生前列腺组织[3]。游离时对前列腺出血点进行止血, 切断包膜与腺体间纤维条索。切碎游离腺体, 利用Ellick吸出, 并行F22硅胶三腔气囊导尿管留置。术后对膀胱连续24~48 h采用生理盐水冲洗, 直至冲洗液清亮。术后6~9 d
拔管。针对合并膀胱结石患者, 利用电切镜组合输尿管镜下气压弹道碎石术粉碎膀胱结石并吸出, 方可行TUERP[4]。
1. 3 观察指标 观察两组术后各项指标, 包括手术时间及术后住院时间、留置尿管时间、膀胱冲洗时间、前列腺腺体切除重量、血红蛋白减少量、术后IPSS评分、QOLS评分、PVR。比较两组术后各种异常情况, 包括输血、二次手术止血、拔管后尿潴留及术后尿失禁、尿路感染、尿道狭窄、膀胱出血、心血管意外。
1. 4 统计学方法 采用SPSS20.0统计学软件进行数据统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
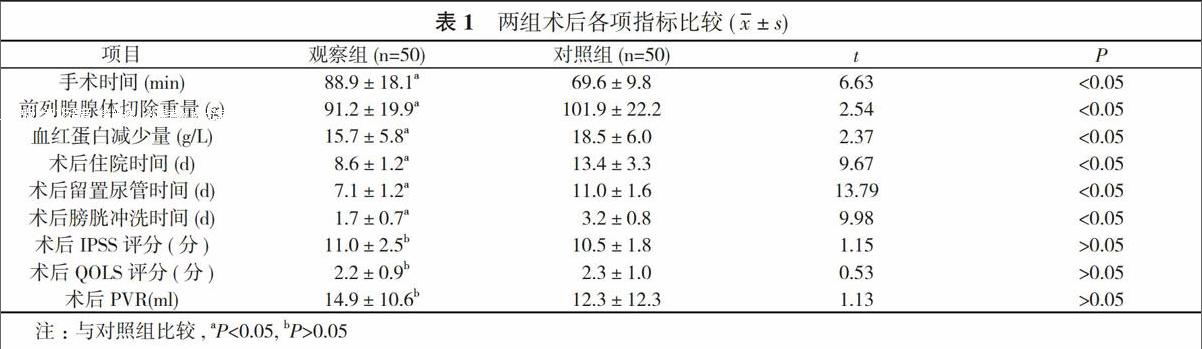
2. 1 两组术后各项指标比较 观察组术后IPSS评分、QOLS评分以及PVR与对照组比较, 差异无统计学意义(P>0.05);但其手术时间长于对照组, 术后住院时间、留置尿管时间以及膀胱冲洗时间均短于对照组, 前列腺腺体切除重量、血红蛋白减少量少于对照组, 差异均有统计学意义(P<0.05)。见表1。
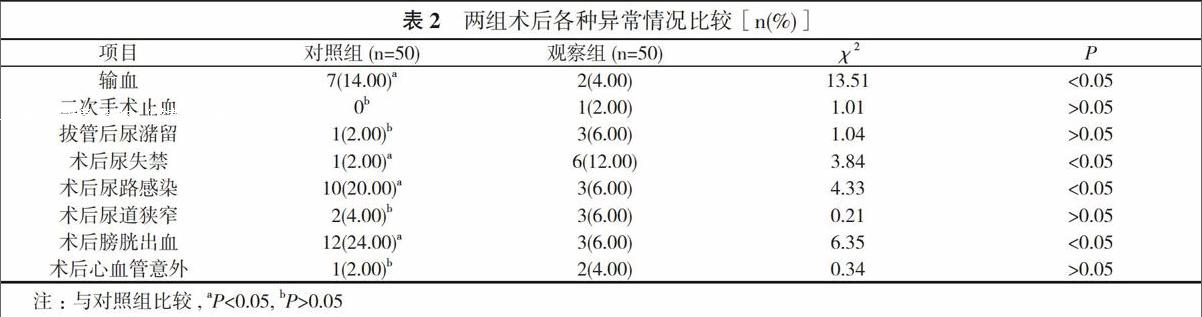
2. 2 两组术后各种异常情况比较 对照组输血、术后尿路感染、术后膀胱出血比例分别为14.00%、20.00%、24.00%, 均大于观察组的4.00%、6.00%、6.00%, 术后尿失禁比例为2.00%, 小于观察组的12.00%, 差异均有统计学意义(P<0.05)。两组二次手术止血、拔管后尿潴留及术后尿道狭窄、心血管意外比例比较差异无统计学意义(P>0.05)。见表2。
3 讨论
据相关学者报道, 针对体积≤80 ml的BPH患者, 经尿道前列腺汽化电切术(TURP)与SP的适用性良好。其中SP等开放手术对尿道狭窄无法置入电切镜鞘以及合并膀胱结石的患者疗效确切, 可充分取出膀胱结石。但相比之下, TUERP等微创手术取出膀胱前需切碎前列腺病变组织并吸出, 而且该手术费用相对较高, 对术者的医疗水平有一定要求。而SP等开放手术操作简单、手术时间短, 但术后引流时间长、切口感染发生率较高, 恢复较为缓慢, 给患者的术后生活造成明显影响。
而TUERP充分综合TURP与SP的优点, 同时又避开了二者的缺陷。其优点如下:①小切口, 出血少;采用包膜层止血方式;②可在游离腺体的同时, 切断腺体血供;③清晰的解剖层次, 解剖视野好, 与TURP相比有效缩短了手术时间。在本次研究中, TUERP手术时间虽少于其他微创手术, 但较之SP仍然较长(P<0.05)。术后住院时间、术后留置尿管时间以及术后膀胱冲洗时间在SP的基础上大大缩短(P<0.05)。在TUERP手术过程中前列腺腺体切除重量、血红蛋白减少量少于SP(P<0.05)。两组患者术后IPSS评分、术后QOLS评分以及术后PVR与对照组比较, 差异无统计学意义(P>0.05), 由此可见, 微创手术与开放手术在改善患者的生活质量和临床症状方面基本一致。对照组输血及术后尿路感染、膀胱出血比例大于观察组, 术后尿失禁比例小于观察组(P<0.05)。由此可见, 采用TUERP可大大减少输血和出血, 降低感染风险, 但要做好术后尿失禁防范。
综上所述, TUERP与SP均可有效治疗大体积BPH患者, 但相比之下TUERP可明显减少术后出血量, 于预后十分有利, 值得推广使用。
参考文献
[1] 杜明奇, 李明.探讨经尿道前列腺电切术治疗前列腺增生的临床应用效果.世界最新医学信息文摘, 2016, 1(A0):436-437.
[2] 王建斌, 唐宏召.经尿道等离子双极电切术治疗前列腺增生的疗效分析.当代医学, 2015, 9(13):745-746.
[3] 李强.前列腺增生症患者经尿道前列腺汽化电切术结合经尿道前列腺电切术治疗的疗效观察.临床医药文献电子杂志, 2016, 6(5):956-957.
[4] 韦纯华.经尿道前列腺等离子电切术治疗前列腺增生的临床疗效评价.医疗装备, 2016, 3(10):885-886.
