胸腹腔镜联合胸段食管癌根治术临床疗效分析
2017-06-13张云魁黄海涛张荣生张羽捷马海涛
张云魁 黄海涛 张荣生 张羽捷 马海涛
· 论著 ·
胸腹腔镜联合胸段食管癌根治术临床疗效分析
张云魁 黄海涛2张荣生1张羽捷1马海涛
目的 分析胸腹腔镜联合术式行胸段食管癌根治的临床疗效。方法 选取2012年5月至2016年8月山西省肿瘤医院胸段食管癌根治病例368例。其中140例采用胸腹腔镜联合术式(观察组A);143例采用左胸后外侧一切口术式(对照组A);85例采用右胸后外侧上腹正中两切口术式(对照组B)。观察组B为观察组A中胸中段食管癌根治术82例。比较手术临床指标及术后并发症发生率。结果 观察组A和B的手术时间、胸液引流量、胸管留置时间、术后住院时间均显著少于对照组A和B(P<0.01);观察组A的术中出血量少于对照组A(P<0.01),但观察组B的术中出血量与对照组B比较差异无统计学意义(P>0.05)。观察组A左喉返神经旁淋巴结清扫量多于对照组A(P<0.05),但两组间淋巴结清扫率比较差异无统计学意义(P>0.05);观察组B右喉返神经旁淋巴结清扫量及清扫率均优于对照组B(P<0.05)。观察组A和B的总淋巴结清扫量多于对照组A和B(P<0.05)。观察组A和B术后心肺及感染相关、吻合口瘘、消化系统、手术损伤性并发症发生率与对照组A和B比较差异均无统计学意义(P>0.05)。观察组A的总体并发症发生率低于对照组A(P<0.05);观察组B的总体并发症发生率与对照组B比较差异无统计学意义(P>0.05)。结论 胸腹腔镜联合术式优于两种开放术式,值得临床推广。
食管肿瘤; 胸腔镜; 腹腔镜; 胸外科手术
随着医疗技术的发展,以胸腹腔镜手术为代表的微创手术已广泛应用于临床。近些年以胸腹腔镜联合行胸段食管癌根治性切除也已在临床中广泛开展。在临床工作中越来越多的患者要求采用胸腹腔镜联合术式行食管癌根治性切除;但对于此术式较常规开放术式是否能够给予患者带来更多的益处,目前仍没有较完整及详细的研究。臧豹等[1]研究指出:胸腹腔镜联合食管癌切除术可以更好地进行淋巴结清扫,心律失常、肺部感染和喉返神经损伤发生率明显低于开放手术。赵宏波等[2]认为与传统右胸三切口手术相比,食管癌胸腹联合腔镜手术能降低患者部分术后并发症的发生,且近期疗效相当。Dantoc等[3]指出微创食管癌切除可以代替开放术式,Meta分析发现其肿瘤预后与传统开放食管癌切除术相当。
本研究将胸腹腔镜联合术式与两种常用的开放术式(左胸后外侧一切口和右胸后外侧上腹正中两切口)在手术临床指标及术后并发症发生率方面进行比较,以进一步指导临床胸段食管癌根治术式的选择。
对象与方法
一、 临床资料
1. 病例来源:回顾性随机选取2012年5月至2016年8月于山西省肿瘤医院胸外科行胸段食管癌根治术病例368例。其中行胸腹腔镜联合术式胸中段癌根治82例,胸下段癌根治58例,均为左颈部吻合;行左胸后外侧一切口术式胸中段癌根治85例,弓上吻合;胸下段根治58例,弓下吻合;行右胸后外侧上腹正中两切口术式胸中段癌根治85例,右胸内吻合。术后病理分期为pT1-3N0-1M0,均为鳞癌。
2. 病例纳入标准:①选取病例均为术前经超声胃镜、病理组织活检、胸部CT、颈部与双锁骨上区及上腹部彩超、上消化道造影、胸部X线片检查提示分期为cT1-3N0-1M0的食管胸中、下段鳞癌患者;②既往未患腹膜炎、高血压、糖尿病、心脏病、脑梗、乙型肝炎、肺结核及风湿、类风湿等免疫系统疾病;③既往无手术及外伤病史;④未行术前放疗、化疗、中医中药抗肿瘤治疗;⑤心肺功能、肝肾功能、尿便常规基本正常,达手术要求;⑥术前营养状态基本正常,无贫血、低蛋白血症,无恐惧、抑郁等精神疾患,并能积极配合手术治疗。
所有患者行术前积极准备,如锻炼咳嗽、咳痰,锻炼肺功能,锻炼床上大小便,憋气试验均可达30 s以上,抽烟者戒烟2周以上。
3. 分组:根据术式不同,将患者分为观察组与对照组。观察组为胸腹腔镜联合术式,对照组为左胸后外侧一切口与右胸后外侧上腹正中两切口术式。根据胸段食管癌部位及各术式主要临床适用范围不同,观察组和对照组各分为两组。观察组A(n=140):行胸中、下段癌根治(中段癌82例,下段癌58例);观察组B(n=82):观察组A中行胸中段癌根治患者。对照组A(n=143):左胸后外侧一切口术式行胸中、下段癌根治(中段85例,下段58例);对照组B(n=85):右胸后外侧上腹正中两切口术式行胸中段癌根治。
二、 方法
(一) 观察组手术方式
胸腹腔镜联合胸段食管癌根治术:主要适用于食管胸上、中、下段癌。第1步:全身麻醉双腔气管插管,全胸腔镜下游离食管,并清扫淋巴结。患者取左侧半卧位,消毒铺单后,右腋前线第6肋间打孔置胸腔镜,由镜孔处向胸腔内注入CO2气体,建立人工气胸,维持压力为8 mmHg(1 mmHg=0.133 kPa)。于右腋前线第4肋间和腋中线第8肋间分别做一个5 mm和12 mm的操作孔。进胸后,沿食管床切开纵隔胸膜,经探查肿瘤可以切除后,仔细解剖、暴露右喉返神经,清扫右喉返神经旁及右气食沟肿大淋巴结,游离结扎并切断奇静脉,游离食管上至食管胸廓入口,下至膈肌食管裂孔处,清扫隆突下、胸上段食管旁、左侧喉返神经旁淋巴结。检查无明显出血后,于腋中线第8肋间操作孔留置纵隔引流管外接闭式引流瓶,腋前线第6肋间胸腔镜孔留置胸腔闭式引流管,清点器械纱布无误,关胸。第2步:取平卧位,重新消毒、铺单后,于左颈部胸锁乳突肌前缘做长约5 cm的切口;显露并游离出颈段食管,注意保护左侧喉返神经,于颈切断食管,近端食管置入吻合器底座,远端食管预置牵引线。第3步:腹腔镜游离胃。脐下1 cm处做约1 cm长的小切口,置入12 mm Trocar,置腹腔镜镜管,腹腔注入CO2至气腹压为13 mmHg。取头高脚低位,腹腔镜指导下,于右腋前线肋缘下1 cm处、右锁骨中线脐上2 cm处分别放置一个5 mm和12 mm套管做主操作孔,左锁骨中线脐上2 cm处、剑突下1 cm处放置5 mm套管作为副操作孔。充分游离胃大弯和胃小弯,清扫腹腔淋巴结。游离胃近端达膈肌食管裂孔、食管下段、右膈脚,远端达幽门水平。第四步:制作管胃,行食管胃颈部吻合。延长剑突下副操作孔至5 cm,进腹,将游离胃、食管拖出腹腔,牵引线留置颈部切口外。湿垫保护胃体,制作管状胃。通过牵引线将管状胃从颈部切口牵出,行食管、管状胃一次性吻合器吻合,置胃管于管胃内,营养管于空肠。一次性直线切割闭合器闭合胃残端。颈部切口内留置负压引流球,逐层关闭颈部及腹部切口。
(二) 对照组手术方式
1. 左胸后外侧一切口胸段食管癌根治术[4]:主要适用于食管胸中、下段癌。全身麻醉下按照常规标准步骤,于左后外侧第6或第7肋间进胸,行食管游离。对于行主动脉弓下吻合者,食管游离上至主动脉弓下及隆突下,清扫胸下段食管旁、主肺动脉窗、左右主支气管旁、隆突下淋巴结。行弓上吻合者,需游离食管上段,注意避免损伤左喉返神经,并清除其周围淋巴结,距肿瘤上缘约5 cm处切断食管。切开膈肌至食管裂孔,行胃游离,清扫贲门旁、小弯侧等处肿大淋巴结,制管状胃,将其上提至胸腔,若行弓上吻合,胃从食管床拉到弓上,行食管、管状胃一次性吻合器吻合。
2. 右胸后外侧上腹正中两切口胸段食管癌根治术:主要适用于食管胸中段癌。第一步:全身麻醉下上腹正中进腹,行胃与腹段食管完全游离,清扫腹腔淋巴结,以手指循食管钝性分离出部分食管下段,扩大食管裂孔,彻底止血后关腹。第二步:经右胸后外侧第5肋间切口进胸,游离食管,并清扫隆突下、上纵隔、食管旁等处淋巴结。将胃从食管裂孔拉入胸腔,肿瘤切除后制管状胃,行食管、胃右胸顶吻合。
(三) 观察指标
1. 手术临床指标:①术中出血量;②手术时间;③淋巴结清扫量;④胸液引流量;⑤胸管留置时间;⑥术后住院时间。
2. 术后并发症:① 心肺相关并发症:心律失常、心力衰竭、心肌梗死、肺部感染、肺不张、肺栓塞和呼吸衰竭;②感染相关并发症:脓胸、纵隔脓肿、膈下脓肿;③ 吻合口瘘;④消化系统并发症:胃排空障碍、急性胸胃扩张、胸腔胃扭转;⑤手术损伤性并发症:出血、乳糜胸、膈疝、声带麻痹、纵隔气肿及皮下气肿。
三、 统计学方法
结 果
一、 观察组与对照组一般资料比较
观察组A与对照组A、观察组B与对照组B比较,患者的年龄、性别构成以及病变部位、肿瘤pTNM分期比较,差异均无统计学意义(P>0.05)(表1、2)。
二、观察组与对照组手术临床指标比较
观察组A术中出血量、手术时间、胸液引流量、胸管留置时间、术后住院时间均显著少于对照组A,差异有统计学意义(P<0.01)(表3)。观察组B的手术时间、胸液引流量、胸管留置时间、术后住院时间也显著少于对照组B,差异有统计学意义(P<0.01);但两组间术中出血量比较,差异无统计学意义(P>0.05)(表4)。
三、 观察组与对照组淋巴结清扫量和清扫率比较
观察组A左侧喉返神经旁淋巴结清扫量为(0.9±1.3)个,多于对照组A的(0.5±0.9)个,差异有统计学意义(P<0.05);但两组间清扫率比较差异无统计学意义(36.4%vs28.7,P>0.05)。观察组A右侧喉返神经旁淋巴结清扫量为(4.6±3.9)个,清扫率为88.6%;对照组A无淋巴结清扫。观察组A总淋巴结清扫量多于对照组A(P<0.01)(表5)。观察组B左侧喉返神经旁淋巴结清扫量为(0.9±1.3)个,清扫率为39.0%,对照组B无淋巴结清扫。观察组B右侧喉返神经旁淋巴结清扫量为(4.9±4.0)个,清扫率为91.5%,均多于对照组B(P<0.01)。观察组B总淋巴结清扫量多于对照组B(P<0.01)(表6)。
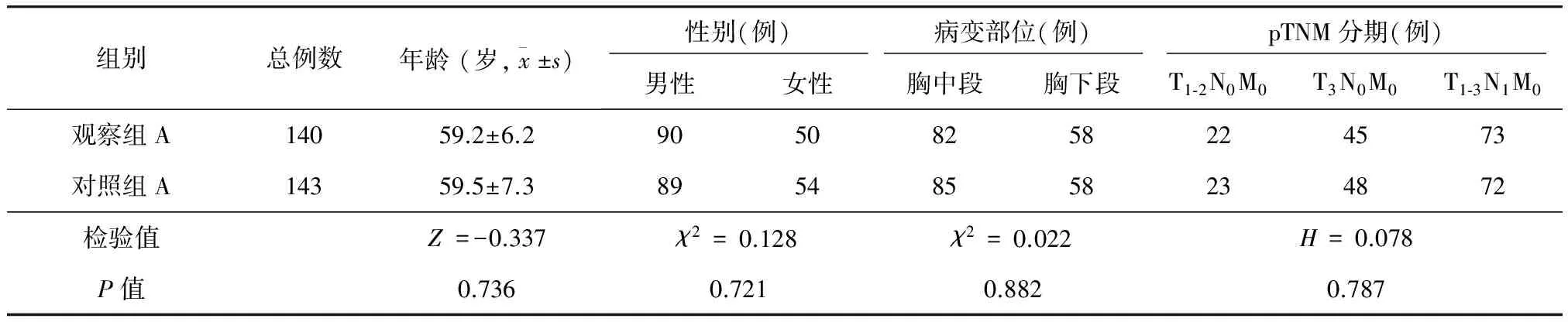
表1 观察组A与对照组A一般资料比较(例)
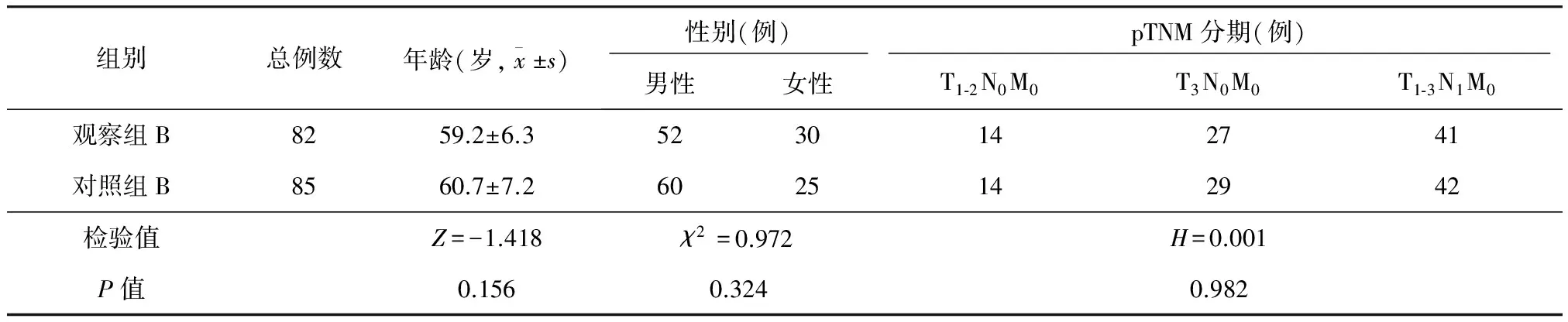
表2 观察组B与对照组B一般资料比较(例)
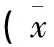
表3 观察组A与对照组A手术临床指标比较±s)
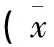
表4 观察组B与对照组B手术临床指标比较±s)
四、观察组与对照组术后并发症发生率比较
观察组A的术后心肺、感染相关;吻合口瘘、消化系统、手术损伤性并发症发生率与对照组A比较,差异均无统计学意义(P>0.05)。观察组A术后总并发症发生率低于对照组A,差异有统计学意义(P<0.05)(表7)。观察组B术后心肺相关、感染相关、吻合口瘘、消化系统、手术损伤性并发症发生率与对照组B比较,差异均无统计学意义(P>0.05);观察组B术后总并发症发生率与对照组B比较,差异也无统计学意义(P>0.05)(表8)。
讨 论
2000年美国匹兹堡大学胸外科及微创外科中心的Luketich等[5]在AnnalsofThoracicSurgery上报道了1996年至1999年对77例患者行微创食管癌切除术。日本福冈大学医学院的Yamamoto等[6]报道了1995 年11月至2004年12月胸腔镜下胸段及腹段食管癌切除112例,认为胸腔镜食管癌切除是治疗食管癌安全可行的手术方式。我国的刘宝兴等[7]回顾性分析并比较了郑州大学附属肿瘤医院2009年3月至2011年10月间施行的胸腹腔镜联合食管次全切除术(n=98)与常规三切口食管次全切除术(n=105)的疗效,指出胸腹腔镜食管次全切除术治疗食管癌在技术上是安全可行的,在减少术中出血量、降低术后心肺系统并发症和缩短术后住院时间上具有优势。王晓骏等[8]采用Meta分析方法对胸腹腔镜联合食管癌切除术和开放手术的疗效和安全性进行对比,发现两者可达到相同的疗效,前者在缩短术后住院时间及围手术期并发症上更有优势。本研究严格入组条件,且对患者临床一般资料进行比较,尽可能减少选择偏倚。
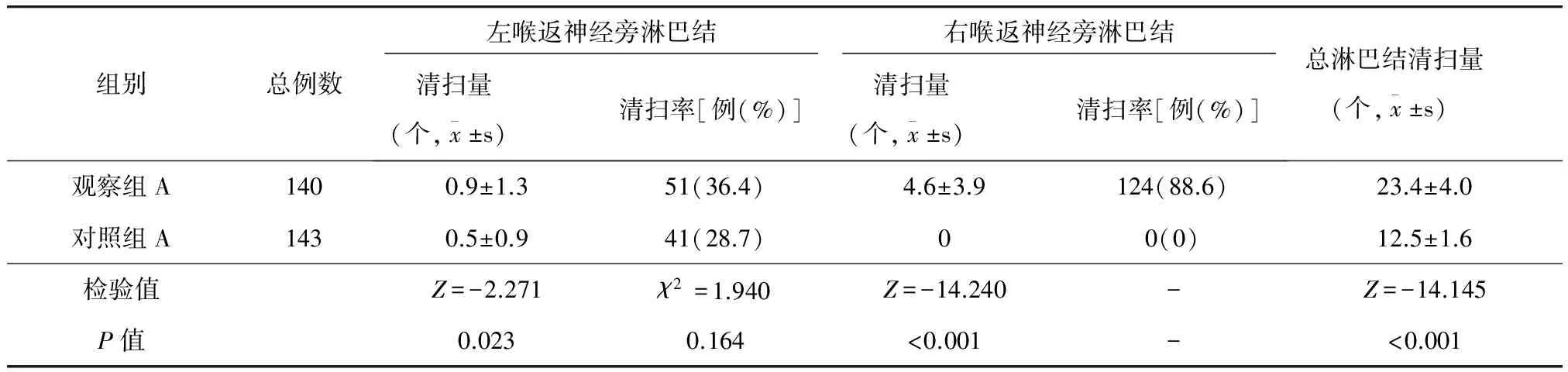
表5 观察组A与对照组A淋巴结清扫量及清扫率的比较
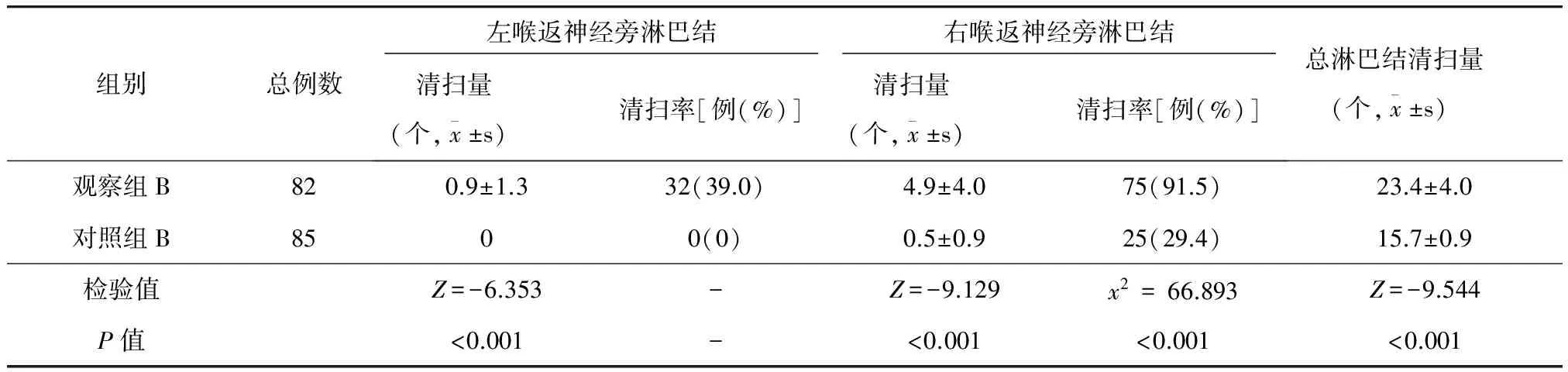
表6 观察组B与对照组B淋巴结清扫量及率的比较
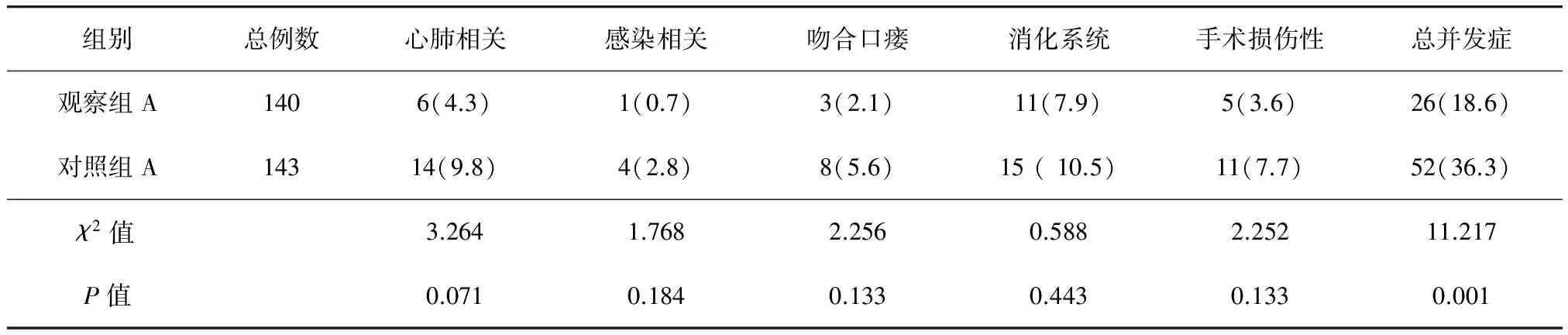
表7 观察组A与对照组A术后并发症发生率比较[例(%)]
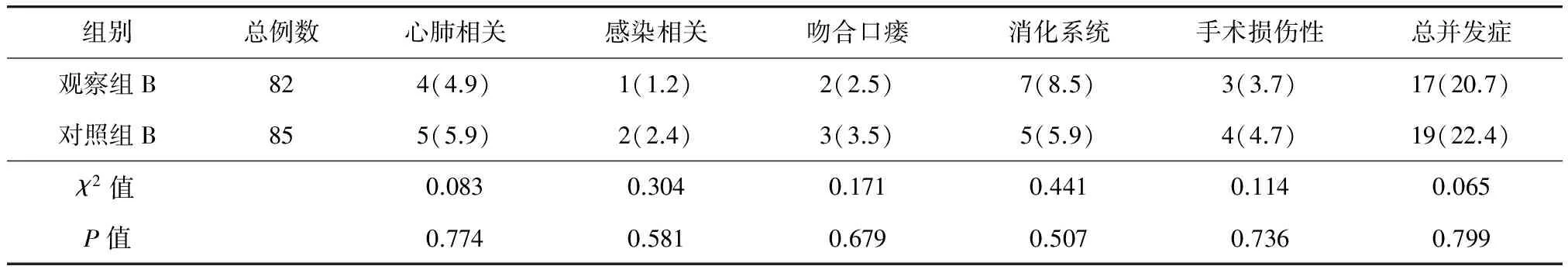
表8 观察组B与对照组B术后并发症发生率比较[例(%)]
本研究结果表明,胸腹腔镜联合除了术中出血量与右胸后外侧上腹正中无差异外,其余临床指标均优于两种开放术式。胸腹腔镜联合行腔镜游离食管及胃,节省了常规开关胸、腹的时间,且行食管及胃游离时视野清楚、解剖清晰、利于操作,无形中缩短了手术时间。左胸后外侧开胸、开膈行组织游离对组织及血管损伤大,特别是开膈游离胃,不利于手术野的暴露及操作,术中容易损伤血管,造成出血量相对较大。腔镜手术切口小,术野暴露清楚,操作顺畅,血管显示清楚,对组织及血管损伤小,缩短了手术时间,减少了术中出血量[9-11]。胸腹腔镜联合能够更彻底地清扫上纵隔淋巴结,清扫量多于两种开放手术[12]。左胸后外侧需切开膈肌游离胃,术野暴露及操作困难,淋巴结清扫欠佳。胸腔镜游离食管切口小,减少了开放手术对胸壁及胸腔内组织的损伤,游离食管及清扫淋巴结后即关胸,留置胸腔及纵隔引流管,一定程度上减少了胸腔引流量,缩短了胸管留置时间[9,13]。
总体上来看,胸腹腔镜联体术后并发症发生率低于左胸后外侧。胸腔镜有放大作用,可以清楚地显示肿大淋巴结及血管,可以减少术中出血量及有把握地清扫肿瘤引流区域淋巴结。特别是可以清楚地显示左右喉返神经及其周围淋巴结,在有效清扫淋巴结的同时减少了对神经的损伤[10]。同时,胸腔镜下能清晰显示胸导管,使用hem-o-loc夹闭即可,可有效预防乳糜胸的发生,降低了术后手术损伤性并发症的发生。腔镜手术切口小,完全避免了传统开胸、开腹手术的大切口及破坏胸、腹壁的完整性,最大限度地减少创伤,降低对心肺功能的影响[14],降低术后肺部并发症的发生率[10,11,15]。
胸腹腔镜联合于颈部切口游离颈段食管,后于颈部切断食管,行颈段食管胃颈部吻合,降低了术中胸腔污染概率;同时纵隔引流管的放置也降低了纵隔感染的发生率[16]。根据传统的解剖分法,食管的血液供应可分为颈段、胸上段、胸下段、腹段,胸段食管以气管分叉水平为界。颈段食管的血供非常丰富,动脉的最主要来源为甲状腺下动脉,其次为锁骨下动脉,还有甲状腺颈干、颈升动脉、胸廓内动脉、颈总动脉、椎动脉、颈深动脉、甲状腺上动脉、主动脉弓后发出的食管支、最上肋间动脉、甲状腺最下动脉、无名动脉、胸腺动脉等。胸段食管血供相对较少,有时出现血供缺失[17];两种开放术式均行胸段食管胃胸内吻合。颈段食管胃吻合后,颈部切口留置负压引流球,可及时将渗液引流;同时,纵隔引流管也可起到充分引流作用。与两种开放术式相比,其良好的吻合口血供及愈合环境,更有效降低了吻合口瘘的发生率。
胸腹腔镜联合胸中、下段食管癌根治术安全、可靠、创伤小、恢复快、住院时间短[10,11,15],且近期临床疗效满意[18,19],对于术前评估可行胸中、下段食管癌根治的患者,此术式应优先选择[20],值得在临床上广泛应用。
1 臧豹, 赵建强, 侯予龙,等. 食管癌微创与开放根治术在淋巴结清扫和术后早期并发症的对比研究[J]. 中国微创外科杂志, 2016, 16(3):205-208.
2 赵宏波, 郝安林, 王建正.食管癌胸腹腔镜联合手术与传统开放手术的近期疗效比较[J]. 中华胃肠外科杂志, 2016, 19(9):1058-1060.
3 Dantoc M, Cox MR, Eslick GD. Evidence to support the use of minimally invasive esophagectomy for esophageal cancer: a meta-analysis[J]. Arch Surg, 2012,147(8):768-776.
4 刘奇,刘会宁,彭忠民. 实用胸部肿瘤外科学[J]. 北京:军事医学科学出版社,2007: 375-382.
5 Luketich JD, Schauer PR, Christie NA, et al. Minimally invasive esophagectomy[J]. Ann Thorac Surg, 2000,70(3):906-911.
6 Yamamoto S, Kawahara K, Maekawa T, et al. Minimally invasive esophagectomy for stage I and II esophageal cancer.[J] Ann Thorac Surg, 2005,80(6):2070-2075.
7 刘宝兴, 李印, 秦建军,等. 胸腹腔镜联合与常规三切口食管次全切除术治疗食管癌的比较研究[J]. 中华胃肠外科杂志, 2012, 15(9):938-942.
8 王晓骏, 张铸, 孙清超. 胸腹腔镜联合下食管癌切除术与开放手术疗效对比的Meta分析[J]. 世界华人消化杂志, 2014(3):375-382.
9 郭明, 胡蒙, 孙晓雁,等. 全胸腔镜联合非气腹腹腔镜辅助食管癌根治术与常规手术的对比研究[J]. 中国微创外科杂志, 2012, 12(1):53-56.
10 Khan O, Nizar S, Vasilikostas G, et al. Minimally invasive versus open oesophagectomy for patients with oesophageal cancer: a multicentre, open-label, randomised controlled trial[J]. J Thorac Dis, 2012,4(5):465-466.
11 D’Cunha J, Odell DD, Levy RM, et al. Minimally invasive esophagectomy[M]. Berlin:Springer, 2016:339-358.
12 宋宇, 张真铭, 陈龙奇,等. 腔镜与开胸食管癌切除术围术期并发症的比较[J]. 中华胸心血管外科杂志, 2013, 29(6):346-348.
13 沈亮, 王永旺, 仲崇俊. 胸腹腔镜联合食管癌切除与传统手术的对比分析[J]. 中华腔镜外科杂志:电子版, 2013, 6(2):38-41.
14 陈保富, 孔敏, 朱成楚. 胸腹腔镜联合下食管癌手术对患者术后早期肺功能的影响.[J]. 中华外科杂志, 2012, 50(7):633-636.
15 Giugliano DN, Berger AC, Rosato EL, et al. Total minimally invasive esophagectomy for esophageal cancer: approaches and outcomes[J]. Langenbecks Arch Surg, 2016,401(6):747-756.
16 孟凡宇, 马海波, 张瑞祥,等. 胸腹腔镜联合与常规三切口手术治疗食管癌的同期临床及远期预后对照研究[J]. 中华消化内镜杂志, 2013, 30(10):569-573.
17 黄小勇,李艳,邓义波,等.食管的血液供应及神经支配[J]. 四川解剖学杂志,2013,21(1):20-24.
18 杨立民, 张震, 凌锋,等. 胸腹腔镜联合食管癌根治术40例临床总结[J]. 中国内镜杂志, 2016, 22(6):94-96.
19 Biere SS, van Berge Henegouwen MI, Maas KW, et al. Minimally invasive versus open oesophagectomy for patients with oesophageal cancer: a multicentre, open-label, randomised controlled trial[J]. Lancet, 2012,379(9829):1887-1892.
20 Herbella FA, Patti MG. Minimally invasive esophagectomy[J]. World J Gastroenterol,2010,16(30):3811-3815.
(本文编辑:周珠凤)
张云魁,黄海涛,张荣生,等.胸腹腔镜联合胸段食管癌根治术临床疗效分析[J/CD].中华胸部外科电子杂志,2017,4(2):71-77.
Clinical curative effect analysis of combined thoracoscopic and laparoscopic thoracic segment esophageal carcinoma radical operation
ZhangYunkui,HuangHaitao,ZhangRongsheng,ZhangYujie,MaHaitao.
ShanxiTumorHospital,Taiyuan030013,China.
MaHaitao,Email:mht7403@163.com
Objective To analyze the clinical effect of thoracic and laparoscopic combined surgery in the treatment of thoracic esophageal carcinoma. Methods 368 cases of radical resection of thoracic esophageal cancer in Shanxi Tumor Hospital from May 2012 to August 2016 were selected. Among them, 140 cases were treated with combined thoracic and laparoscopic surgeries (observation group A), 143 cases were treated with left posterior lateral thoracic one incision surgeries (control group A) ,85 cases were treated with right posterior lateral thoracic and upper abdominal midline two incisions surgeries(control group B) . The observation group B were 82 cases treated with radical resection of thoracic middle segment in the observation group A. The differences of clinical indexes and the rate of postoperative complications were compared. Results The observation group A and B are less than the control group A and B on the operation time, thoracic drainage, chest tube indwelling time, postoperative hospitalization time (P<0.01); the observation group A is less than the control group A on intraoperative bleeding (P<0.01); there is no difference on intraoperative bleeding between the observation group B and the control group B (P>0.05). The observation group A is more than the control group A on the amount of left recurrent laryngeal nerve lymph node dissection (P<0.05), there is no difference on cleaning rate (P>0.05); the observation group B is better than the control group B on the amount of right recurrent laryngeal nerve lymph node dissection and cleaning rate (P<0.05). The total lymph node clearance in the observation group A and B is more than that the control group A and B (P<0.05). There is no difference between the observation group A and B and the control group A and B on the rate of postoperative cardiopulmonary and infection、anastomotic fistula, digestive system, surgical injury complications (P>0.05); the overall complication rate of the observation group A is less than the control group A (P<0.05); the overall complication rate of the observation group B has no difference with the control group B (P>0.05). Conclusions The combination of thoracic and laparoscopic surgery is better than two kinds of open surgeries, which is worthy of clinical promotion.
Esophageal carcinoma; Thoracoscopic; Laparoscopic; Thoracic surgery operation
10.3877/cma.j.issn.2095-8773.2017.02.01
030013 太原,山西省肿瘤医院胸外科1;215006 苏州大学附属第一医院胸外科2
马海涛 Email: mht7403@163.com
2017-01-03)
