腹腔镜全子宫切除术与经腹全子宫切除术的疗效比较
2017-05-21徐燕
徐 燕
(江苏省张家港市第三人民医院妇产科,江苏 张家港 215611)
全子宫切除术多用于切除子宫肿瘤、出血和附件病变等,是常见的妇科手术之一[1]。传统经腹全子宫切除术在临床上应用了相当长一段时间,其操作简单、视野清晰,且适用于所有全子宫切除病例,但相反的,由于切口大对患者造成较大的创伤,导致术后恢复时间长,且会留下明显的疤痕,如今社会经济发展迅速,人民生活水平提高,这俨然和当今医疗要求格格不入[2]。因此,为探究行全子宫切除术的最佳方法,本研究将腹腔镜全子宫切除术与传统经腹全子宫切除术应用于子宫切除患者进行治疗干预,结果示下。
1 资料与方法
1.1 一般资料
选取我院2015年8月~2017年8月收治的全子宫切除术患者80例,按随机数字表法分为2组,各40例。对照组年龄为36~61岁,平均年龄为(49.42±6.31)岁;疾病类型:子宫肌瘤16例、子宫腺肌瘤6例、子宫内膜不典型增生2例、CINⅢ级2例、合并卵巢囊肿5例、合并糖尿病6例,其他3例。观察组年龄为33~69岁,平均年龄为(50.21±6.53)岁;疾病类型:子宫肌瘤15例、子宫腺肌瘤8例、子宫内膜不典型增生2例、CINⅢ级2例、合并卵巢囊肿5例、合并糖尿病4例、其他4例。两组一般资料,差异无统计学意义(P>0.05)。
1.2 入选标准
行全子宫切除术者;认知能力正常者;病情稳定者;依从性良好者;患者及其家属签署知情同意书。
1.3 排除标准
临床资料不全者;合并心、肝、肾等严重脏器功能障碍者;合并免疫系统疾病者;有精神病史者;有手术禁忌症者;无法配合者。
1.4 方法
两组术前均进行常规阴道冲洗、肠道准备、备皮等,术中均以气管插管联合静吸复合全身麻醉。
1.4.1 对照组行经腹全子宫切除术。取患者脐耻之间纵切或耻骨联合上横切一约9cm的切口,以传统开腹手术途径切除子宫。
1.4.2 观察组行腹腔镜全子宫切除术。取患者膀胱截石位,于脐上缘穿刺并注入CO2建立气腹,压力调整至14mmHg,再将10mmTraco置入腹腔镜,检查盆腔及上腹部情况,检完毕后以常规消毒阴道及外阴,再缓缓置入举宫杯,于麦氏点(脐与右髂前上棘连线的中外1/3交界处)、左侧麦氏点对应部位、耻骨联合左上2cm各置入5mmTraco,入腹完毕后,后续手术步骤同对照组,最后通过阴道取出子宫,各处断口以可吸收线缝合。
1.5 观察指标
(1)手术指标。观察并记录两组术中出血量、手术时间、排气时间及住院时间,计算两组均值,进行对比分析。(2)并发症发生情况。观察并统计两组膀胱损伤、阴道出血、切口感染及尿路感染发生例数,计算总发生率,进行对比分析。
1.6 统计学方法
采用SPSS22.0统计学软件进行分析,计量资料采用“x± s”表示,采用x2检验,计数资料以例数(n)、百分数(%)表示,采用t 检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组手术指标比较
观察组术中出血量少于对照组,手术时间、排气时间、住院时间均短于对照组,差异有统计学意义(P<0.05)。详见表1。
表1 两组手术指标比较( ±s)

表1 两组手术指标比较( ±s)
组别 术中出血量(ml) 手术时间(min) 排气时间(h) 住院时间(d)对照组 146.37±12.58 78.32±12.31 41.58±5.65 8.14±2.51观察组 87.52±7.46 64.58±11.94 21.94±4.29 5.09±1.46 t 25.449 5.067 17.509 6.643 P 0.000 0.000 0.000 0.000
2.2 两组并发症发生情况比较
观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。详见表2。
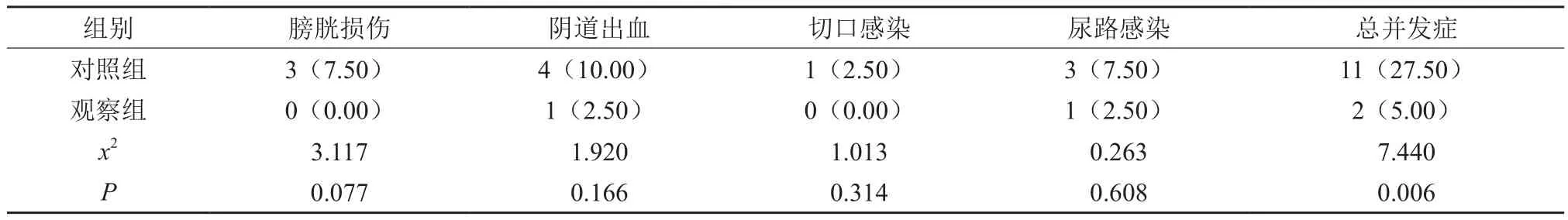
表2 两组并发症发生情况比较 [n(%)]
3 讨 论
目前,全子宫切除术被广泛认为是治疗子宫良性病变最为有效方法之一[3]。传统经腹全子宫切除术应用范围广,但创伤较大,加之手术过程中腹腔暴露在外,引起的并发症较多,对术后患者康复进程造成一定影响[4]。随着人民生活水平的提高,美观意识不断加强,微创技术更受到大多患者的青睐,腹腔镜全子宫切除术以其切口小、出血少、恢复快的优势广泛应用于治疗各类子宫疾病,本研究将其应用于子宫切除患者,相比经腹全子宫切除术取得令人更为满意的治疗效果[5]。
在本次研究中,观察组各项手术指标均优于对照组,差异有统计学意义(P<0.05)。说明腹腔镜全子宫切除术应用于子宫切除患者可有效提高手术质量。主要原因可能为经腹切除需在患者腹部开一9cm左右的切口,相比于腹腔镜切除切口大,因此造成术中出血量大,患者因此受到的创伤亦更为严重,从而延缓术后康复进程,进而延长排气时间及住院时间,给其生理、心理、经济均造成严重负担[6]。在本次研究中,观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。说明腹腔镜全子宫切除术应用于子宫切除患者可有效降低并发症发生率。主要原因可能为经腹切除切口大,而且为保证解剖层次清晰,腹腔需长时间暴露在外,容易引发细菌感染,而且此手术方法会对膀胱造成一定牵拉,增加术后膀胱损伤的风险,于此同时大切口与大出血造成的是患者身体的虚弱,一定程度上降低其机体免疫力,更容易引发感染[7]。而腹腔镜切除术只需刺穿相应部位,子宫从阴道切出,手术环境相对封闭,对患者损伤较小,因此术后并发症发生率明显小于对照组[8]。
综上所述,相比于经腹全子宫切除术,腹腔镜全子宫切除术可显著提高临床疗效,降低术后并发症发生率,值得临床推广。
参考文献
[1] 王 祁.腹腔镜下子宫切除术治疗巨大子宫肌瘤38例临床分析[J].中外医学研究,2017,15(28):127-128.
[2] 石 进,周兰云,孙贝加.改良阴式子宫切除联合阴道前后壁修补术在治疗盆底器官脱垂中的应用价值[J].中国现代医生,2017,55(15):59-62.
[3] 张晓娟,刘晓云,何连利,等.子宫全切除术后患者阴道局部使用氯喹那多预防残端感染和促进愈合的临床研究[J].中华医院感染学杂志,2017,27(15):3537-3540.
[4] 胡飞君,戚伟珍,吴彦丹,等.保留盆腔自主神经的根治性子宫切除术对术后长期肛门直肠功能的影响[J].浙江医学,2017,39(10):824-826,835.
[5] 聂惠龙,郭天棋,聂继跃,等.腹腔镜和腹式全子宫切除术在治疗子宫腺肌病的比较[J].浙江临床医学,2017,19(4):638-639.
[6] 李 霞,杨爱凤,杜 娟,等.宫颈癌患者术后尿路感染的相关因素分析及膀胱功能训练对尿潴留预防效果探究[J].中华医院感染学杂志,2017,27(7):1612-1615.
[7] 杨红英,胡 芳,王 萍,等.止血带、卡前列素氨丁三醇联合低位B-Lynch缝合术在前置胎盘剖宫产中的应用效果分析[J].中国现代医生,2017,55(24):79-81.
[8] 葛伟平,楚蔚昕,刘 红,等.腹腔镜全子宫切除术后盆底康复治疗的疗效评价[J].中国微创外科杂志,2017,17(4):302-306.
