小儿纤维支气管镜联合小剂量红霉素和糖皮质激素治疗小儿闭塞性细支气管炎的疗效观察
2017-05-17丁淑玉李亚伟杨新丽杨惠卫
丁淑玉,李亚伟,杨新丽,赵 坤,杨惠卫
(保定市第二中心医院1.儿科;2呼吸二科,河北 保定 072750)
小儿纤维支气管镜联合小剂量红霉素和糖皮质激素治疗小儿闭塞性细支气管炎的疗效观察
丁淑玉1,李亚伟1,杨新丽1,赵 坤1,杨惠卫2
(保定市第二中心医院1.儿科;2呼吸二科,河北 保定 072750)
目的探讨小儿纤维支气管镜联合小剂量红霉素和糖皮质激素治疗小儿闭塞性细支气管炎的疗效。方法选择2012年1月~2014年12月我院确诊收治的闭塞性细支气管炎患儿38例,根据治疗方法不同将所有患者分为观察组和对照组,比较两组患儿的疗效。结果对照组患儿总有效率为21.05%,观察组患儿总有效率为84.21%,x2=6.281,P<0.05,差异具有统计学意义,且观察组总有效率高于对照组。治疗后,两组重度阻塞、中度堵塞和轻度堵塞患者的比例比较,x2=6.093,P<0.05,差异具有统计学意义,且观察组轻度堵塞患儿比例显著高于对照组。治疗后,观察组潮气呼气中期流速与吸气中期流速(ME/MI)的比值为(76.39±16.25),对照组的ME/MI的比值为(66.09±12.34),t=6.983,P<0.05,差异具有统计学意义。治疗后,两组患儿血气分析比较,x2=7.635,P<0.05,差异具有统计学意义,且观察组患儿血气分析情况显著优于对照组。结论小儿纤维支气管镜联合小剂量红霉素和糖皮质激素治疗小儿闭塞性细支气管炎可通过作用于其病因、病理机制而达到治疗的目的,因此其疗效较好,可明显改善患儿的肺功能,降低炎症反应。
闭塞性细支气管炎;小儿纤维支气管镜;红霉素;糖皮质激素;疗效
闭塞性细支气管炎(bronchiolitis obliterans,BO)是与小气道炎症性损伤相关的慢性气流阻塞综合征,在儿童中是一种相对少见而严重的慢性阻塞性肺病[1]。其发病率虽低,但因其发病机制尚未确定,且早期治疗可阻断疾病的进程,因此早诊断、早治疗是临床治疗的关键。临床尚无BO治疗标准,目前多采取持续应用糖皮质激素联合支气管扩张剂来治疗BO。随着小儿纤维支气管镜诊断技术的成熟和广泛在儿科呼吸系统疾病临床诊断和治疗中的应用,我院已经将小儿纤维支气管镜应用于BO的诊断与治疗,本文观察了小儿纤维支气管镜联合小剂量红霉素和糖皮质激素治疗闭塞性细支气管炎的疗效,以为临床治疗和诊断提供新思路,现将结果报道如下。
1 资料与方法
1.1 一般资料
选择2012年1月~2014年12月我院确诊收治的闭塞性细支气管炎患儿38例,其中男24例,女14例,年龄为5月龄~7岁,平均(1.01±0.24)岁,住院时间为3~42 d,平均住院时间为(15.34±2.28)d。所有患儿均符合2008年中华儿科学杂志关于BO的诊断标准[2]。
1.2 方法
根据治疗方法不同将所有患者分为观察组和对照组,各19例。观察组采用小儿纤维支气管镜联合小剂量红霉素和糖皮质激素;对照组采用传统治疗方法,即对症支持治疗及抗感染治疗,在此基础上给皮质醇激素进行治疗。两组患儿的性别、年龄、肺功能等方面比较,P>0.05,差异无统计学意义。
1.3 治疗方法
1.3.1 观察组的治疗方法
患儿按常规纤维支气管镜前准备,密切监测患儿心跳、血压、血氧饱和度等指标,清理患儿鼻道分泌物,保证呼吸道通畅。为防止发生患儿低氧血症,术前给予低流量氧鼻导管吸入,严格掌握纤维支气管镜检查的适应证和禁忌证。采用术前予安定0.1~0.5 mg/kg,最大量10 mg、阿托品0.01~0.05 mg/kg,最大量0.5 mg肌注,采用“边麻辺进”方式麻醉。之后,使用olympus型号外径2.8 mm用于<3岁患儿,型号外径4.0 mm用于>3.5岁患儿,纤维支气管镜经鼻、会厌达气管、支气管各段及亚段开口,观察病变部位,进行局部灌洗、清除分泌物及灌注药物,操作者检查时动作轻柔熟练、沉着准确,尽量缩短手术检查的时间,减少患儿的痛苦,防止时间过长引起其他并发症。药物灌注时,将沐舒坦经纤维支气管注入至支气管黏膜局部病变,之后以生理盐水经纤维支气管镜对支气管进行多次灌注,灌洗时应采用温度适宜的无菌生理盐水(恒温箱温度37℃),防止生理盐水刺激气管内黏膜引起咳嗽等,并留取支气管灌洗液行病原学检查。最后使用普米克(<1岁1 mg,1~3岁2 mg,4~7岁4 mg)由纤维支气管镜注入[3]。术后要对患儿密切观察处理纤维支气管镜检查后24 h出现的并发症,且6 h内禁止饮食、饮水,以防止异物误吸入气管内,并及时送检肺泡灌洗液等标本。同时患儿口服红霉素肠溶片5 mg/d,3次/d,连续服用15天。
1.3.2 对照组的治疗方法
对症支持治疗及抗感染治疗,在此基础上给予即对症支持治疗及抗感染治疗,在此基础上给皮质醇激素通常采泼尼松龙片1~2 mg/(kg·d)口服1~3个月后逐渐减量,以最小有效量维持治疗,最长疗程6个月。
1.4 疗效判定标准[4]
根据患儿治疗5~7 d后的症状和体征缓解情况分为:①显效:咳嗽、吼喘、气促等症状明显缓解甚至消失,肺部哮鸣音较治疗前明显减少或消失;②有效:咳嗽、吼喘、气促等症状稍减轻,肺部哮鸣音较治疗前减少;③无效:咳嗽、吼喘、气促无缓解甚至加重,肺部哮鸣音无减少甚至增加。总有效率=显效率+有效率。
1.5 统计学方法
本文数据采用SPSS 17.0统计软件进行统计,计量资料以“s”表示,采用t检验;计数资料用百分比表示,采用x2检验,检验水平α=0.05,P<0.05差异有统计学意义
2 结 果
2.1 观察组患儿支气管纤维镜下情况
通过支气管纤维镜观察患儿可见治疗组患儿慢性气管炎6例(31.58%)、支气管病变5例(26.32%)、气管支气管狭窄4例(21.05)、气管支气管中重度软化4例(21.05%)。见图1、图2。

图1 支气管狭窄

图2 支气管病变
2.2 观察组患儿支气管纤维镜灌洗液病原分析
观察组患儿均为发现支气管异物和先天性支气管发育异常。病原学检查均为病毒感染排除真菌和结核感染,其中腺病毒感染12例(63.16%),呼吸道合胞病毒5例(26.32%),副流感病毒2例(10.53%),均存在合并肺炎球菌、葡萄球菌等细菌感染。
2.3 两组患儿的疗效比较
对照组患儿总有效例数为4例,总有效率为21.05%;观察组患儿总有效例数为16例,总有效率为84.21%。两组总有效率比较,x2=6.281,P<0.05,差异具有统计学意义,且观察组总有效率高于对照组。见表1。

表1 两组患儿的疗效比较 [n(%)]
2.4 治疗前后肺功能情况比较
治疗前两组患儿均为小气道受累为主的阻塞性同期功能障碍,且重度阻塞、中度堵塞和轻度堵塞患者的比例比较,x2=0.182,P>0.05,差异无统计学意义。治疗后,两组重度阻塞、中度堵塞和轻度堵塞患者的比例比较,x2=6.093,P<0.05,差异具有统计学意义,且观察组轻度堵塞患儿比例显著高于对照组。治疗前,观察组潮气呼气中期流速与吸气中期流速(ME/MI)的比值为(64.28±12.27),对照组的ME/MI的比值为(65.13±12.09),t=1.028,P>0.05,差异无统计学意义。治疗后,观察组潮气呼气中期流速与吸气中期流速(ME/ MI)的比值为(76.39±16.25),对照组的ME/MI的比值为(66.09±12.34),t=6.983,P<0.05,差异具有统计学意义。见表2。
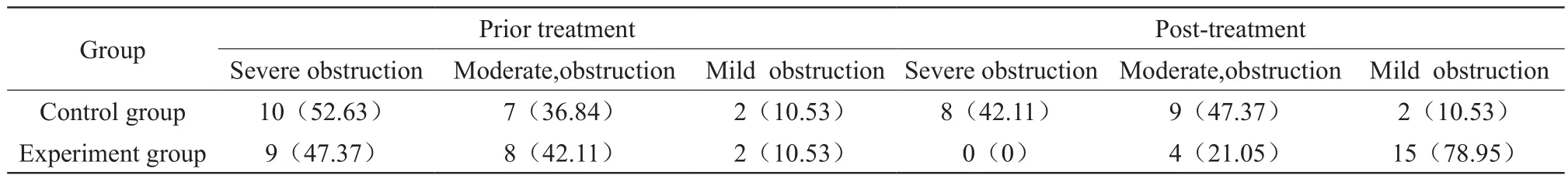
表2 治疗前后肺功能情况比较 [n(%)]
2.5 治疗前后两组患儿的血气分析情况比较
治疗前,两组患儿血气分析情况比较,x2=0.009,P>0.05,差异无统计学意义。治疗后,两组患儿血气分析比较,x2=7.635,P<0.05,差异具有统计学意义,且观察组患儿血气分析情况显著优于对照组。见表3。

表3 治疗前后两组患儿的血气分析情况比较 [n(%)]
3 讨 论
闭塞性细支气管炎是因多种内外因素导致的肺泡小管或细支气管部分或完全阻塞的一种临床综合征[1],包括细支气管炎症、细支气管腔内肉芽组织纤维化或增生等引起的病变,其本质是气道上皮损伤瘢痕和继发的上皮再生[2]。虽然临床发病率低,但因临床表现及体征的不特异性,病因的复杂性而无适宜的治疗方法,而难以达到较佳的治疗效果。闭塞性细支气管炎临床常缺乏特异性表现,主要以持续或反复喘息、咳嗽,病重时有运动后气促、呼吸困难等表现,而影像学检查常可见慢性气管炎、支气管病变、气管支气管狭窄等表现,与本文支气管纤维镜观察结果一致,这可能因气道炎性水肿导致管壁支撑能力弱,同时纤毛运动能力差,清除能力下降导致分泌物增多等原因有关。研究发现其病因常以下呼吸道病毒感染为主,这与本文观察组患者支气管纤维镜灌洗液病原学检查结果类似,即以腺病毒感染为主,研究[3]以其为感染病因可达25%~72%之间,本观察组中达到63.16%,这也为临床治疗指引了方向。
本文首次在国内采用小儿纤维支气管镜联合小剂量红霉素和糖皮质激素治疗闭塞性细支气管炎,并取得了一定的疗效。这主要因纤维支气管镜适应证广泛,可视范围扩大,检查阳性率提高,且患儿痛苦小,对小儿呼吸系统疑难疾病诊治具有独特优势[4],且应用纤支镜可进行镜下形态学观察、组织活检,肺泡灌洗液进行病原学检测,明确气管内异物等。同时目前糖皮质激素是现阶段治疗BO的主要药物,其中普米克是一种新型的吸入型糖皮质激素,有较高的受体结合能力,经支气管纤维镜从支气管注入后可快速分布之毛细支气管和肺泡等肺部组织中而达到显著抑制气道免疫细胞活性,减少炎症介质和细胞因子的释放,而达到较强的局部抗炎作用,还可减少粘液分泌,降低其道高反应性而改善气道通气情况,同时在支气管纤维镜灌洗过程中可通过生理盐水稀释作用而将陈旧性痰栓、粘液吸出[5],从而减轻气道阻塞和黏膜水肿程度,并且灌洗液可刺激气道黏膜而加强咳嗽反射有利于气道分泌物的排出[6],因此其可以改善肺部功能和血气情况。而采用小剂量红霉素可通过减少中性粒细胞峡谷气道黏膜中聚集而抑制杯状细胞分泌,减少呼吸道粘液和氯离子的分泌,而减少呼吸道疾病患者痰液的产生,同时有研究发现红霉素可促进钙离子内流,诱导细胞凋亡,而达到对气道的抗炎效果,且因BO患儿均存在合并不同程度的细菌感染,红霉素具有广谱的抗菌效果,降低了BO的炎症进展。
综上所述,小儿纤维支气管镜联合小剂量红霉素和糖皮质激素治疗闭塞性细支气管炎可通过作用于其病因、病理机制而达到治疗的目的,因此其疗效较好,可明显改善患儿的肺功能,降低炎症反应。
[1] Lee,L.T.,Ho,C.H.B.,Putti,T.C. et al.Bronchiolitis obliterans organizing pneumonia following nitric acid fume exposure[J]. Occupational medicine,2014,64(2):136-138.
[2] Khan,M.A.,Maasch,C.,Vater,A. et al.Targeting complement component 5a promotes vascular integrity and limits airway remodeling[J].Proceedings of the National Academy of Sciences of the United States of America,2013,110(15):6061-6066.
[3] Sato,M.,Ohmori-Matsuda,K.,Saito,T. et al.Time-dependent changes in the risk of death in pure bronchiolitis obliterans syndrome (BOS)[J].The Journal of heart and lung transplantation: the offcial publication of the International Society for Heart Transplantati on,2013,32(5):484-491.
[4] Duque-Afonso,J.,Ihorst,G.,W?sch,R. et al.Identification of risk factors for bronchiolitis obliterans syndrome after reduced toxicity conditioning before hematopoietic cell transplantation[J].Bone marrow transplantation,2013,48(8):1098-1103.
[5] Weigt,S.S.,Derhovanessian,A.,Wallace,W.D. et al.Bronchiolitis obliterans syndrome:The achilles' heel of lung transplantation[J].Seminars in Respiratory and Critical Care Medicine,2013,34(3):336-351.
[6] Ditschkowski,M.,Elmaagacli,A.H.,Koldehoff,M. et al.Bronchiolitis obliterans after allogeneic hematopoietic SCT: Further insight - New perspectives?[J].Bone marrow transplantati on,2013,48(9):1224-1229.
本文编辑:吴玲丽
R720.5
A
ISSN.2095-8242.2017.08.1458.03
