ADC值在小脑半球原发性中枢神经系统淋巴瘤与单发转移瘤鉴别诊断中的价值
2017-05-11董安珂张勇程敬亮卜春晓李颜良李娅
董安珂, 张勇, 程敬亮,卜春晓, 李颜良, 李娅
·中枢神经影像学·
ADC值在小脑半球原发性中枢神经系统淋巴瘤与单发转移瘤鉴别诊断中的价值
董安珂, 张勇, 程敬亮,卜春晓, 李颜良, 李娅
目的:探讨表观扩散系数(ADC)及rADC值对小脑半球原发性中枢神经系统淋巴瘤(PCNSL)和单发转移瘤的鉴别诊断价值。方法:回顾性分析经手术病理证实的位于小脑半球的12例PCNSLs和15例实性单发转移瘤患者的病例资料,所有患者均行常规MRI平扫、增强扫描及DWI检查。测量肿瘤实质区及对侧对称区域的平均ADC值,计算两者的比值(rADC),并采用两独立样本t检验比较2组患者间的差异。采用受试者工作特征曲线(ROC)分析rADC值的诊断效能。结果:PCNSLs在DWI上呈高信号11例、等信号1例,ADC均值为(0.62±0.11)×10-3mm2/s,rADC为0.93±0.15。单发转移瘤在DWI上表现为高信号11例、等或低信号4例,ADC均值为(0.76±0.18)×10-3mm2/s,rADC为1.13±0.26。两组间肿瘤的平均ADC及rADC值的差异有统计学意义(t=-2.12,P<0.05;t=-2.50,P<0.05)。以rADC值1.17为阈值时,鉴别PCNSL和单发转移瘤的敏感度为46.7%,特异度为100%,符合率为70.4%。结论:ADC及rADC值在小脑半球原发性中枢神经系统淋巴瘤与单发转移瘤的鉴别诊断中具有重要参考价值,可提高诊断准确性。
表观扩散系数; 磁共振成像; 原发性中枢神经系统淋巴瘤; 转移瘤,单发
原发性中枢神经系统淋巴瘤(primary central nervous system lymphoma,PCNSL)是一种较少见的中枢神经系统恶性肿瘤,好发于成年人,一般幕上相对多见[1],较少发生于后颅窝小脑半球,单发常见,但亦可多发(约占38%)[2-3],平均发病年龄为53~70岁,因此易将其误诊为转移瘤,而常规影像学检查方法较难诊断[4]。磁共振DWI是目前应用最为成熟和广泛的功能成像技术之一,能在活体上反映组织内水分子扩散程度,从而为疾病的诊断提供更多信息。本研究旨在探讨表观扩散系数值在小脑半球PCNSL及单发转移瘤术前鉴别诊断中的价值。
材料与方法
1.一般资料
将本院2009年11月-2016年3月临床资料完整、经手术病理证实、具有我院术前MRI资料的小脑半球PCNSL和单发转移瘤患者纳入研究。位于小脑半球的PCNSL患者共12例,男5例,女7例,年龄36~65岁,平均(52.17±9.56)岁。所有患者既往无人类免疫缺陷病毒阳性、器官移植后使用免疫抑制剂及中枢神经系统以外的全身各系统淋巴瘤的病史。根据2016年WHO中枢神经系统肿瘤最新分类标准[5],11例为弥漫大B细胞淋巴瘤,1例为黏膜膜相关淋巴组织型边缘区淋巴瘤。
共搜集到后颅窝转移瘤患者71例,将其中位于小脑半球、单发且以实性为主(实性部分面积>1.0 cm2)的15例转移瘤患者纳入本次研究,其中肺癌脑转移8例、乳腺癌脑转移3例、结肠癌脑转移2例、卵巢癌脑转移1例、未知来源1例;男9例,女6例,平均年龄(59.8±7.58)岁。
2.影像学检查方法
使用Siemens Verio 3.0T扫描仪和标准头颅线圈。首先行MRI平扫,横轴面及冠状面扫描采用快速小角度激发2D序列(FL2D)T1WI(TR 250 ms,TE 2.5 ms)、TSE及脂肪抑制TSE序列T2WI(TR 3900 ms,TE 92 ms),矢状面扫描采用FL2D序列T1WI(TR 230 ms,TE 2.5 ms)。DWI扫描参数:横轴面SE-EPI序列,b值选取0、1000 s/mm2,TR 3700 ms,TE 102 ms,视野219 mm×219 mm,矩阵152×153,自动重建ADC图。最后采用高压注射器经肘静脉团注Gd-DTPA,剂量0.1 mmol/kg,注射流率2.0 mL/s,行横轴面、矢状面和冠状面的T1WI增强扫描。
3.图像分析
使用西门子工作站(Syngo)进行后处理,由机器自动生成EPI-DWI原始图像及ADC图。感兴趣区(region of Interest,ROI)选取在增强扫描T1WI上强化且ADC图上呈相对低信号的区域,由对诊断结果双盲的观察者以手工描绘,ROI面积为20~25 mm2,并避开囊变、坏死、出血、周围水肿及瘤内血管等;于肿瘤最大层面及其其上下层面各取3个ROI,取其平均ADC值。然后以同样大小的ROI于病灶对侧正常白质区使用同样的方法得到平均ADC值,计算肿瘤的相对ADC值(肿瘤实质区与对照侧ADC值的比值,即rADC)。于肿瘤直径较大且瘤周水肿最明显处测量水肿的宽度,据此将瘤周水肿分为3级:1级指轻度水肿,水肿带宽度≤肿瘤直径1/2;2级指中度水肿,肿瘤直径1/2<水肿带宽度<肿瘤直径;3级指重度水肿,水肿带宽度≥肿瘤直径。
4.统计分析
使用SPSS 21.0软件进行统计分析。采用两独立样本t检验对2组肿瘤的平均ADC及rADC值进行比较,对2组肿瘤水肿程度的比较采用Fisher精确检验法,P<0.05为差异有统计学意义。以病理结果为金标准,绘制受试者工作特征(ROC)曲线,计算曲线下面积(area under the curve,AUC),以约登指数[(敏感度+特异度)-1]最大时的rADC值为诊断阈值,计算其诊断敏感度、特异度及符合率。
结 果
1.常规MRI表现
12例小脑半球PCNSL,9例单发,3例多发,共18个病灶;5个位于右侧小脑半球,9个位于左侧小脑半球,4个位于幕上。15个病灶为实性,2个为以实性为主的囊实性病灶,1个为以囊性为主的囊实性病灶。肿瘤实性部分于T1WI上呈等~低信号,T2WI呈等~稍高信号(图1a、b)。增强扫描:5例实性部分均呈明显强化,7例呈轻中度强化;18个病灶中8个 病灶呈典型的“缺口征”或“尖角征”(图1c),3个呈结节状强化,2个条纹状强化,2个环形强化,1个大囊小结节。瘤周水肿:轻度5例,中度3例,重度4例。12例中术前正确诊断2例,余均误诊为转移瘤和胶质瘤等。
15例转移瘤中肿瘤位于右侧小脑半球6例,左侧小脑半球9例;5例为完全实性,10例在实性部分内可见点状或裂隙状坏死。肿瘤于T1WI上呈等~低信号,T2WI上呈等~稍高信号(图2a、b)。增强扫描:6例呈明显强化(图2c),9例呈轻中度强化;8例呈不均匀强化,5例呈均匀强化,2例呈环状强化。瘤周水肿:轻度3例,中度5例,重度7例。15例单发转移瘤中术前有其它部位恶性肿瘤病史者8例;术前正确诊断9例,余6例误诊为脑膜瘤或胶质瘤。
经统计学分析,PCNSL组与转移瘤组之间瘤周水肿程度的差异无统计学意义(χ2=1.503,P>0.05)。
2.DWI表现
18个PCNSL中,肿瘤实性部分在DWI上呈高信号14个(图1d),相应ADC图上呈低信号(图1e);3个病灶呈稍高信号,相应ADC图上呈低信号;1个病灶呈等信号,相应ADC图上呈等信号。15例单发转移瘤中,肿瘤实性部分在DWI上呈低信号4例,相应ADC图上呈高信号;其余11例中呈等信号1例、稍高信号(图2d)5例、高信号5例,在相应ADC图上表现为稍低或低信号(图2e)。
PCNSL组和转移瘤组的ADC及rADC值测量结果见表1。两组间ADC及rADC值的差异均有统计学意义(P<0.05)。
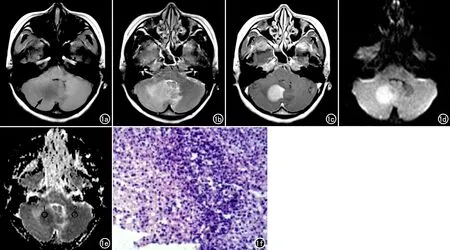
图1 PCNSL患者。a) T1WI示肿瘤呈低信号(箭),位于右侧小脑半球和小脑蚓部; b) T2WI示病灶呈高信号,周围有片状水肿; c) 增强扫描示病灶明显强化,可见“尖角征”; d) DWI示病灶呈高信号; e) ADC图示病灶呈低信号(ROI1),ADC值为0.523×10-3mm2/s,对侧镜像区域(ROI2)的ADC值为0.658×10-3mm2/s,rADC值为0.794; f) 病理图镜下示瘤细胞较密集、呈弥漫片状分布,瘤细胞大小较一致,胞质少,核大,染色质呈颗粒状,诊断为弥漫大B细胞淋巴瘤(×200,HE)。
以rADC值作为诊断指标进行ROC曲线分析,rADC值取1.17作为鉴别诊断小脑半球PCNSL和单发转移瘤的阈值时,ROC曲线的AUC为0.739(图3),标准误为0.096,95%可置信区间为0.55~0.93,诊断敏感度为46.7%,特异度为100.0%,符合率为70.4%。
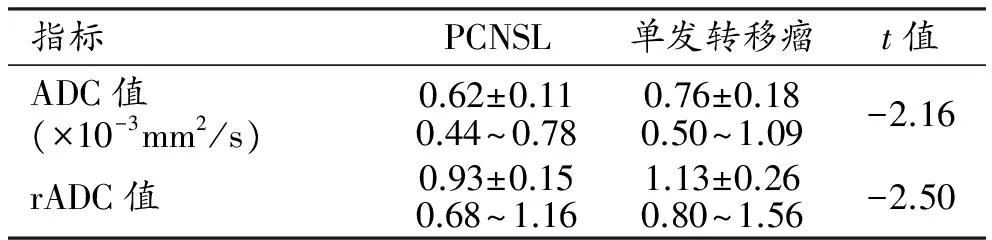
表1 PCNSL及单发转移瘤实质ADC及rADC值
注:括号内为数值范围。
讨 论
PCNSL是指原发于脑部、脊髓和脑脊膜而无中枢神经系统以外病变的中枢神经系统淋巴瘤[1],是一种少见的颅内肿瘤,占颅内原发肿瘤的3%~5%[6],所有非霍奇金淋巴瘤的5%[3]。病理类型大部分为非霍奇金淋巴瘤,弥漫大B细胞淋巴瘤占95%以上[3]。本组12例PCNSL中11例为弥漫大B细胞型,1例为黏膜相关组织结外边缘区淋巴瘤(extranodal marginal zone B-cell lymphoma of mucosa-associated tissue lymphoma,MALT)。PCNSL的病理学形态特点为瘤细胞浸润于血管周围的网状纤维之间,围绕血管呈“袖套”样排列,血管周围瘤细胞较一致,轻度异形,核深染,常可见核仁,瘤细胞向周围脑组织呈浸润性生长,进而破坏血脑屏障,这可使其获得充足的氧代谢物,较少出现囊变、坏死[7-8]。有报道称肿瘤细胞越密集、核浆比率越高,其ADC值就越低,当然一些肿瘤内部的坏死囊变也会影响其ADC值[9]。本病进展迅速,侵袭性较强,预后较差。
1.常规影像学表现
PCNSL位于幕下区域如小脑、脑干及四脑室等较为少见[10]。本组小脑半球PCNSL在MRI上以单发病变较为常见(9/12,75%),T1WI呈等~低信号,T2WI呈等或稍高信号,增强扫描常表现为均匀明显强化,典型者可见“缺口征”、“尖角征”(图1c),“缺口征”表现为在一个强化的圆形、类圆形或团块状实质病灶的边缘有1~2个脐样、勒痕状或啃噬状缺损,“尖角征”则是指在一个强化的断面像上,不规则形病灶向某一方向呈尖角状突出,可能均与肿瘤生长过快、血供不足或肿瘤快速生长过程中遇较大血管阻拦有关[11],本组PCNSL中55.6%(10/18)的病灶中有此典型表现。转移瘤多位于小脑皮髓质交界,类圆形实性或囊性占位,位于小脑者实性多见[12],多表现为小病灶大水肿,但两组病例瘤周水肿的差异无统计学意义(χ2=1.448,P=0.458<0.05) ,本组病例均为实性为主的单发转移瘤,但15例中11例病灶内均可见点状或裂隙状小坏死灶。虽然小脑半球PCNSL与转移瘤在发生部位、形态、信号及强化方式等方面有一定差异,但当病变表现不典型时仅根据MRI平扫较难鉴别两者,误诊率较高。
2.DWI及ADC值在两者鉴别诊断中的价值
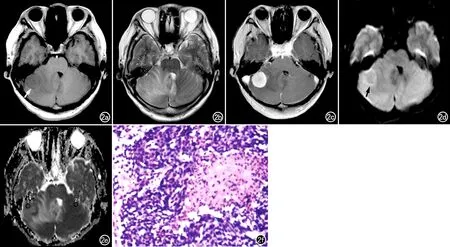
图2 右小脑半球单发脑转移瘤患者。a) T1WI是肿瘤呈低信号(箭); b) T2WI示病灶呈高信号; c) 增强扫描示肿瘤呈明显强化,瘤内可见片状轻度强化的区域,周围可见片状水肿区; d) DWI示肿瘤呈稍高信号(箭); e) ADC图示肿瘤呈低信号(ROI1)、ADC值为0.767×10-3mm2/s,对侧镜像区域(ROI2)的ADC值为0.643×10-3mm2/s,rADC值为1.192; f) 病理图镜下示低分化鳞状细胞癌(×200,HE),原发灶为结肠癌。

图3 rADC值的ROC曲线,AUC为0.739。
DWI是唯一能够在体内反映细胞内水分子的运动状态的成像方法,表观扩散系数(ADC)的测量能够定量研究分子扩散运动的程度,与DWI信号呈负指数关系,受细胞密度、膜结构的分布、核浆比及胞浆内大分子物质(如蛋白质)的分布等多种因素的影响[8]。大量研究表明,肿瘤组织细胞密度高、细胞排列紧密、胞浆少、核浆比例高、细胞间隙相对狭窄,造成水分子扩散受限,因此肿瘤实质在DWI上表现为高信号, 而ADC值明显减低、在ADC图上呈低信号[13]。
近年来,已有国内外学者采用ADC值对PCNSL的鉴别诊断进行了相关研究[14-16],认为DWI及ADC值对PCNSL的诊断和鉴别诊断有重要意义。PCNSL肿瘤细胞排列密集,细胞间隙水分少,核浆比例高,故DWI上呈高信号[17],且PCNSL的ADC值较转移瘤更低[1]。Haldorsen等[1]总结PCNSL的信号特点为在DWI上呈等或稍高信号,ADC图上呈低信号。亦有文献报道,PCNSL的ADC值为(0.57±0.14)和(0.66±0.58),而转移瘤ADC值为0.82~1.24[8,15]。因此术前测量小脑半球PCNSL和单发转移瘤的ADC值,有利于两者的鉴别诊断。本组12例PCNSL和15例单发转移瘤的DWI表现有一定差异,PCNSL均表现为高或稍高信号,而部分转移瘤则呈低或等信号(5/15)。但两者的DWI表现有很大的重叠,可能由于影响DWI的因素较多,而ADC值更能准确反映组织内水分子扩散情况。由于个体间的ADC值存在差异,使用相对ADC值(rADC值)则可消除个体差异的干扰,使结果更为准确。本研究中PCNAL组中ADC及rADC值分别为(0.62±0.11)×10-3mm2/s和0.93±0.15,均低于单发转移瘤组[(0.76±0.18)×10-3mm2/s、(1.13±0.26)],差异有统计学意义(P<0.05)。提示PCNSL的肿瘤细胞密度高于转移瘤。以rADC值作为诊断指标进行ROC曲线分析,rADC阈值为1.17时,ROC的AUC为0.739,标准误为0.096,95%可置信区间为0.55~0.93,鉴别诊断2种肿瘤的敏感度为46.7%,特异度为100.0%,符合率为70.4%。进一步证实了ADC及rADC值对鉴别两种肿瘤有重要价值。
本研究所获得的单发转移瘤的ADC值与以往文献报道的数值存在一定差异,笔者分析可能与测量ADC值时ROI面积的选取不同、以及本组转移瘤均选择以实性为主有关。本研究中ROI选取在病灶均匀强化的区域,最大程度地避免了囊变、坏死以及出血的影响,且多次测量取平均值,统计结果比较客观。
总之,ADC值的测量对术前鉴别诊断小脑半球PCNSL及单发转移瘤具有重要价值。结合常规MRI表现以及DWI信号特点,有利于提高影像学检查的术前诊断效能,有助于临床制定治疗方案及评估预后。
[1] Haldorsen IS,Espeland A,Larsson EM.Central nervous system lymphoma:characteristic findings on traditional and advanced imaging[J].AJNR,2011,32(6):984-992.
[2] Schlegel U.Primary CNS lymphoma[J].Ther Adv Neurol Disord,2009,2(2):93-104.
[3] Doucet S,Kumthekar P,Raizer J.Primary central nervous system lymphoma[J].Curr Treat Options Oncol,2013,14(2):185-197.
[4] Haldorsen IS,Krãkenes J,Krossnes BK,et al.CT and MR imaging features of primary central nervous system lymphoma in Norway,1989-2003[J].AJNR,2009,30(4):744-751.
[5] 苏昌亮,李丽,陈小伟,等.2016年WHO中枢神经系统肿瘤分类总结[J].放射学实践,2016,31(7):570-579.
[6] Tang YZ,Booth TC,Bhogal P,et al.Imaging of primary central nervous system lymphoma[J].Clin Radiol,2011,66(8):768-777.
[7] Barajas RF Jr,Rubenstein JL,Chang JS,et al.Diffusion-weighted MR imaging derived apparent diffusion coefficient is predictive of clinical outcome in primary central nervous system lymphoma[J].AJNR,2010,31(1):60-66.
[8] 肖俊强,卢光明,李苏建,等.原发性中枢神经系统淋巴瘤的MRI表现[J].中国医学影像技术,2008,24(10):1552-1554.
[9] 许士明,吴昆鹏,张伟,等.原发性中枢神经系统淋巴瘤的DWI、1H-MRS表现与病理对照分析[J].医学影像学杂志,2013,23(12):1882-1886.
[10] Mansour A,Qandeel M,Abdelrazeq H,et al.MR imaging features of intracranial primary CNS lymphoma in immune competent patients[J].Cancer Imaging,2014,14(1):1-9.
[11] 杨子江,汪林.原发性中枢神经系统淋巴瘤的MRI[J].中国临床医学影像杂志,2007,18(6):387-389.
[12] 刘勇,罗丽,傅家庆.单发脑转移瘤MRI诊断与误诊分析[J].实用放射学杂志,2011,27(6):849-865.
[13] Humphries PD,Sebire NJ,Siegel MJ,et al.Tumors in pediatric patients at diffusion-weighted MR imaging:apparent diffusion coefficient and tumor cellularity[J].Radiology,2007,245(3):848-854.
[14] Nakajima S,Okada T,Yamamoto A,et al.Primary central ner-vous system lymphoma and glioblastoma:differentiation using dynamic susceptibility-contrast perfusion-weighted imaging,diffusion-weighted imaging,and18F-fluorodeoxyglucose positron emission tomography[J].Clin Imaging,2015,39(3):390-395.
[15] Mabray MC,Cohen BA,Villanueva-Meyer JE,et al.Performance of apparent diffusion coefficient values and conventional MRI features in differentiating tumefactive demyelinating lesions from primary brain neoplasms[J].AJR,2015,205(5):1075-1085.
[16] 马新星,陈铟锢,王中领,等.原发性中枢神经系统淋巴瘤与胶质瘤的DWI对比研究[J].放射学实践,2012,27(5):493-497.
[17] 邵永良,金中高,周林江.脑原发性淋巴瘤的CT、MRI诊断[J].中国医学影像学,2007,15(4):250-252.
ADC value in the differential diagnosis of primary central nervous system lymphoma from solitary metastasis in cerebellar hemisphere
DONG An-ke,ZHANG Yong,CHENG Jing-liang,et al.
Department of Magnetic Resonance,the First Affiliated Hospital of Zhengzhou University,Zhengzhou 450052,China
Objective:To study the apparent diffusion coefficient (ADC) value and ADC ratio (rADC) in the differential diagnosis of primary central nervous system lymphoma (PCNSL) from solitary metastases in the cerebellum hemisphere.Methods:The clinical materials of 12 patients with PCNSL and 15 patients with solitary solid metastasis confirmed by pathology were retrospective analyzed.All patients underwent conventional MRI (plain and contrast-enhanced scanning) and diffusion weighted imaging (DWI).The mean ADC value of solid part in the tumor and the contralateral normal area were measured,then rADC of the two were calculated.The difference of ADC and rADC between the two groups were compared usingttest.Diagnostic performance of rADC was analyzed using receiver operating characteristic curve (ROC).Results:Of the 12 patients with PCNSL,11 showed high signal intensity on DWI,and one showed iso-signal intensity;the ADC value was (0.62±0.11)×10-3mm2/s,rADC was 0.93±0.15.Of the 15 solitary metastases,11 showed high signal on DWI,and 4 showed iso- or hypo- signal intensity;the ADC value was (0.76±0.18)×10-3mm2/s,rADC value was 1.13±0.26.There was significantly statistical difference in ADC and rADC between the two groups (t=-2.12,P<0.05;t=-2.50,P<0.05).When optimal cutoff value of rADC was set as 1.17 for the differential diagnosis of PCNSL from solitary metastasis,the sensitivity,specificity and accuracy was 46.7%,100% and 70.4%.Conclusion:ADC and rADC values can be a complementary reference in the differential diagnosis of PCNSL and solitary metastasis in cerebellar hemispheres,thus diagnostic accuracy might be improved.
Apparent diffusion coefficient; Magnetic resonance imaging; Primary central nervous system lymphoma; Mestastasis,solitary
450052 郑州,郑州大学第一附属医院磁共振科
董安珂(1988-),女,河南周口人,硕士研究生,主要从事中枢神经系统影像学诊断工作。
张勇,E-mail:zzuzhangyong2013@163.com
R445.2; R739.41
A
1000-0313(2017)04-0373-05
10.13609/j.cnki.1000-0313.2017.04.017
2016-09-27
2017-01-05)
