皖北地区40~65岁女性骨质疏松的危险因素调查
2017-05-10张珍珍
张珍珍 李 李
(蚌埠医学院第一附属医院中医科,安徽 蚌埠 233004)
皖北地区40~65岁女性骨质疏松的危险因素调查
张珍珍 李 李1
(蚌埠医学院第一附属医院中医科,安徽 蚌埠 233004)
目的 了解皖北地区40~65岁围绝经期女性人群骨密度(BMD)水平和骨质疏松(OP)的患病情况,分析其危险因素。方法 整群抽取2011年3月至2013年10月皖北地区某三甲医院体检的40~65岁女性,自行设计问卷进行调查。结果 单因素分析显示:年龄、绝经、生育次数、吸烟与OP呈正相关(P<0.05);而体质指数(BMI)、体力劳动与OP呈负相关(P<0.05)。多因素Logistic分析:年龄、脑力劳动是OP的危险因素,BMI、不吸烟、多食豆类是OP的保护因素。结论 围绝经期女性加强体力活动,保持正常的体重,改变不良的生活方式,增加豆类的摄入量对OP防治具有重要的意义。
围绝经期女性;骨质疏松
骨质疏松(OP)严重威胁着中、老年人,尤其是围绝经期女性身体的健康。OP的患病率在不同地区存在差异,可能与地域、生活方式有关〔1〕。本研究调查皖北地区40~65岁女性OP的患病情况,分析其危险因素。
1 材料与方法
1.1 研究对象 2011年3月至2013年10月皖北地区来蚌埠医学院第一附属医院体检的40~65岁的围绝经期女性804名。 纳入标准:①意识清楚,精神健康,有阅读或言词表达能力者。②愿意配合参与的。排除标准:①长期患病、身体残疾、畸形等影响正常生活和体力活动者;②造成继发性和特发性骨质减少的各种疾病如糖尿病、甲状腺功能亢进症、慢性肝肾疾病;③有长期服用激素等药物史;④女性卵巢切除。平均年龄(50.00±7.00)岁,419人已绝经,绝经年龄(48.75±3.48)岁;未绝经385人,年龄(46.27±4.94)岁。月经初潮年龄平均(15.50±2.03)岁;身高、体重、体质指数(BMI)分别为(157.17±8.28)cm、(59.43±8.55)kg、(23.69±3.51)kg/cm2;职业构成比为体力劳动者49.4%,脑力劳动者50.6%。检出OP 210例(26.12%)、骨量减少382例(47.51%)、骨密度正常212例(26.37%)。
1.2 调查方法 使用的调查表在查阅相关资料后,根据研究目的自行设计,后经由骨科及风湿科的专家修订而成,本研究负责人及经过培训的调查员对每个研究对象进行一对一询问进行填写,问卷内容包括一般情况、健康相关行为、家族疾病史等。一般情况问卷包括姓名、出生年月、身高、体重、月经初潮年龄、是否绝经、绝经年龄、生育史、民族、教育程度、婚姻状况、职业、居住地等,身高和体重在骨密度(BMD)测定前由专业人员测量及填写。健康相关行为问卷包括吸烟、饮酒、经常运动、饮食习惯等。家族疾病史:询问家人是否患有骨折史、肿瘤史、甲状腺或甲状旁腺疾病、风湿病、糖尿病、高血压等。家人定义为研究对象的父亲、母亲、子女、兄弟姐妹。问卷中相关因素的界定:①吸烟:既往每日吸烟一支以上且时间长于6个月。②饮酒:每周饮酒至少2次,连续饮酒1年以上。③早绝经:绝经年龄<45岁。④日照:每天接受日光照射>30 min。⑤哺乳:哺乳时间>6个月。
1.3 双能X线骨密度检查 采用美国Hologic discovery w双能X线骨密度仪(DXA),检测体检者股骨颈、全髋关节、腰椎的BMD值及T值。
1.4 统计学分析 采用SPSS13.0软件进行χ2检验、Logistic回归分析。
2 结 果
2.1 年龄与OP的关系 以年龄为横坐标、BMD值为纵坐标做散点图,见图1。股骨颈、全髋部和腰椎三个部位的BMD随年龄的增长呈下降趋势,腰椎部位更为突出,相关系数最大,为0.046。
2.2 研究对象不同情况OP患病比较 随着年龄的增加,OP患病率也显著增加(P<0.001),55~59岁、60~65岁年龄组OP患病率明显高于40~44岁,60~65岁年龄组OP患病率最高,达39.0%。BMI 4组人群之间OP患病率差异显著(P<0.05),随着BMI值的增加,OP患病率有降低的趋势。初潮年龄14岁、14~16岁、>16岁三组人群之间OP、骨量减少、骨量正常的检出情况,随着初潮年龄的增长,OP患病率有降低趋势,但无明显差异(P>0.05)。研究人群的平均绝经年龄为48.7岁;三组OP、骨量减少、骨量正常的检出情况差异显著(P<0.001),45岁以上绝经女性OP患病率最高。生育次数与OP患病情况呈明显正相关,即生育次数越多,OP患病率愈高(P<0.05)。以哺乳是否超过6个月为届将研究对象分为两组,两组OP情况无明显差异(P>0.05)。城市OP患病率高于农村妇女,但差异无统计学意义(P>0.05)。吸烟组的OP患病率远远高于不吸烟组(P<0.05)。每天日照时间两组OP患病情况无统计学差异(P>0.05)。是否运动的2组OP患病情况无统计学差异(P>0.05)。脑力劳动的OP患病率明显高于体力劳动者(P<0.01),摄入豆类<3次/w OP患病率明显高于≥3次/w者(P<0.01),见表1。
2.3 OP的多因素Logistic分析 采用多因素Logistic回归分析的方法,年龄、脑力劳动与OP呈正相关,BMI、不吸烟、多食豆类是OP的保护因素,见表2。
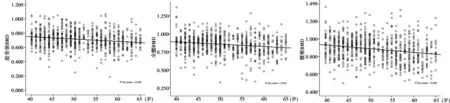
图1 年龄别的BMD散点图表1 研究对象不同情况OP患病的比较〔n(%)〕

组别n年龄(岁)40~4445~4950~5955~5960~65BMI(kg/m2)<18.518.5~23.924.0~27.9≥28.0初潮年龄(岁)<1414~16>16n1791931561531232840128194147297360骨量正常21262(34.6)63(32.6)34(21.8)33(21.6)20(16.3)2(7.1)100(24.9)77(27.4)33(35.1)37(25.2)74(24.9)101(28.1)骨量减少38281(45.3)96(49.7)87(55.8)63(41.1)55(44.7)13(46.4)189(47.1)136(48.4)44(46.8)68(46.3)141(47.5)173(48.1)OP21036(20.1)34(17.6)35(22.4)57(37.3)48(39.0)13(46.4)112(27.9)68(24.2)17(18.1)42(28.6)82(27.6)86(23.9)χ2值44.50114.7922.054P值<0.001>0.05>0.05组别n绝经年龄(岁)<4545~64未绝经哺乳时间(个月)≥6<6生育次数(次)未生育123≥4居住地城市农村n413783857683631259259155100430374骨量正常21215(36.6)77(20.4)120(31.2)202(26.3)10(27.8)2(6.5)55(21.2)85(32.8)42(27.1)28(28.0)127(29.5)85(22.7)骨量减少38215(36.6)174(46.0)193(50.1)365(47.5)17(47.2)19(61.3)137(52.9)118(45.6)70(45.2)38(38.0)193(44.9)189(50.5)OP21011(26.8)127(33.6)72(18.7)201(26.2)9(25.0)10(32.5)67(25.9)56(21.6)43(27.7)34(34.0)110(25.6)100(26.7)χ2值26.9970.04716.2644.962P值<0.001>0.05<0.05>0.05组别n吸烟是否日照时间(min)≥30<30运动是否职业体力劳动脑力劳动豆类摄入(次/w)<3≥3n1978571886678126397407180624骨量正常2121(5.3)211(26.9)195(27.2)17(19.8)176(26.0)36(28.6)128(32.2)84(20.6)20(11.1)192(30.8)骨量减少3828(42.1)374(47.6)342(47.6)40(46.5)329(48.5)53(42.1)170(42.8)212(52.1)50(27.8)332(53.2)OP21010(52.6)200(25.5)181(25.2)29(33.7)173(25.5)37(29.4)99(24.9)111(27.3)110(61.1)100(16.0)χ2值8.6443.7421.81114.31368.258P值<0.05>0.05>0.05<0.01<0.01
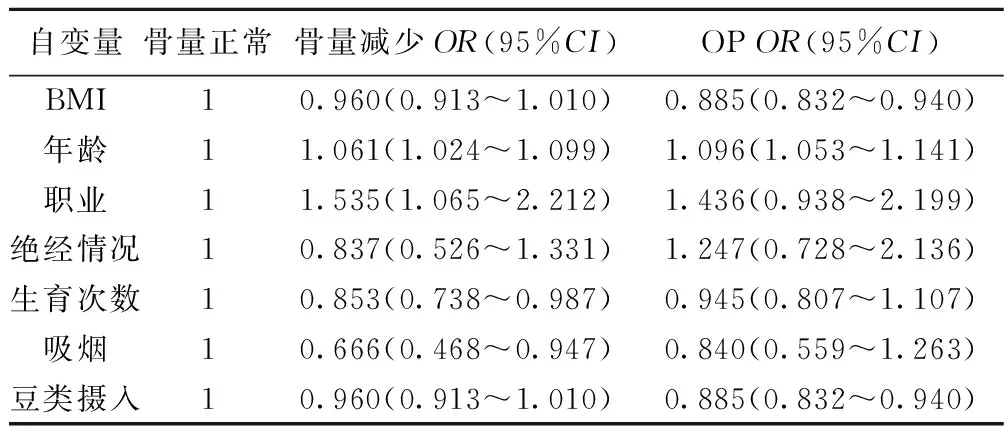
表2 OP相关因素的Logistic回归分析
3 讨 论
随着年龄的增长,机体各系统功能逐渐开始衰退,活动量相对减少、体力减退、光照不足、胃肠道功能下降、吸收减少,机体钙、磷及维生素D吸收、合成减少,骨生长代谢受限;并且随着年龄的增长,甲状腺素和甲状旁腺素分泌的血浆浓度出现变化,对骨代谢也会产生影响;还有一个主要的原因是因为随着年龄的增长,卵巢功能会逐渐降低,雌激素水平逐渐下降,会导致BMD的减少,OP的患病率增加〔2〕。
本研究与其他研究〔3,4〕结果一致。其原因可能是:BMI大的人所承受的机械负荷较大,作用于成骨和破骨细胞表面的机械应力感受器,可以刺激骨形成,抑制骨吸收,从而有利于提高骨的强度和骨矿含量,以此延缓OP的发生,或降低OP的程度〔4〕。另一个原因是因为绝经前后女性卵巢功能降低,雌激素水平降低,而BMI高的女性脂肪含量较高,脂肪含量可以促使肾上腺雄性激素在脂肪细胞内转化为雌激素。雌激素减少骨的吸收;同时雌激素还能阻止甲状旁腺激素的骨吸收作用,促进骨形成,而抑制骨的吸收。BMI最常被用来判定人体营养状况,是遗传、运动、饮食等因素的综合反映。不良的营养状况会直接影响骨的重建。所以随着BMI的增加,OP的患病率降低。
下丘脑对性激素的敏感性下降,促使卵巢分泌大量的雌激素,而使青春发育、月经来潮,相应的成骨细胞活性增强,而刺激骨的生长,因此,初潮年龄的早晚可影响骨量的多少〔5〕。另外初潮及正常月经周期的建立需达一定的体重和脂肪比例,初潮晚的女性多为体重或脂肪比例过低的女性,而体重和脂肪比例均能影响BMD的峰值〔6〕。本研究结果显示,随着初潮年龄的增加,OP的患病率降低,但差异无统计学意义,这与报道不完全相符〔5〕。关于绝经对OP的影响,已得到国内外学者的认同〔7,8〕。妇女绝经后OP患病率比较高的机制是:①随着年龄的增加,绝经后卵巢体积的逐渐萎缩和功能衰退,内源性雌激素的分泌减少。在正常时雌激素对骨代谢的调节作用一是直接抑制引起破骨细胞增殖的细胞因子产生。二是直接抑制成熟破骨细胞极化,促进破骨细胞的凋亡,从而抑制了骨吸收。但当雌激素缺乏时,对破骨细胞的抑制作用会大大降低,并且会使得骨吸收反跳性增强,尽管解除了对成骨细胞的抑制,进一步增强了骨的形成,但骨形成仍远远低于骨吸收,使骨的代谢率失去平衡,这是可能导致高转换型的绝经后OP的根本原因。此外,雌激素还可以直接作用于成骨细胞的受体,提高骨细胞功能,使骨量增加,同时雌二醇可对抗甲状旁腺激素的骨吸收作用。因此,绝经后雌激素水平降低,成骨细胞的功能衰退,骨的形成减弱,是OP的主要发病机制之一。②雌激素的减低打破了骨的代谢平衡。骨代谢的过程包括由骨钙素介导的骨溶解和骨重吸收。骨的溶解、重吸收及骨的重建和形成需要紧密配合及相互关联,才能够保持骨代谢的平衡。当雌激素减低时这种耦联和平衡被打破,破骨细胞和骨吸收活动会相对增加,成骨细胞的骨形成作用就会相对减弱,骨吸收会超过骨形成,这样就导致骨量的丢失增高,造成OP。妊娠期间钙会由母体向胎儿转移,造成体内钙量丢失严重,骨的储备能力降低,再加上雌激素水平的变化,可以使妊娠妇女的骨转换率增加,骨吸收大于骨形成。并且在妊娠晚期时,母体和胎儿本身就会需要大量的钙,而孕产妇钙往往摄入不足加上母乳喂养造成的骨流失,均会造成女性绝经后OP患病率增加〔5,9〕。
调查〔10〕显示,OP患病率存在明显的地区差异。农村妇女OP患病率明显高于城区妇女。而北京〔11〕调查与上海相反,城市患病率高于农村,本次研究两组间差异也无统计学意义,说明居住地可能只是表象。真正的影响因素可能是体力活动,包括运动〔12〕。有研究表明青少年在达到骨峰值的过程中,如果长期维持一定量的体力活动可以达到延缓绝经后妇女BMD丢失的作用〔13〕。在成年期如果维持长期的、有系统的体力活动,可使人体的骨量不随年龄的增长而减少,并可起到预防OP的作用。Kumar等〔14〕对255名健康女性调查,调整膳食、文化程度等进行多因素分析发现体力活动量与BMD值呈正相关。一定量系统的负荷训练,可以延缓绝经后妇女骨量的丢失〔15,16〕。
研究〔17〕证明,OP的发生与职业的性质有关,与本研究结果一致。刘丽君〔17〕对不同职业女性BMD检测结果显示,干部女性的骨量显著低于工人和农民(P<0.05)。关于体力劳动对BMD的影响与居住地中机制一致。另外一个造成脑力劳动者发生OP的原因可能与喝浓茶、咖啡等不良生活习惯有关〔18〕。
申欢莲等〔19〕对某医院健康检查的女性用DXA测量腰椎、左股骨上端BMD;采用问卷调查方法,确定其吸烟状况;用方差分析和协方差分析法分析吸烟对BMD的影响。结果显示吸烟妇女各部位BMD值随吸烟量的增加及吸烟年限的延长而下降。吸烟可导致女性BMD降低,其影响与日吸烟量及吸烟年限有关。吸烟影响BMD的机制可能为〔9〕:烟中的焦油成分可以诱导肝脏细胞加速雌激素在肝脏的分解代谢,降低体内的雌激素水平。研究发现〔19〕,吸烟女性绝经后雌激素替代疗法会失效,说明吸烟可能有抗雌激素的作用。如果是从青少年开始吸烟者,有可能会影响BMD峰值的形成。另外,吸烟还会导致钙的吸收下降。
关于大豆及其制品对OP的影响,已有很多研究,也还有很多争议。Liu等〔20〕发表的Meta分析结果认为豆类不会对BMD有影响,而Ma等〔21〕的Meta分析结果表明,豆类可以引起绝经后女性BMD的增加,对预防OP有利。每日摄入一定量的豆类可以增加BMD,可以减少骨量减少和OP的发生率。围绝经期女性人群加强一定的体力活动,保持正常的体重,改变不良的生活方式,增加豆类的摄入量,对OP防治具有重要的意义。
1 苏宏业,潘海林,黎英荣,等.南宁地区成年女性骨密度与年龄、体重指数关系的研究〔J〕.中国骨质疏松杂志,2009;15(4):275-7.
2 王桂兴.妇女绝经、老龄对骨质疏松的影响〔J〕.中国现代医生,2013;51(10):23-5.
3 杨永红,何成奇,王 维.骨质疏松患者体重及体重指数与腰椎骨密度和骨矿含量关系的临床研究〔J〕.现代预防医学,2008;35(9):1745-8.
4 俞秀华,陈雪花,黄炜坤.探讨体重指数对绝经后老年妇女不同部位骨密度的影响〔J〕.中国骨质疏松杂志,2012;18(3):207-9.
5 张萌萌,张维奇,梁斌斌,等.13629例女性初潮年龄、生育次数、绝经年限与骨密度相关性研究〔J〕.中国骨质疏松杂志,2010;16(3):170-2.
6 肖文金,陈社堂,高 杲,等.绝经后妇女2060名月经初潮年龄等因素与骨密度的关系〔J〕.上海医学,2010;33(4):367-71.
7 蒋 奎,魏智中.原发性骨质疏松症发病机理研究进展〔J〕.现代预防医学,2008;35(7):1358-9.
8 Akdeniz N,Akpolat V,Kale A,etal.Risk factors for postmenopausal osteoporosis:anthropometric measurements,age,age at menopause and the time elapsed after menopause onset〔J〕.Gynecol Nndocrinol,2009;25(2):125-9.
9 Suresh M,Naidu DM.Influence of years since menopause on bone mineral metabolism in South Indian women 〔J〕.Indian J Med Sci,2006;60(5):190-8.
10 李宁华,区品中,朱汉良,等.中国部分地区中老年人群原发性骨质疏松症患病率研究〔J〕.中华骨科杂志,2001;21(5):275-8.
11 沈汝枫,张凇文,王军华,等.北京地区围绝经期妇女骨质疏松流行病学调查与分析〔J〕.中国妇幼保健,2004;19(4):71-4.
12 涂素兰,陈裕明.体力活动对骨密度的影响〔J〕.国际医药卫生导报,2008;14(22):120-3.
13 Rideout CA,McKay HA,Barr SI.Self-reported lifetime physical activity and areal bone mineral density in healthy postmenopausal women:the importance of teenage activity 〔J〕.Calcif Tiss Int,2006;79(4):214-22.
14 Kumar A,Mittal S,Orito S,etal.Impact of dietary intake,education,and physical activity on bone mineral density among North Indian women〔J〕.J Bone Miner Metab,2010;28(2):192-201.
15 邓士琳,阎晓良,杜玉开.绝经后妇女体力活动水平与骨量的关系研究〔J〕.中国妇幼健康研究,2008;19(6):563-6.
16 邓士琳.体力活动与绝经后骨质疏松症的关系及运动干预模式的研究〔J〕.中国体育科技,2009;(6):118-26.
17 刘丽君.不同职业女性骨密度检测结果分析〔J〕.适宜诊疗技术,2000;18(1):20-1.
18 秦子琈,徐有俊.老年骨质疏松症的危险因素研究〔J〕.中国医学创新,2011;8(34):31-3.
19 申欢莲,张素萍,刘瑞云,等.吸烟对女性骨密度的影响〔J〕.广州医药,2006;37(2):66-8.
20 Liu J,Ho SC,Su YX,etal.Effect of long-term intervention of soy isoflavones on bone mineral density in women:a meta-analysis of randomized controlled trials〔J〕.Bone,2009;44(5):948-53.
21 Ma DF,Qin LQ,Wang PY,etal.Soy isoflavone intake inhibits bone resorption and stimulates bone formation in menopausal women:meta-analysis of randomized controlled trials〔J〕.Eur J Clin Nutr,2008;62:155-61.
〔2015-06-09修回〕
(编辑 杜 娟)
李 李(1960-),女,副教授,硕士生导师,主要从事营养学研究。
张珍珍(1982-),女,硕士,主管护师,主要从事临床护理研究。
R473.5
A
1005-9202(2017)08-2042-04;
10.3969/j.issn.1005-9202.2017.08.098
1 安徽医科大学公共卫生学院营养与食品卫生系
