形态心电图标准在鉴别心室流出道室性心律失常中的价值
2017-05-04李卓远张文新林加锋
李卓远 张文新 林加锋
形态心电图标准在鉴别心室流出道室性心律失常中的价值
李卓远 张文新 林加锋
目的 探讨形态心电图标准在心室流出道(VOT)室性心律失常(VA)中的鉴别价值。 方法 回顾性分析155例成功行射频导管消融治疗(以下简称消融治疗),并经三维标测或X线影像证实起源于左心流出道(LVOT)室性期前收缩/室性心动过速(PVC/VT)的心电图资料进行观察(观察组),使用系统抽样法选取同期成功行消融治疗的155例右心室流出道(RVOT)起源的PVC/VT进行对照(对照组),再根据起源的位置不同将观察组分为3个亚组:左冠窦(LCS)组、右冠窦(RCS)组、左冠窦下(ILCS)组。观察各组V1、V2导联R波振幅及时限比值、胸导联移行指数、V2导联移行比、胸导联QRS波的移行情况,分析其对LVOT和RVOT及各亚组的PVC/VT鉴别价值,并计算各项指标的灵敏度、特异度、阳性预测值和阴性预测值。结果 LVOT和RVOT的PVC/VT的V1、V2导联R波振幅以及R波时限比值及V2导联移行比、胸导联移行、胸前导联移行指数均有较为明显的差异。LVOT亚组分析显示:(1)符合胸导联移行指数<0,在LCS组、ILCS组及RCS组分别为92.39%(85/92)、90.91%(30/33)、90.00%(27/30)。(2)符合V1导联的R波振幅比值≥0.3及时限比值≥0.5,在上述3组分别89.13%(82/92)、93.94%(31/33)、76.67%(23/30)。(3)符合V2导联的R波振幅比值≥0.3及时限比值≥0.5,在上述3组分别为88.04%(81/92)、93.94%(31/33)、90.00%(27/30)。(4)V2导联移行比>0.6,在上述3组分别为89.13%(82/92)、93.94%(31/33)、83.33%(25/30)。(5)PVC的胸导联移行在ILCS组有93.39%(31/33)在V1导联之前,其余亚组均在V1导联之后。(6)I导联QRS波形态LCS组及ILCS组以负向波为主呈rs/rS型,分别为78.26%(72/92)及81.81%(27/33),RCS组以正向波为主呈R或r型76.67%(23/30)。 结论 在VOTPVC/VT的形态心电图鉴别标准中,胸导联移行指数对于鉴别LVOT与RVOT起源,具有较高的灵敏度、特异度、阳性预测值及阴性预测值,应被优先选用。
室性期前收缩 射频消融 心电图
多数特发性室性期前收缩(PVC)和室性心动过速(VT)起源于心室流出道(VOT),其主要的心电图特征是Ⅱ、Ⅲ、AVF导联以及胸前V5、V6导联呈高大直立的R波[1]。研究显示绝大部分特发性PVC/VT起源于右室流出道(RVOT),部分起源于左室流出道(LVOT)。近年来许多学者研究并比较了两者的形态心电图特征,并提出了一些鉴别标准[2-3]。本研究旨在进一步评价这些标准在VOT PVC/VT鉴别诊断中的价值及其存在的缺点。
1 对象和方法
1.1 对象 2009年7月至2015年10月,在我院心内科接受射频消融治疗成功的LVOT PVC/VT患者155例(观察组),男79例,女76例,年龄19~80(56.26± 13.89)岁。所有患者术前行常规行生化、X线胸片、超声心动图、冠状动脉造影等检查,未发现器质性心脏病(但有24例患者左心室轻中度增大,左心室舒张末期内径55~72mm,经消融治疗PVC/VT消失后半年复查均恢复正常)。其中147例行24h动态心电图检查,观察24h PVC/VT的数量和发作特点,其PVC/VT总数11 079~55 064(22 317±9 528)次/24h。根据PVC的起源位置不同,将观察组分为3个亚组:(1)左冠窦组(LCS)92例,男37例,女55例,年龄30~79(55.16±14.55)岁;(2)右冠窦组(RCS)30例,男18例,女12例,年龄30~79(58.03± 12.55)岁;(3)左冠窦下组(ILCS)33例,男17例,女16例,年龄19~80(58.49±15.98)岁。为比较LVOT和ROVT起源的PVC/VT形态心电图特征的异同,使用系统抽样法选取同期住院并经导管射频消融治疗成功的155例RVOT PVC/VT患者作为对照组,男57例,女99例,年龄15~78(48.25±16.76)岁;与观察组比较,性别、年龄的差异均无统计学意义(均P>0.05)。
1.2 方法
1.2.1 心内电生理检查方法 所有患者术前签署知情同意书,至少停用5个半衰期的抗心律失常药物。术前根据体表心电图对起源部位进行初步判断,如果可能源于RVOT,经右侧股静脉送入消融导管,对RVOT进行依次标测。如果可能源于LVOT,则经右侧颈内静脉及右侧股动脉送入标准10极冠状窦电极和消融导管,依次对LVOT瓣上和瓣下进行标测。术中根据PVC的发作情况酌情给与静脉滴注异丙肾上腺素和(或)程序刺激。以激动标测为主,辅以起搏标测。起搏标测时的12导联心电图与自发PVC的QRS波形态完全一致或至少11个导联相同;或激动标测腔内电图的V波较体表心电图的QRS波至少提前25ms。若起源于LVOT的患者,均常规行冠状动脉造影术,以明确靶点和冠状动脉的位置关系,放电过程中连续或间断透视观察消融导管的位置,如发现消融导管移位,立即停止放电。消融成功后行冠状动脉造影术了解其血运状况。所有靶点均优先选择温控消融导管,温度52~55℃,能量30~50W,阻抗80~150Ω。若温控消融导管未能完全消除PVC/VT,则选用冷盐水灌注导管,温度43℃,能量30~35W,冷盐水流速17ml/min,阻抗80~150Ω。两者消融的有效靶点为试放电温度达预设温度后10s内PVC/ VT消失处,在该点继续放电60~180s。消融终点为导管消融后观察30min,不再出现PVC/VT以及静脉滴注异丙肾上腺素不再诱发。
1.2.2 体表心电图及电生理仪心电图的测量方法 体表心电图仪器为日本光电12导联同步记录仪,纸速25mm/s,腔内心电图仪器为美国GE公司的Prucka,纸速100mm/s。所有数值均由2位不同的心电图或电生理医师测量。PVC的QRS波群的测量方法(图1):(1)心电图以每2个窦性心律周期中间的T-P段为基线,测量至少3个窦性心律及PVC的V1、V2导联Q、R、S波的振幅及时限,计算其算术平均数,并计算V1、V2导联R/S的振幅及时限比值;(2)计算V2导联的移行指数比(PVC下V2导联的R波振幅在R波和S波总振幅中的比例与窦性心律下相应数值的比值的百分数)[2];(3)以胸前导联QRS波群的R/S=1的导联作为移行区(窦性心律和PVC),并对其做数字化处理(如移行区在V3导联就以3表示,移行区在V3~V4之间就以3.5表示,依次类推),并计算胸前导联移行指数(PVC/VT的移行-窦性心律的移行)[3]。
1.3 随访 (1)消融术后常规心电监护48h。(2)停用所有抗心律失常药物,术后3、6个月复查心脏彩超以及动态心电图。(3)所有患者建立档案随访至今。
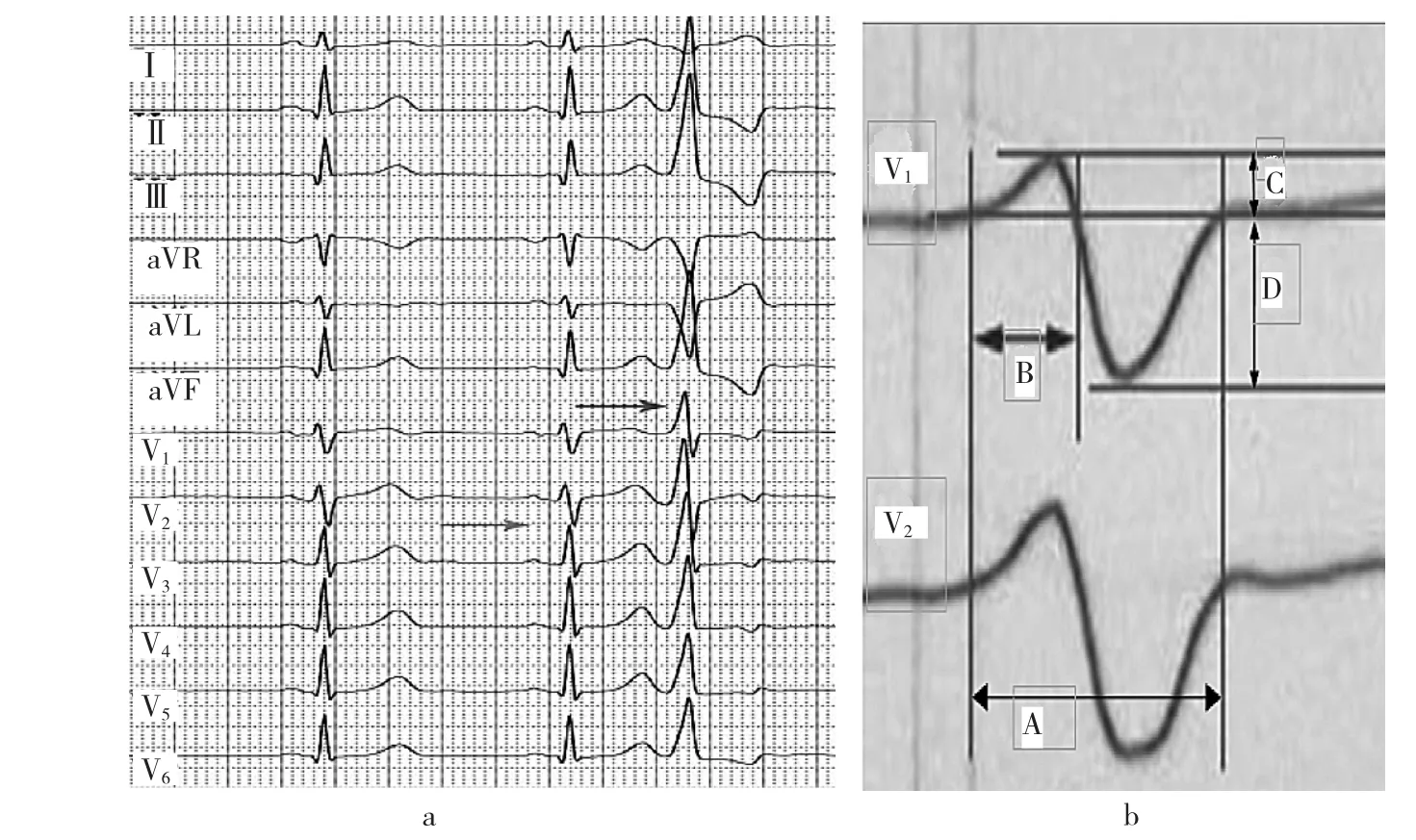
图1 各种形态心电图标准、心电图测量和计算方法(a:LVOT起源PVC的体表12导联心电图特征,红色箭头表示PVC胸导联移行区,蓝色箭头表示窦性心律胸导联移行区,分别在V1和V2~V3之间,数字化处理后分别以1和2.5来表示,则其胸导联移行指数为1-2.5=-1.5;b:为V1、V2导联R波时限或振幅比值的测量及计算方法,B/A为R波时限比值,C/D为R波振幅比值)
1.4 统计学处理 采用SPSS19.0统计软件。测得计数资料用例数和百分率(%)表示,分析不同形态心电图标准的灵敏度、特异度、阳性预测值、阴性预测值。
2 结果
2.1 LVOT及其不同起源与RVOT PVC/VT的心电图特征的比较 无论为LVOT或RVOT起源的PVC/VT,其共同的心电图特征为Ⅱ、Ⅲ、AVF及V5、V6导联均呈高大直立的R波,但不同起源的QRS波群形态亦存在一些差异,详见表1。

表1 LVOT及其不同起源与RVOT PVC/VT的心电图特征的比较[例(%)]
由表1可见,(1)LVOT和RVOT的PVC/VT的V1、V2导联的R波振幅以及R波时限的比值及V2导联移行比、胸导联移行、胸前导联移行指数均有不同;(2)LVOT亚组分析显示:①符合胸导联移行指数<0,在LCS组、ILCS组及 RCS组分别为 92.39%(85/92)、90.91%(30/33)、90.00%(27/30);②符合V1导联的R波振幅比值≥0.3及时限比值≥0.5,在上述3组分别为89.13%(82/92)、93.94%(31/33)、76.67%(23/30);③符合V2导联的R波振幅比值≥0.3及时限比值≥0.5,在上述 3组分别为 88.04%(81/92)、93.94%(31/33)、90.00%(27/30);④V2导联移行比>0.6,在上述3组分别为89.13%(82/92)、93.94%(31/33)、83.33%(25/30);⑤PVC的胸导联移行在 ILCS组有93.39%(31/33)在V1导联之前,其余亚组均在V1导联之后;⑥Ⅰ导联QRS波形态LCS组及ILCS组以负向波为主呈rs/rS型,分别为78.26%(72/92)及81.81%(27/33),RCS组以正向波为主呈R或r型76.67%(23/30)。4组12导联心电图特征的比较见图2。
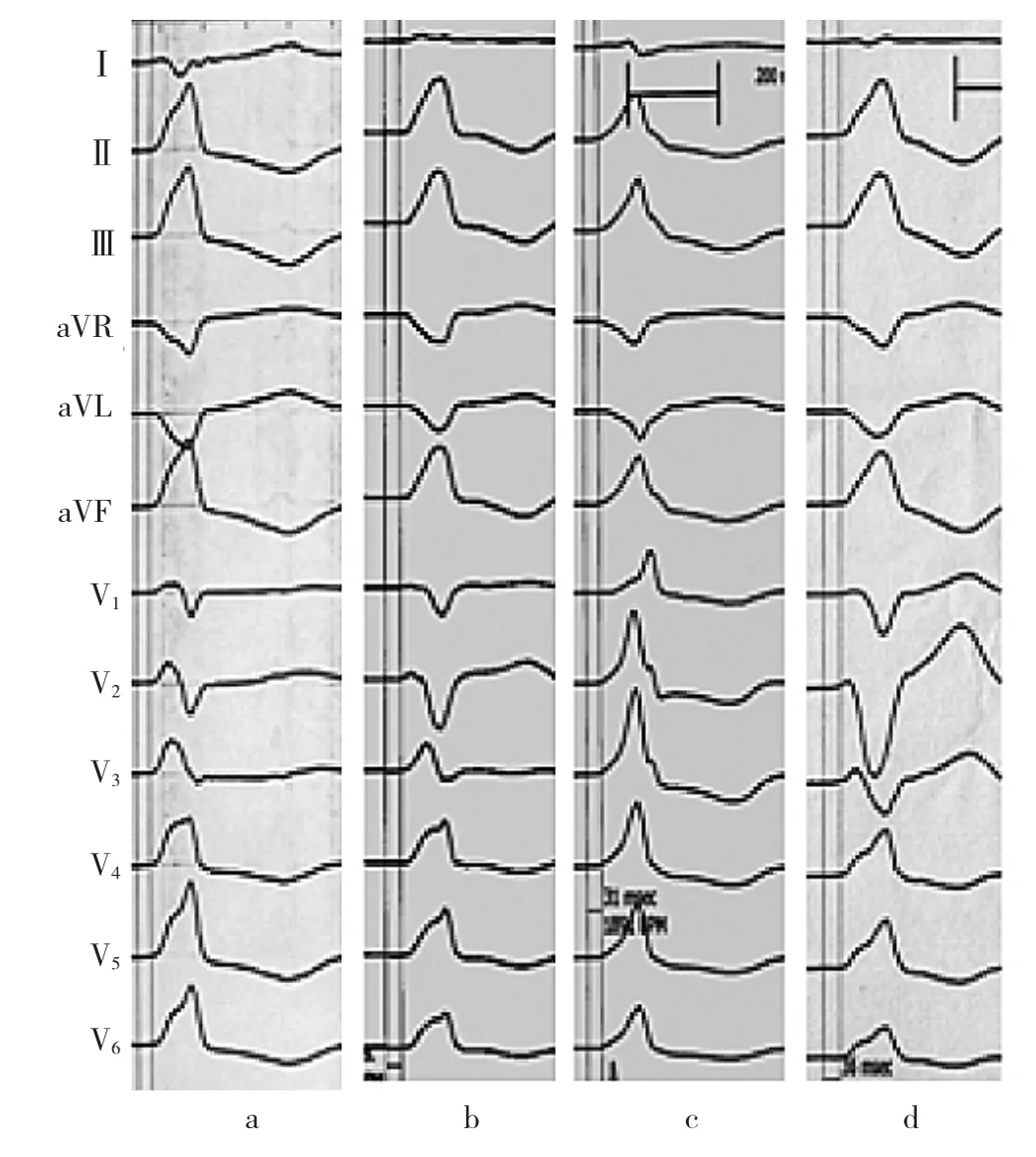
图2 4组12导联心电图特征的比较
由图2可见,RVOT起源的PVC在V1~V2导联R波较低,其R波时限比值≤50%,R波振幅比值≤30%,胸前导联移行在V3~V4导联之间(图2d);LCS起源的PVC在Ⅰ导联呈rs(r<s),V2导联移行比>0.6,胸前导联移行较RCC早,在V1~V2导联之间(图2a);RCS起源的PVC在Ⅰ导联常呈的r或m型,胸前导联移行较晚,在V2~V3导联之间(图2b);ILCS起源者在V1和V2导联R的波振幅比值≥0.3、时限比值≥0.5,且V1~V6导联均呈单向R波为其特征(图2c)。
2.2 不同诊断标准对LVOT起源的PVC/VT的鉴别诊断价值 见表2。
由表2可见,在上述鉴别标准中,Yoshida等[3]提出的胸前导联移行指数对鉴别LVOT与RVOT起源的PVC/VT具有较高的灵敏度、特异度、阳性预测值及阴性预测值,均在90%以上。其次为V1及V2导联的R波振幅及时限比值,其特异度及阳性预测值均在90%以上,灵敏度、阴性预测值也接近90%。而V2导联移行比>0.6及胸前导联移行在V3之前,虽然灵敏度及阴性预测值较强,但是特异度及阳性预测值均不高。
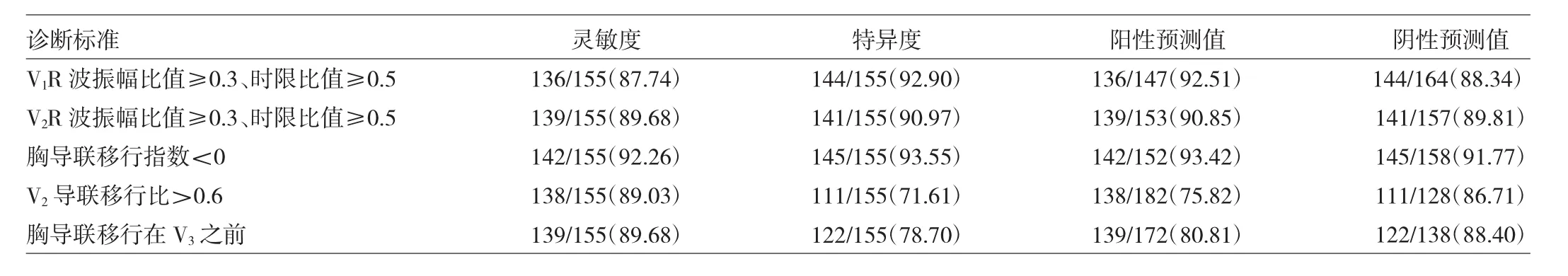
表2 不同诊断标准对LVOT起源的PVC/VT的鉴别诊断价值[例(%)]
2.3 不同诊断标准对LVOT不同部位的PVC/VT的鉴别价值 见表3、图3。
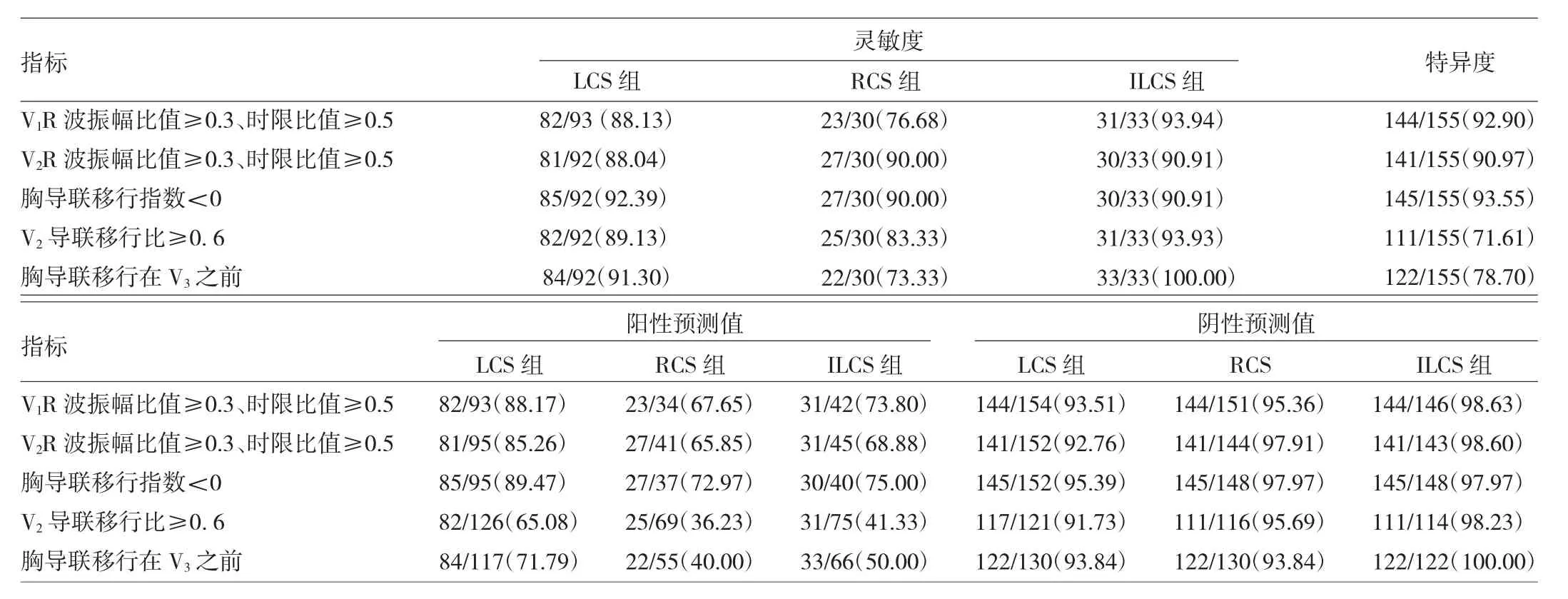
表3 不同诊断标准对LVOT不同部位的PVC/VT的鉴别价值[例(%)]
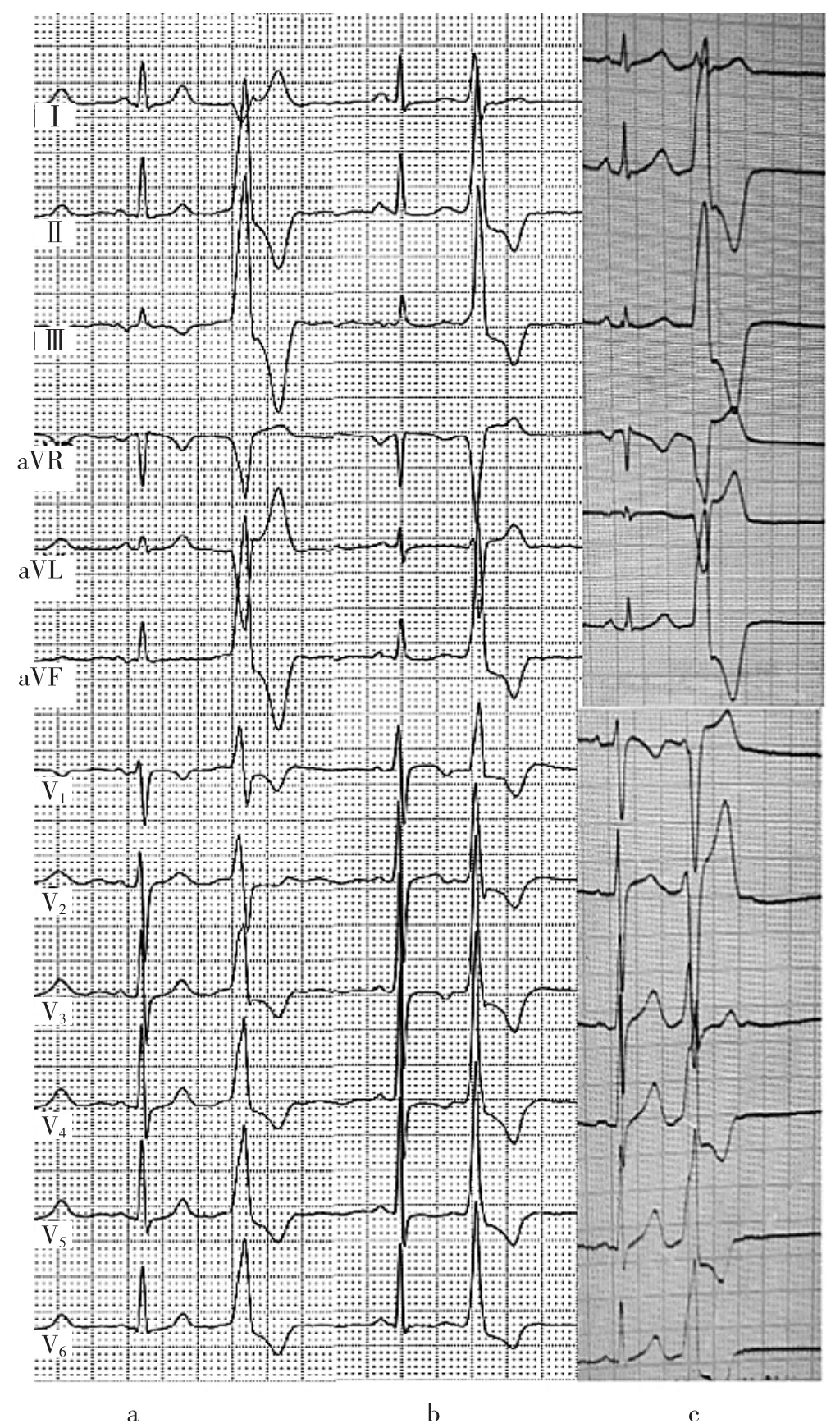
图3 形态心电图标准对LVOT不同部位的鉴别价值及存在的缺陷
由表3可见,上诉各种鉴别标准中,胸导联移行指数<0对3个亚组起源的PVC/VT的灵敏度、特异度、阴性预测值较高,均在90%以上,但对于ILCS及RCS组的阳性预测值不高,分别为(75%、72.97%)。V1、V2导联R波振幅比值≥0.3、时限比值≥0.5对LCS组及ILCS组有较好的灵敏度及阴性预测值,但RCS组及ILCS组的阳性预测值较低。V2导联移行比≥0.6及胸导联移行在V3之前,只有LCS及ILCS组的灵敏度及3个亚组的阴性预测值较强,其余指标均不高。
由图3可见,起源于LCS(图3a)及ILCS(图3b)的PVC/VT均符合上上述诊断标准。而起源于RCS的PVC/VT胸前导联移行指数为-0.5,仅符合Yoshida等[3]的LVOT诊断标准,其余标准均不符合LVOT起源(图3c)。
3 讨论
多数特发性PVC/VT起源于VOT,见于无器质性心脏病的青中年患者,多由情绪紧张及运动引起。VOT的PVC临床表现形式多样,有单发的PVC,也有持续性的VT,随着射频消融技术的发展,其治疗VOT起源的PVC/VT疗效与成功率已经超越药物治疗成为首选的治疗方法。PVC/VT多数起源于RVOT,少数起源于LVOT。因两者的射频消融途径不同,RVOT起源的PVC/VT需经股静脉途径在RVOT进行标测和消融,而LVOT起源的PVC/VT则需经股动脉途径在LVOT进行标测和消融,因此在消融手术前根据两者的体表心电图的特征鉴别其起源显得尤为重要。
从解剖学的角度分析,LVOT包括主动脉窦以及主动脉窦以下区域,前者又分为左冠窦、右冠窦及无冠窦。主动脉窦占据心脏的中心位置,其中左冠窦位于主动脉窦左侧,右冠窦位于主动脉窦右侧,两者分别毗邻左心耳及右心耳,均位于RVOT的右后方。无冠窦位于主动脉窦的右后方,与左右心房相联。其中左右冠窦拥有少量的起源于左心室的心室肌组织,而只有在较少一部分人群的无冠窦中发现心室肌组织,所以起源于主动脉窦的PVC/VT多数源于左右冠窦,很少起源于无冠窦(图4)。

图4 主动脉窦的解剖结构(NCS=无冠窦;LCS=左冠窦;RCS=右冠窦;TV=三尖瓣;MV=二尖瓣)
从电生理角度分析,LVOT及RVOT解剖位置相近,都位于心室的高位,两者起源的PVC/VT除极方向都是由上至下,在下壁导联上呈现高大的R波。但是由于LVOT位于RVOT的左后方,并位于心脏的中心位置,其向前除极的心肌要比RVOT的厚,所以在体表心电图右胸上的V1、V2导联的r波的时限及振幅要大于RVOT。近年来有学者对LVOT的PVC病例进行回顾性分析,发现LVOT起源的PVC可能在RVOT或左室室间隔部位存在优先传导现象[4]。有学者也发现14例术前根据形态心电图,首先考虑为RVOT起源的PVC,最后9例在LCS、2例在RCS、2例在左右冠窦之间、1例在心大静脉远端成功消融的病例[5]。所以由于两者在解剖位置相近以及电生理的特点,因此从形态心电图学上来看有很多相似之处。
近年来许多学者对两者的形态心电图作了一系列的研究,提出了一些鉴别标准。有学者认为V1、V2导联的R波时限比值>0.5和R/S的振幅比值>0.3提示LVOT起源的PVC/VT,并有较高的灵敏度和特异度。Yoshida等[3]分析了25例LVOT和85例RVOT患者的形态心电图特征,认为现行的PVC/VT判断标准只关注了形态心电图胸前导联PVC/VT下QRS波的移行,而没有考虑到窦性心律下的QRS波的移行,从而提出了利用胸前导联移行指数(胸前导联移行指数=PVC的移行-窦性心律的移行)来鉴别流出道PVC/VT,当胸前导联移行指数<0,判断源于LVOT的PVC/VT有88%的灵敏度和82%的特异度。为了更好的鉴别两者,Yoshida等[6]又分析了207例VOT起源的PVC/VT的形态心电图特征,认为SV2/RV3的振幅比≤1.5,对预测LVOT的PVC/VT的灵敏度和特异度较胸前导联移行指数高。另外Betensky等[2]则认为如果PVC的QRS波移行迟于窦性心律的移行,则可以100%排除LVOT起源的PVC,如果PVC/VT的移行稍早或等于窦性心律的移行,则需要进一步计算V2导联的移行比([R/(R+S)]VT除以[R/(R+S)]SR),若V2导联的移行比≥0.6,对诊断LVOT的有95%的灵敏度和100%的特异度。
本研究对155例LVOT与155例RVOT进行对比分析显示,在上述各种鉴别标准中,Yoshida等[3]提出的胸前导联移行指数来鉴别LVOT与RVOT起源的PVC/ VT具有更高的特异度、灵敏度、阳性预测值及阴性预测值最高,均在90%以上,而且在临床实际应用中简单易行。其次为V1及V2导联的R波振幅及时限比值,其特异度及阳性预测值均在90%以上,灵敏度、阴性预测值也接近90%,虽然此标准有较高的应用价值,但在实际应用中存在一些缺陷,如V1导联的振幅比值符合LVOT起源而时限比值不符合的矛盾现象,此时的鉴别难以确定;V2导联也存在同样情况。V2导联的移行比来鉴别两者,其特异度、灵敏度、阳性预测值、阴性预测值都不高,与文献的研究不相符合,可能原因是入选条件不一致导致的,Betensky等[2]纳入的病例首先计算了移行指数,如果移行指数<0,再加上V2导联的移行指数比,来鉴别左右室流出道的PVC/VT,而本文统计了所有病例中V2导联的移行比,故本研究的特异度、灵敏度、阳性预测值、阴性预测值都较文献低。
此外,我们根据有效靶点X线影像将LVOT起源的PVC/VT分为LCS组、RCS组及ILCS组。分析3组的形态心电图特征,并结合相关文献我们发现:(1)ILCS组绝大多数患者(90.91%)同时符合V1和V2导联R的波振幅比值≥0.3、时限比值≥0.5,其特异度、阳性预测值及阴性预测值较其他两组高。其胸前导联移行大多数在V1之前;I导联的QRS波形态多数主波向下呈rs或rS型。(2)LCS组胸导联移行指数<0、V2导联的移行指数比≥0.6、胸导联移行在V3之前,其特异度、阳性预测值及阴性预测值较其他2组高;I导联的QRS波形态多数主波向下呈rs或rS型。(3)RCS组相对于其他诊断标准,只有胸前导联移指数<0的特异度,灵敏度,阳性预测值,阴性预测值均较高,Ⅰ导联的QRS波形态多数主波向上呈R及r型。
综上所述,我们分析Ⅰ导联的QRS波形态,ILCS与LCS相似,在Ⅰ导联呈rs/rS型,RCS在Ⅰ导联呈R及r型,这可能跟PVC的除极方向有关,ILCS及LCS起源的PVC除极方向与Ⅰ导联反向,故以负向波为主,RCS起源的PVC除极方向与Ⅰ导联同向,故以正向波为主。我们发现ILCS组起源的PVC的V1导联呈高大的R波,并且QRS波的移行小于V1,跟此前的报道相符合[7]。进一步从解剖角度分析,右冠窦位于主动脉窦的右侧,相对于左冠窦,其解剖位置上更接近右室流出道,可能造成部分右冠窦起源的PVC/VT的形态更接近RVOT起源的PVC/VT。本文的不足之处:(1)研究的样本量较少,各亚组样本量差异较大,可能存在分组不均衡性差异。(2)为回顾性研究,应纳入更多的病例数作前瞻性研究。(3)现行的源于LVOT和RVOT的PVC/VT的鉴别方法较多,临床应用时缺少统一标准,在后续研究中将建立相关的鉴别流程。
[1]舒茂琴,钟理,冉擘力,等.流出道室性早搏/室性心动过速的导管消融疗效及体表心电图特征分析[J].中华心律失常学杂志,2012,16 (5):352-356.doi:10.3760/cma.j.issn.1007-6638.2012.05.008.
[2]Betensky B P,Park E F,Marchlinski E,et al.The V(2)transition ratio:a new electrocardiographic criterion for distinguishing left from right ventricular outflow tract tachycardia origin[J].J Am Coll Cardiol,2011,57(22):2255-2262.doi:10.1016/j.jacc.2011.01.035.
[3]Yoshida N,Inden Y,Uchikawa T,et al.Noveltransitionalzone index allows more accurate differentiation between idiopathic right ventricular outflow tract and aortic sinus cusp ventricular arrhyth-
[4]路长鸿,常瑜,朱凌华,等.射频导管消融治疗主动脉左冠状窦室性心律失常疗效观察[J].中国循证心血管医学杂志,2011,03(2):136-137. doi:10.3969/j.issn.1674-4055.2011.02.017.
[5]李进,郑程,李岳春,等.起源于左心室流出道的早搏经右心室流出道优先传导[J].中华心律失常学杂志,2015,19(5):388-392.doi:10. 3760/cma.j.issn.1007-6638.2015.05.003.
[6]Yoshida N,Yamada T H,McElderry T,et al.A novel electrocardiographic criterion for differentiating a left from right ventricular outflow tract tachycardia origin:the V2S/V3R index[J].J Cardiovasc Electrophysiol,2014,25(7):747-753.doi:10.1111/jce.12392.
[7]汪贵忠,徐健,苏浩,等.主动脉瓣下室性早搏心电图特征及射频消融[J].临床心电学杂志,2014,23(1):33-36.doi:10.3969/j.issn.1005-0272.2014.01.012.i.
Value of electrocardiographic criteria in differential diagnosis of ventricular outflow tract ventricular arrhythmias
Objective To evaluate the value of electrocardiographic(ECG)criteria in differential diagnosis of left ventricular outflow tract ventricular arrhythmias(LVOT)VAs. Methods The surface ECG pattern in 155 cases of left ventricular outflow ventricular premature contraction/ventricular tachycardia patients who underwent successful catheter ablation and compared with 155 cases which origin from right ventricular outflow tract(RVOT)VAs patients.Five criteria of the indexes of the R-wave amplitude and duration,the precordial transitional zone index,the Vtransition ratio and precardial transition for diagnosing LOVT and calculated their sensitivity,specificity cities,positive predictive values and negative predictive values.Results (1)There was significant different in the indexes of R-wave duration and R/S-wave amplitude in lead Vand V、the Vtransition ratio and precordial transition、the precordial transitional zone index between LVOT and RVOT.(2)The subgroup of the LVOT:①In accordance with the amplitude of R wave in lead Vwas larger than 0.3 and the time limit ratio was larger than 0.5:The LCS group、ILCS and RCS group were 89.13%(82/92)、90.91%(30/33)、90.00%(27/30)conform this standard.②In accordance with the amplitude of R wave in lead Vwas larger than 0.3 and the time limit ratio was larger than 0.5:The LCS group、ILCS and RCS group were 89.13%(82/92)、93.94%(31/33)、90.00%(27/30)conform this standard,③The TZ index of the precordial lead<0:The LCS group、ILCS and RCS group were 88.04%(81/92)、93.94%(31/33)、90.00%(27/30)conform this standard,④The Vtransition ratio:The LCS group、ILCS and RCS group were 89.13%(82/92)93.94%(31/33)、83.33%(25/30)⑤PVC's the precordial lead:The ILCS has 93.39%(31/33)small than V,The other group's precordial lead were bigger than V⑥the morphology of Va negative rsor rS morphology was recorded in most of LCS and ILCS group's pation78.26%(72/92)and 81.81%(27/33).a positive R、r、M morphology was recorded in most of group RCS patients76.67%(23/30) Conclusion The indexes of the r-wave amplitude<0.3 and duration<0.5 and the precordial transitional zone index≥0 are more effective than the other criterias in differential diagnosis of LVOT Vas
Ventricular premature contraction Catheter ablation Electrocardiogram
[J].Heart Rhythm,2011,8(3):349-356.
10.1016/j.hrthm. 2010.11.023.
2016-10-16)
(本文编辑:沈昱平)
