腔镜辅助两切口保留乳头乳晕乳腺癌术后即刻背阔肌乳房重建的临床研究
2017-04-24施勇温涛黄凯明王科郑晶燕
施勇 温涛 黄凯明 王科 郑晶燕

[摘要] 目的 探讨采用两切口在腔镜辅助下行保留乳头乳晕复合体的改良乳腺癌根治术后即刻应用背阔肌进行乳房重建的可行性与美容效果。 方法 2011年9月~2014年9月,对18例患者在腔镜辅助下进行乳腺癌行保留乳头乳晕的乳腺癌改良根治术,术后即刻应用背阔肌肌瓣进行缺损充填乳房重建,术后评价其重建效果。 结果 18例患者手术成功,恢复良好,术后7例皮下积液,3例出现血清肿,2例出现部分乳头坏死,均经处理后愈合;形态良好,16例患者评价为优,非常满意,2例评价为良,较为满意。患者均获随访3~60个月,所有患者均生存,均无远处转移及局部复发。 结论 在腔镜辅助下采用两切口进行保留乳头乳晕复合体的乳腺癌改良根治术后同侧背阔肌肌瓣即刻乳房重建,手术安全,技术可行,术后切口隐蔽,可以获得非常好的的乳房形态与美容效果。
[关键词] 乳腺癌;保留乳头乳晕复合体;背阔肌肌皮瓣;乳房重建 ;切口;腔镜
[中图分类号] R737.9 [文献标识码] B [文章编号] 1673-9701(2017)05-0037-04
乳腺癌是威胁女性健康的“红颜杀手”,而且发病年龄呈年轻化趋势;随着人民的生活水平的提高,对乳腺癌术后乳房形态要求越來越高,不仅需要治好疾病,又要需求完美的乳房,否则会严重影响患者的生活质量与精神健康等[1],为了减少这些负面影响,维护女性乳房形态的完美,我们探索对18例女性乳腺癌患者进行应用扩展型背阔肌肌皮瓣重建修复保留乳头乳晕复合体乳腺癌根治术后的乳腺缺损,术后效果满意。现报道如下。
1 资料与方法
1.1 一般资料
本组资料来源于2011年9月~2014年9月我院乳腺中心收治的女性乳腺癌患者,共18例,年龄32~46岁,平均41.6岁。本组病例选择标准为:(1)多发肿瘤(触诊、钼靶片、磁共振检查);(2)乳房尺寸较小,背阔肌充填有足够容积的乳房;(3)每个肿瘤距乳头2 cm以上;(4)存在广泛导管内癌成分,保乳不符合条件的;(5)无皮肤或胸壁累犯,无明显进展症状;(6)同侧腋淋巴结N0-1;(7) 临床无远处转移;(8)患者了解并愿意行改良根治术并要求乳房重建者。临床分期:Ⅰ期 6例,Ⅱ期12例,18例患者中11例术中快速冰冻证实,7例术前空心针穿刺病理证实浸润性导管癌和导管原位癌。所有患者术前均签署知情同意书。
1.2 方法
1.2.1 麻醉方式与手术体位 静脉复合麻醉气管插管成功后,患者取平卧位,肩下及患侧胸外侧壁垫枕,上肢外展90°。
1.2.2 前哨淋巴结活检 11例患者采用术中乳晕旁切口乳腺肿块切除活检(乳晕切口小于1/3乳晕周长),待冰冻证实是乳腺癌后再进行前哨淋巴结活检,其余7例患者术前经粗针穿刺活检证实,术前腋窝淋巴结已经证实有转移就不做前哨淋巴结活检,直接行腋窝淋巴结清扫,待静脉复合麻醉成功后,将0.01的亚甲蓝10 mL,注射5 mL在乳晕周围3、6、9、12点乳腺皮下,另外5 mL注射到乳晕皮下的疏松组织内,轻度按摩注射部位8 min。在侧皱襞腋下10 cm(3指宽)处顺腋中线做15 cm切口(图1、2),向上方深达胸锁筋膜,腋窝深部脂肪组织高频电刀锐性分离,注意细小血管止血,保持创面术野的清晰,沿蓝染淋巴管找到蓝染淋巴结即为前哨淋巴结。前哨淋巴结和前哨旁淋巴结取出,取出5~7枚淋巴结,将淋巴结送快速冰冻切片病理学检查,如任意一枚淋巴结阳性,则表明腋窝淋巴结有癌转移,立即行腋窝淋巴结清扫,如淋巴结均为阴性,则表明腋窝无淋巴结转移,仅行低位淋巴结清扫,术中注意保护胸背动静脉穿支,为下一步重建手术做好准备。
1.2.3 腔镜辅助下保留乳头乳晕复合体的乳腺癌改良根治术 本研究采用乳晕旁切口结合腋中线侧皱襞2切口完成手术,由于切口小,在游离皮下乳房和采集背阔肌时视野差,所以借助腹腔镜的光源起到照明的作用,切开皮肤,在皮下乳房脂肪层和腺体之间无血管区游离乳房皮瓣,保留皮下脂肪,以防止皮瓣缺血坏死,也可以增加患者术后的手感,在皮下脂肪与腺体中间的无血管区域完整游离乳腺腺体组织,完整游离好腺体,局部存在小血管的组织采用超声刀进行切割与止血,在乳头附近注意皮肤的厚度,否则容易坏死,并剪刀剪切乳头乳晕下腺体组织,并马上送术中冰冻病理检查,假如患者乳头切缘阴性可以保留乳头,假如阳性切除乳头乳晕复合体(图3),切除的标本进行浸没法进行容积测定,记录容积为下一步采集背阔肌的容积有一定的度量。创面分别给予生理盐水和蒸馏水冲洗,盐水纱布充填乳房皮下创面,切口给予医用薄膜敷贴(图4),准备下一步背阔肌采集。
1.2.4 腔镜辅助下背阔肌肌瓣的采集 患者取侧卧位,体表根据背阔肌形态以及切除标本的容积进行初步标记(图5),包括组织量和切除的范围,从原腋中线侧皱襞切口向背后区域手术,仔细游离,保留一定的皮下脂肪,借助腹腔镜的光源照明,深部应用超声刀进行切割和止血,仔细解剖游离胸背动静脉,根据切除标本的容积(前面切取标本时已经进行容积测定),以及患者对侧乳房大小,切取足够容积的背阔肌脂肪瓣(图6、7),假如组织量不够,可以考虑切取尽可能多的皮下脂肪,以及侧边的前锯肌肌瓣,动作注意轻柔,以免组织挤压伤,术后容易脂肪坏死,背阔肌瓣切取后注意适时保护,用湿盐水纱布保护好切取的组织,特别注意对胸背动静脉的保护,以免拉扯引起的血管痉挛和离体。因术后可能有部分肌肉萎缩、脂肪液化坏死,以及术后放疗等因素影响,故实际切取的组织量比切除区段容积多1/4,才能使患侧乳房与健侧乳房对称。
1.2.5 乳腺重建与塑形 背阔肌采集完成后,患者取平卧位,常规消毒后进行塑形重建,根据对侧乳房的形态及大小,将切取的背阔肌瓣填塞入乳房皮下空间处,调整位置及形态后,用4-0可吸收线进行固定塑形,完成乳房充填重建(图8)。重建塑形过程中注意保护脂肪肌皮瓣的供血血管,尽量避免血管扭曲与环绕,保证皮瓣组织的血供良好。重建乳房塑形完成后,于腋窝及填充区域各留置高负压引流管1根。
2 結果
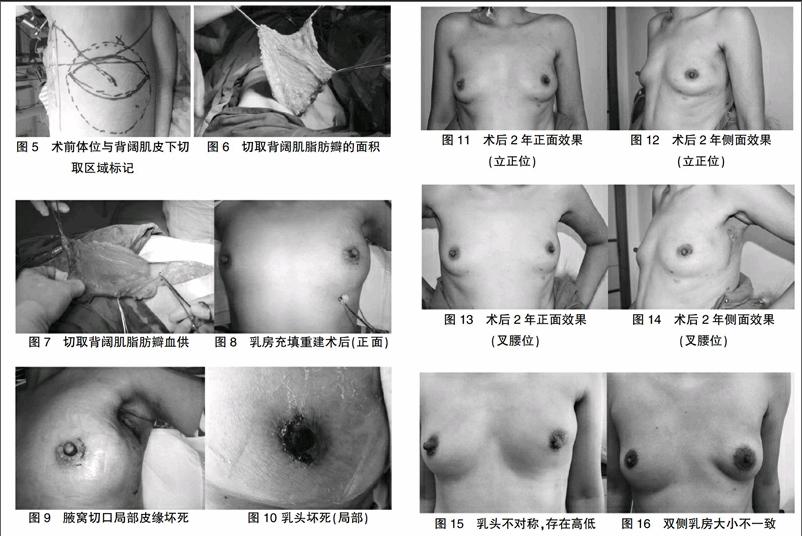
本组18例乳腺癌患者均获得手术成功,术后恢复良好,全部完成计划的化疗,放疗,恢复良好,术后7例皮下积液,3例出现血清肿,2例出现部分皮缘和乳头坏死,经处理后,1例愈合,1例痂皮脱落后新乳头愈合良好(图9、10)。乳房美容效果按照Harris标准评价;优:重建乳房与健侧乳房比较,体积基本一致,双乳头位置对称,患者对此非常满意;良:重建乳房与健侧乳房比较,体积基本一致,双乳位置基本对称,着装后看不出差别,患者较为满意;一般:双侧乳房对比,大小形状明显不一,着装后也存在差别,患者不满意;差:重建乳房发生严重畸形。本组16例患者对乳房重建修复的美容效果评价为优,非常满意(图11~14);1例双侧乳房有高低,乳头不对称(图15),1例双侧乳房大小不一致(图16),评价为良,较为满意。
3 讨论
目前乳腺肿瘤整形外科技术和乳腺癌的综合治疗水平的发展,使现代重建乳房手术得到了进一步的提高,越来越多的患者接受了乳腺重建手术。保留乳头乳晕复合体的乳房切除术(nipple-sparing mastectomy,NSM)是患者切除患病的乳房,又拥有更能让患者接受的乳房形态,心理应激减少[2,3],NSM技术是切除乳房皮下实质性腺体,同时保留乳房皮肤和乳头乳晕[4],使乳房的术后形态更自然,对于女性的躯体形象和心理健康来讲都是非常重要的[5]。本研究组选择两个切口,减少皮瓣血供的创伤,并借助腔镜技术辅助优化手术视野,在技术上是可行的,腔镜的优势在于有良好的照明系统和放大作用,使手术的视野暴露更清晰,在游离乳房和背阔肌的时候可以游离更充分,更彻底地止血。
NSM术后是否会增加患者的局部复发率和生存率是要我们医生关注的问题,NSM目前被认为对于肿瘤来说是安全的[6],与保留皮肤乳房切除术相比,局部复发率相似[7],Gerber B等[8]对患者进行了平均101个月随访表明,进行NSM术后,乳房皮肤和乳头的常见复发位置,复发率分别为11.7%和1.7%。我们应根据术前乳腺磁共振成像,了解乳房肿瘤和乳头之间的距离,确定安全距离,术中冰冻病理学检查乳头乳晕复合体的状态[9],从而来选择患者。NSM技术一般在浸润性乳癌和DCIS中应用[10]。Huang NS等[11]荟萃分析表明肿瘤距乳头距离、肿瘤大小、淋巴结受累和分子特征是局部复发的风险因素,这些多可以在术前通过临床检查,MRI成像和空心针穿刺活检来确定,以对患者复发风险的评估,来选择合适的早期癌症患者。基于长期随访的NSM局部复发(范围从0%~24%)没有高于传统乳房切除术。
目前当进行全乳房切除术时,乳头乳晕复合体(NAC)的去除是一个强烈争论的问题。Garcia-Etienne CA 等[12]通过25例患者接受了42侧NSM。其患者平均年龄为44岁(29~59岁)。乳房切除术的适应证为:预防切除的34例(81%),浸润性导管癌的5例(12%),原位导管癌的2例(5%)和恶性叶状肿瘤的1例(2%)。NSM可以成功的保留乳头乳晕复合体,认为技术是可行的,肿瘤学是安全的。Petit JY等[13]在102例患者中进行了106例乳头保留乳房切除术(NSM),其中63%为浸润性癌,37%为原位癌。术后11例患者(10.4%)发生表面皮肤局部脱落,然后自发愈合,5例(4.7%)由于乳头全部坏死脱落。1例乳房不对称。需要进一步的手术去除和重建,但是心理满意度非常高(97.6%)。
NSM手术技术难点是容易发生局部皮肤皮瓣的坏死和乳头乳晕的坏死。有报道NSM中乳头坏死的发生率为2%~29%[14-15],特别是既往接受胸壁放疗和有吸烟病史的患者[16-18]。在接受胸壁放疗或有吸烟史的患者的研究报告认为NAC的存活率取决于保存它的血液供应[19-22]。
NSM在短期内的肿瘤学安全性是安全的,技术是可行的,术后切口隐蔽,可以获得非常好的的乳房形态与美容效果;腔镜技术的应用可以使创伤更小,兼顾病人美容的心理,该技术今后可能成为一个学科发展的方向;但是NSM的肿瘤学安全性需要进一步的研究和更长时间的随访肿瘤复发率,以及改进NSM的选择标准。放射治疗在NSM中的作用仍然有争议,至于需要的照射时间和剂量均未见研究结果,目前没有被普遍接受。
[参考文献]
[1] Martinez CA,Reis SM,Boutros SG. The nipple-areola preserving mastectomy:The value of adding a delay procedure[J]. Plast Reconstr Surg Glob Open,2016,4(11):e1098.
[2] Heneghan HM,Prichard RS,Lyons R,et al. Quality of life after immediate breast reconstruction and skin-sparing mastectomy-a comparison with patients undergoing breast conserving surgery[J]. Eur J Surg Oncol,2011,37(11):937-943.
[3] Petit JY,Rietjens M,Garusi C,et al. Integration of plastic surgery in the course of breast-conserving surgery for cancer to improve cosmetic results and radicality of tumor excision[J]. Recent Results Cancer Res,1998,152:202-211.
[4] Veronesi U,Stafyla V,Petit JY,et al. Conservative mastectomy:Extending the idea of breast conservation[J]. Lancet Oncol,2012,13(7):e311-317.
[5] Nahabedian MY,Tsangaris TN. Breast reconstruction following subcutaneous mastectomy for cancer:A critical appraisal of the nipple-areola complex[J]. Plast Reconstr Surg,2006,117(4):1083-1090.
[6] Munhoz AM,Montag E,Filassi JR,et al. Immediate nipple-areola-sparing mastectomy reconstruction:An update on oncological and reconstruction techniques[J]. World J Clin Oncol,2014,5(3):478-494.
[7] Rusby JE,Smith BL,Gui GP. Nipple-sparing mastectomy[J].Br J Surg,2010,97(3):305-316.
[8] Gerber B,Krause A,Dieterich M,et al. The oncological safety of skin sparing mastectomy with conservation of the nipple-areola complex and autologous reconstruction:An extended follow-up study[J]. Ann Surg,2009, 249(3):461-468.
[9] Ananthakrishnan P,Feldman S. Nipple-sparing mastectomy:Indications,oncologic safety[J]. Minerva Chir,2012, 67(3):257-270.
[10] Murthy V,Chamberlain RS. Defining a place for nipple sparing mastectomy in modern breast care:An evidence based review[J]. Breast J,2013,19(6):571-581.
[11] Huang NS,Wu J. Nipple-sparing Mastectomy in Breast Cancer:From an Oncologic Safety Perspective[J]. Chin Med J(Engl),2015,128(16):2256-2261.
[12] Garcia-Etienne CA,Disa JJ,Cordeiro P,et al. Nipple-sparing mastectomy:Initial experience at the Memorial Sloan-Kettering Cancer Center and a comprehensive review of literature[J]. Breast J,2009,15(4):440-449.
[13] Petit JY,Veronesi U,Orecchia R,et al. Nipple-sparing mastectomy in association with intra operative radiotherapy(ELIOT):A new type of mastectomy for breast cancer treatment[J]. Breast Cancer Res Treat,2006,96(1):47-51.
[14] Wagner JL,Fearmonti R,Hunt KK,et al. Prospective evaluation of the nipple-areola complex sparing mastectomy for risk reduction and for early-stage breast cancer[J].Ann Surg Oncol,2012,19(4):1137-1144.
[15] Crowe JP,Patrick RJ,Yetman RJ,et al. Nipple-sparing mastectomy update:One hundred forty-nine procedures and clinical outcomes[J]. Arch Surg,2008,143(11):1106-1110.
[16] Caruso F,Ferrara M,Castiglione G,et al. Nipple sparing subcutaneous mastectomy:Sixty-six months follow-up[J]. Eur J Surg Oncol,2006,32(9):937-940.
[17] Sacchini V, Pinotti JA, Barros AC, et al. Nipple-sparing mastectomy for breast cancer and risk reduction:Oncologic or technical problem?[J]. J Am Coll Surg,2006, 203(5):704-714.
[18] Petit JY,Veronesi U,Rey P,et al. Nipple-sparing mastectomy:Risk of nipple-areolar recurrences in a series of 579 cases[J]. Breast Cancer Res Treat,2009,114(1):97-101.
[19] Komorowski AL,Zanini V,Regolo L,et al. Necrotic complications after nipple-and areola-sparing mastectomy[J]. World J Surg,2006,30(8):1410-1413.
[20] Chang DW,Reece GP,Wang B,et al. Effect of smoking on complications in patients undergoing free TRAM flap breast reconstruction[J]. Plast Reconstr Surg,2000,105(7):2374-2380.
[21] Regolo L,Ballardini B,Gallarotti E,et al. Nipple sparing mastectomy:An innovative skin incision for an alternative approach[J]. Breast,2008,17(1):8-11.
[22] Jensen JA,Lin JH,Kapoor N,et al. Surgical delay of the nipple-areolar complex:A powerful technique to maximize nipple viability following nipple-sparing mastectomy[J]. Ann Surg Oncol,2012,19(10):3171-3176.
(收稿日期:2016-11-13)
