颈前路减压融合术后相邻节段异位骨化的危险因素分析
2017-04-10陈昆刘爱刚蔡惠民
陈昆,刘爱刚,蔡惠民
(解放军第180医院骨一科,福建 泉州 362000)
颈前路减压融合术后相邻节段异位骨化的危险因素分析
陈昆,刘爱刚,蔡惠民
(解放军第180医院骨一科,福建 泉州 362000)
目的 讨论不同手术方式对颈椎前路减压融合术(anterior cervical discectomy and fusion,ACDF)后相邻节段异位骨化的影响,并讨论颈椎前路减压融合术后相邻节段异位骨化的相关危险因素。方法 2009年6月至2013年8月我科采用零切迹颈前路减压间融合固定术治疗颈椎间盘突出症51例,同时期采用常规ACDF钛板结合Cage病例54例,记录一般情况,对手术相关指标、功能评分、症状评分以及包括钢板摆放位置在内的影像学指标进行记录及分析,结合目前已有的多方研究意见,对钛板结合cage及零切迹椎间融合术后相邻节段异位骨化进行相关因素分析。结果 手术方式的选择、高龄、女性、术中出血过多、症状改善率不佳、钛板距离椎体边缘过近、骨质疏松是ACDF术后相邻节段异位骨化的危险因素。结论 使用Zero-P、抗骨质疏松治疗、减少术中出血、选用合理长度的钛板和合适的摆放位置可降低术后相邻节段异位骨化的发生。
颈椎前路减压融合术;Zero-P;相邻节段;异位骨化;危险因素
自20世纪50年代起,颈椎前路减压融合术(anterior cervical decompression and fusion,ACDF)开始应用于颈椎间盘突出、颈椎椎体骨折等退行性及创伤性疾病的治疗[1-2],目前ACDF已经成为颈椎椎间盘退变引起的神经根型和脊髓型颈椎病的标准术式,经颈前路摘除椎间盘减压的同时进行椎间融合,在临床上取得显著的疗效[3]。
ACDF常规使用的钛板结合cage进行融合及内固定,临床上常见吞咽困难、相邻节段退行性病变等并发症[4-5]。自2008年零切迹颈椎前路椎间融合器(Zero-P)上市至今,以其明显降低吞咽困难的发生率获得了广大骨科及脊柱外科医师的青睐,临床应用日趋广泛,取得良好的近中期临床疗效[6]。目前临床上对ACDF并发症的研究主要集中在单因素分析[7-8],缺乏更符合实际的多因素分析及危险因素分析,且对Zero-P术后并发症的研究较不深入,尤其是术后较为常见的相邻颈椎节段异位骨化缺乏系统的研究。本研究收集2009年6月至2013年12月间我科收治的颈椎间盘突出症手术治疗患者的相关资料,通过对手术相关指标、功能评分、症状评分以及包括钢板摆放位置在内的影像学指标,结合目前已有的多方研究意见,对钛板结合cage及零切迹椎间融合术后相邻节段异位骨化进行相关因素分析。现汇报如下。
1 资料与方法
1.1 一般资料 本研究的目的主要为回顾性分析钛板+cage及Zero-P术后相邻节段异位骨化发生的相关因素及独立危险因素。本研究的纳入标准:a)符合术前影像学诊断:术前颈椎MRI确认第3颈椎至第7颈椎间,颈椎间盘突出压迫脊髓,且责任病灶为单个椎间盘,Nagata分级至少为2级;b)术前症状符合诊断:患者有明确的脊髓或神经根受压导致的临床症状,如上肢的麻木或疼痛、躯体相关感觉异常、行走不稳等,临床症状与影像学检查结果相一致,非急性椎间盘突出药物及物理治疗6周后效果不佳。排除标准:a)合并椎体骨折;b)排除颈椎间盘突出的其他椎管内占位导致的脊髓受压;c)既往行任何术式的脊柱手术,含颈椎、胸椎及腰椎;d)合并颅内或神经病变导致的感觉及运动障碍,如脱髓鞘病等病变,排除颈髓出血、合并蛛网膜下腔出血等颅脑损伤、手术部位软组织损伤严重等相关手术禁忌证;e)合并严重内科疾病不能耐受手术或者取消手术;f)术前X线检查明确手术节段椎体及邻近椎体已有相邻节段骨化的。
本研究纳入我科(地市级三甲医院骨科)2009年6月至2013年8月间入院行ACDF的患者107例,术后随访3年。2例失访均为务工人员返乡后失访,2例失访病例未能完成随访予剔除,共完成随访105例,其中钛板结合cage 54例,零切迹融合51例。本研究分析整理纳入病例住院期间及术后3年的随访资料。
1.2 手术方法 所有手术均由同一专业组医师在本院无菌手术室完成,麻醉方式均为气静复合全麻。患者采用仰卧位,以硅胶软垫填塞颈肩及头部两侧,头颈部取中立位,适当过伸,有利于暴力术野及消毒,同时维持颈椎功能位。术前透视确定椎间隙,常规消毒铺巾,暴露减压椎间盘,记录术中暴露节段,充分减压,常规切除椎间盘及椎体后缘骨赘,刮除骨性终板。零切迹组:充分暴露及减压后,采用颈前路零切迹颈前路椎间融合系统填塞自体髂骨及人工骨,置入假体,术中透视明确假体位于椎体正中,不超过上下节段椎体前缘。调整零切迹椎间融合器,2枚螺钉指向尾侧,分别在上下椎体植入颈椎锁定螺钉各2枚,螺钉长度不超过椎体中后交界后1/3。术中放置引流管,关闭切口。术后引流管固定2 d,常规使用颈托保护至少3个月。对照组:对照组采用钛板结合cage,术中根据骨槽尺寸选择合适cage,并使用切取的椎体松质骨进行填塞,cage置于骨槽中,缝合切口前放置引流管。术后引流管固定2 d,常规使用颈托保护至少3个月。
1.3 统计指标 一般情况及手术相关指标:一般资料包括患者性别、年龄和住院时间。术中详细记录手术节段、手术时间、术中出血量。相关指标的记录与评估由两名工作人员独立记录,术中出血量由两名手术医师分别评估,取两者记录数值的平均值为最后结果。
症状及功能评分:日本骨科协会(Japanese orthopaedic association,JOA)评分,包括运动、感觉及膀胱功能三部分,分别计算术前、随访1年、随访3年JOA评分及随访1年、随访3年症状改善优良率。症状改善率=(术后JOA评分-术前JOA评分)/(17-术前JOA评分)×100%。分级标准设定为:a)优秀:症状改善率大于75%;b)良好:症状改善率介于50%~74%;c)一般:症状改善率介于25%~49%;d)不佳:症状改善率小于25%。
吞咽困难:Bazaz吞咽困难分级[9-10],a)吞咽液态及固态食物无困难者判定为无吞咽困难;b)极少有吞咽固态食物困难者判定为轻度吞咽困难;c)吞咽液态食物未曾出现或极少出现吞咽困难,吞咽特殊固态食物偶尔出现困难者,判定为中度吞咽困难;d)吞咽液态食物未曾出现或极少出现吞咽困难,经常有吞咽固态食物困难者,判定为重度吞咽困难。
影像学评估:术前、术后、随访3年随访拍摄颈椎正、侧位及动力位X线片,用于评价相邻节段异位骨桥形成程度及钛板与椎体边缘的距离(plate-to-dis distance,PDD)。术前判定是否有融合椎体及其上下位椎体骨赘生成。相邻节段异位骨化分级标准为[11]:0级,相邻节段之间无骨化;1级,相邻节段骨化骨桥跨度小于50%;2级,骨桥横跨大于50%;3级,相邻节段骨桥连接(见图1)。
钛板与椎体边缘的距离为钛板距离上位或下位椎体边缘的距离,头侧PDD为钛板上端至融合间隙节段上位椎体上缘的距离,尾侧PPD为钛板下端至融合间隙节段下位椎体下缘间的距离(见图2)。根据Park等人[12]的研究,将PPD分为两级,A级为PPD小于5 mm,B级为PPD大于等于5 mm。
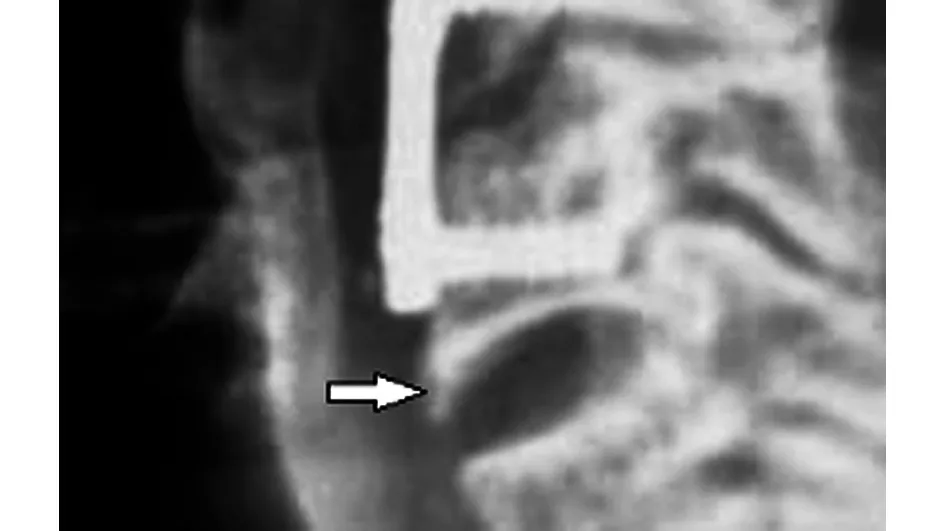
图1 57岁男性患者术后3年随访颈椎侧位片提示下位椎体退行性病变
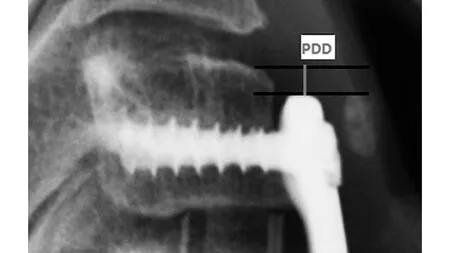
图2 51岁女性患者术后3年颈椎侧位片测量头侧PDD
1.3.3 骨质疏松相关检查 入院常规进行双能量骨密度检查,骨密度严重程度分级标准[13]:-1SD 2.1 ACDF术后相邻节段异位骨化危险因素的Logistic单因素回归分析 结合临床经验、相关文献报道和单因素分析结果,本文选取相关因素为年龄、性别、手术出血量、手术方式、相邻节段骨化同侧端PDD、症状改善率、骨质疏松(见表1),进行自变量为分类变量的Logistic多因素回归分析。 2.2 ACDF术后相邻节段异位骨化危险因素的Logistic多因素回归分析 多因素logistic回归分析:对上述单因素分析有统计学意义的变量及临床和文献中报道相关因素进行多因素logistic回归分析,赋值如表2所示,分别进行ACDF术后3年相邻节段骨化危险因素分析和钛板结合cage术后3年相邻节段异位骨化危险因素分析。ACDF(钛板和Zero-P)术后3年相邻节段骨化危险因素分析纳入多因素分析的因素有年龄、性别、手术出血量、手术方式、症状改善率、骨质疏松;其中Zero-P因无钛板内固定,尾端均认为PDD大于5 mm。 同时对钛板结合椎间融合器术后3年相邻节段骨化危险因素进行分析,纳入多因素分析的因素有年龄、性别、手术出血量、手术方式、相邻节段骨化同侧端PDD、症状改善率、骨质疏松。 对ACDF患者3年随访数据的分析得出,手术方式的选择、高龄、女性、术中出血过多、症状改善率不佳、骨质疏松是术后3年随访中相邻节段异位骨化的危险因素;对钛板结合cage组3年随访数据分析得出,钛板距离椎体边缘过近、高龄、女性、术中出血过多、症状改善率不佳、骨质疏松是术后3年随访中相邻节段异位骨化的危险因素(见表2~3)。 3.1 手术损伤与ACDF术后相邻节段异位骨化 术后相邻节段异位骨化是ACDF常见的并发症之一[12],本研究结果表明,创伤更小的内固定装置以及减少术中出血可以减少术后相邻节段异位骨化的发生,降低相邻节段骨化严重程度。 Yang等的研究[11]表明Zero-P能有效减少相邻节段间异位骨化的发生,这与本研究结果一致。有研究表明[12],Zero-P因减少了钛板植入的过程,在一定程度上减少了软组织损伤与激惹,吞咽困难和异位骨化的发生均低于传统钛板结合cage的术式。Yang等[14]对165例无钢板固定单纯行颈椎前路融合患者进行术后随访,认为术中减少对前纵韧带的剥离和避免使用钢板内固定可以降低相邻节段退变的发生。本研究同时证明,术中出血量也与术后相邻节段异位骨化的发生和严重程度相关。 表1 ACDF患者术后相邻节段异位骨化危险因素的单因素分析 表2 ACDF术后3年相邻节段异位骨化危险因素 表3 术后3年钛板结合cage术后相邻节段异位骨化危险因素 Zero-P和减少出血量都在一定程度上减少组织损伤和激惹,故内固定物的选择上,应选择更微创、损伤更小的较新型内固定物,这将有利于降低相邻节段术后异位骨化的发生。 3.2 钛板放置位置的选择 本研究结果表明,头侧PDD过小对相邻节段异位骨化的影响不显著,尾侧PDD与相邻节段异位骨化的相关性明显。相关研究[12]钢板位置不佳与术后相邻节段退行性病变关系密切,钛板位置不佳主要表现为PDD小于5 mm。Eck等人[15]和Baba[16]等人认为钢板的尺寸或位置不对容易导致钢板周围骨化。本研究认为钛板尾端的椎体异位骨化与钛板距离椎体边缘过近有关,与目前相关研究一致;钛板头端椎体异位骨化与钛板位置无关,这可能与本研究纳入样本数过少相关,在多因素分析中,无论是头端还是尾端,PDD小于5 mm与术后相邻节段异位骨化相关。 马志兵等[17]认为钢板位置不良导致相邻节段骨化的机制可能是钢板刺激椎体本身,导致椎体上缘或下缘骨吸收发生,若同时出现应力遮挡效益,引起骨吸收加重,椎体上缘(或下缘)坍塌,脊柱出现不稳现象,间接诱发相邻节段反应性骨质增生,以增强脊柱稳定性。 为了减少钛板对椎体的刺激,钛板的选择应控制合适的长度,同时距离椎体边缘应控制在5mm以上。 3.3 吞咽困难 ACDF的临床疗效在既往的相关研究中得到确认[18],临床上常见的并发症为吞咽困难[5]。临床上常见吞咽困难与相邻节段异位骨化同时发生,但未能明确吞咽困难与异位骨化的发生是否存在相关关系。研究表明[19-20],吞咽困难的发生与术前软组织厚度有关、内固定的选择和手术范围有关。而内固定的选择与术后骨化的关系密切。 本文统计两种不同术式下吞咽困难的发生率,零切迹组明显低于对照组,但吞咽困难的发生与术后相邻节段异位骨化并无明显的关系。 Zero-P作为较新型的内固定物,较少的软组织激惹使得Zero-P可以明显降低术后吞咽困难的发生和严重程度,提高患者的生活质量。 3.4 症状改善与功能恢复 本研究表明,良好的功能改善和症状恢复有利于减少相邻节段异位骨化的发生,并可减轻其严重程度。目前国内外对于症状改善和功能恢复与术后相邻节段异位骨化的相关性研究较少。 结合本研究其他指标,笔者认为术后良好的功能恢复和症状改善,可在一定程度上增加患者的颈部活动,有助于恢复颈部的稳定性,减少相邻节段代偿性异位骨化;同时,良好的功能恢复可能来自于充分的减压、合适的内固定和较小的局部损伤,这有利于减少局部炎症因子的浸润。 3.5 全身性非手术因素 骨质疏松[21](Osteoporosis)是常见的老年全身性疾病,患者骨质骨量减少,骨组织骨小梁退化。目前的有关研究[13,21-23]表明,骨质疏松与脊柱退行性病变关系密切。贺良等人的研究表明[24],部分医师对骨质疏松的认识仍不充分,未能重视抗骨质疏松的治疗。本研究表明,估量异常术后出现相邻节段异位骨化的可能性大于骨量正常患者,这与目前研究相一致。这可能与骨量异常患者术后椎体自然退变进程相关,伴有骨量异常患者再承受融合手术,可能加重退变的进展。 本研究认为,高龄及女性是术后相邻节段骨化的危险因素,这可能与高龄颈椎自然退变及女性患者骨质退变相关。Mummaneni等[25]认为ACDF术后相邻节段发生退变是随时间增长的颈椎自然退变过程,Sugawara[26]等人认为,ACDF对相邻节段的影响是加速相邻节段原有的退变。 对相邻节段异位骨化的研究集中于不同术式对相邻节段异位骨化的影响,并未考虑自然退变,但两组患者均存在自然退变,可认为两组间自然退变影响一致,但仍有待进一步深入研究。不同手术方式对颈椎退行性病变的研究仍有待深入,目前研究关注于近期疗效[27],缺乏中远期疗效评估。 综上所述,我们认为,使用Zero-P、抗骨质疏松治疗、减少术中出血、选用合理长度的钛板和合适的摆放位置可降低术后相邻节段异位骨化的发生。 本研究病例数目较少,随访周期仅为3年,且缺乏术前和随访周期内骨密度变化等相关指标,对全身性颈椎退行性病变因素研究不够深入,有待今后的研究更加完善。 [1]Cloward RB.The anterior approach for removal of ruputured cervical disk[J].J Neurosurg Spine,2007,6(5):496-511. [2]Smith GW,Robinson RA.The treatment of certain cervicalspine disorders by anterior removal of the intervertebral disc and interbody fusion[J].J Bone Joint Surg(Am),1958,40(3):607-624. [3]Garringer SM,Sasso RC.Safety of anterior cervical discectomy and fusion performed as outpatient surgery[J].J Spinal Disord Tech,2010,23(7):439-443. [4]Zeng JH,Zhong ZM,Chen JT,et al.Early dysphagia complicating anterior cervical spine surgery:incidence and risk factors[J].Arch Orthop Trauma Surg,2010,133(8):1067-1071[5]Riley LH 3rd,Skolasky RL,Albert TJ,et al.2005 dysphagia after anterior cervical decompression and fusion:prevalence and risk factors from a longitudinal cohort study[J].Spine,2005,30(22):2564-2569. [6]俞杭平,唐天驷,王以进,等.颈前路单椎间减压植骨融合与加用钛板内固定的比较研究[J].中华骨科杂志,2003,23(9):549-553. [7]陈昆,蔡惠民,陈荣滋,等.Zero-P与钛板+cage内固定治疗颈椎间盘突出近中期疗效对比[J].实用骨科杂志,2016,22(3):193-197. [8]蒋欣,谭明生.颈椎前路融合术后发生症状性邻近节段退变的临床研究[J].中医正骨,2007,20(12):808-811. [9]伍少玲,马超,伍时玲,等.颈椎功能障碍指数量表的效度与信度研究[J].中国康复医学杂志,2008,23(7):625-628. [10]Azaz R,Lee MJ,Yon JU.Incidence of dysphagia after anterior cervical spine surgery:a prospective study[J].Spine(Phila Pa 1976),2002,27(22):2453-2458. [11]Yang H,Chen D,Wang X,et al.Zero-Profile integrated plate and spacer device reduces rate of adjacent-level ossification development and dysphagia compared to ACDF with plating and cage system[J].Arch Orthop Trauma Surg,2015,135(6):781-787. [12]Park JB,Cho YS,Riew KD,et al.Development of adjacent-level ossification in patients with an anterior cervical plate[J].J Bone Joint Surg(Am),2005,87(3):558-563. [13]张智海,刘忠厚,李娜,等.中国人骨质疏松症诊断标准专家共识(2014版)[J].中国骨质疏松杂志,2014,20(9):1007-1010. [14]Yang JY,Song HS,Lee M,et al.Adjacent level ossification development after anterior cervical fusion without plate fixation[J].Spine,2009,34(1):30-33. [15]Eck JC,Humphreys SC,Lim TH,et al.Biomechanical study on the effect of cervical sp ine fusion on adjacent 2 level intradiscal p ressure and segmentalmotion[J].Spine,2002,27 (22) :2431-2434. [16]Baba H,Furusawa N,Imura S,et al.Late radiographic findings after and terior cervical fusion for spondylotic myeloradiculopathy[J].Spine,1993,18(15) :2167-2173. [17]马志兵, 冯虎,袁峰,等.颈椎前路减压固定融合术后钢板固定位置对相邻节段退变的影响[J].中国脊柱脊髓杂志,2010,20(3):201-204. [18]车彪,邵增务,杨述华,等.颈前路减压融合钛板内固定治疗脊髓型颈椎病[J].实用骨科杂志,2009,15(1):18-20. [19]Joaquim AF,Murar J,Savage JW,et al.Dysphagia after anterior cervical spine surgery:a systematic review of potential preventative measures[J].Spine J,2014,14(9):2246-2260. [20]祁敏,梁磊,王新伟,等.颈前路多节段融合术后吞咽困难的原因分析[J].中华骨科杂志,2013,33(5):467-472. [21]赵燕玲,潘子昂,王石麟.中国原发性骨质疏松症流行病学[J].中国骨质疏松杂志,1998,4(1):1-4. [22]陈戈,段洪,卞鸿燕,等.脊柱退行性疾病的骨质疏松影响分析[J].中国骨质疏松杂志,2014,20(7):766-770. [23]Yang BP,Ondra SL,Chen LA,et al.Clinical and radiographic outcomes of thoracic and lumbar pedicle subtraction osteotomy for fixed sagittal imbalance[J].Journal of Neurosurgery Spine,2006,5(1):9-17. [24]贺良,钟伟,李宁.骨科医生重视骨质疏松性骨折的治疗及预防吗?[J].实用骨科杂志,2009,15(4):241-244. [25]Mummaneni PV,Burkus JK,Haid RW,et al.Clinical and radiographic analysis of cervical disc arthroplasty compared with allograft fusion:a randomized controlled cl inical trial[J].J Neurosurg Spine,2007,6(3):198-209. [26]Sugawara T,Itoh Y,Hirano Y,et al.Long term outcome and adjacent disc degeneration after anterior cervical discectomy and fusion with titanium cyl indrical cages[J].Acta Neurochir (Wien),2009,151(4):303-309. [27]周波,贺西京.Zero-P治疗单节段脊髓型颈椎病的临床疗效分析[J].实用骨科杂志,2016,22(9):769-773. Risk Factors for Adjacent-level Ossification after Aterior Cervical Decompression and Fusion Chen Kun,Liu Aigang,Cai Huimin (Department of Orthopedics,180 Hospital of PLA,Quanzhou 362000,China) Objective To analyze the risk factors for adjacent-level ossificationskin after anterior cervical decompression and fusion.Methods The clinical data of 105 patients with cervical intervertebral disc herniation who underwent anterior cervical discectomy and fusion(ACDF) by Zero-P implant(n=51) or traditional titanium plate with cage(n=54) between June 2009 and August 2013 were retrospectively analyzed.The Bazaz dysphagia grading、the Neck Disability Index(NDI) 、Japanese Orthopaedic Association (JOA) scoring、ameliorative rate of symptom in both groups were measured and compared.The radiographs of the cervical spine were made to assess plate-to-dis distance and adjacent-level ossification development.Results Surgical method,age,gender,blood loss,ameliorative rate of symptom,plate-to-dis distance and Osteoporosis were risk factors of calcaneal incision complications.Conclusion It is helpful for avoiding adjacent-level ossification after nterior cervical decompression and fusion by using Zero-P,anti-osteoporosis treatment before operation,reducing blood loss,suitable plate and find-out the suitable position for the plate. anterior cervical decompression and fusion;Zero-P;adjacent-level;ossification;risk factors 杨毅(1990- ),男,医师,四川大学华西医院骨科,610041。 1008-5572(2017)03-0198-06 泉州市科技局社会发展计划重点项目(2013Z117);石狮市科技计划项目(2013SK11) R681.5+5 B 2016-10-08 陈昆,刘爱刚,蔡惠民.颈前路减压融合术后相邻节段异位骨化的危险因素分析[J].实用骨科杂志,2017,23(2):198-202;216.
2 结 果
3 讨 论