乳腺导管内乳头状瘤超声引导下麦默通治疗术后复发及原因分析
2017-04-08黄位徐晓红戴海霞黄星
黄位 徐晓红 戴海霞 黄星
乳腺导管内乳头状瘤超声引导下麦默通治疗术后复发及原因分析
黄位 徐晓红 戴海霞 黄星
目的的研究超声引导下麦默通治疗乳腺导管内乳头状瘤术后复发情况,分析其复发的可能原因。方法选取经超声引导下行麦默通治疗术切除乳腺导管内乳头状瘤患者104例,应用超声密切随访,观察疗效。术后复发者进一步分析导致复发的可能原因。结果术后随访3~45个月(平均35个月),共有14例超声检查显示肿瘤原位有结节形成,随访至3个月原位复发1例,6个月原位复发3例,21个月原位复发3例,33个月原位复发3例,45个月原位复发4例。病灶数量是其麦默通术后复发的危险因素(OR=1.780,P<0.05);且病灶的复发时间与患者年龄、病灶大小、病灶BI-RADS分级及病灶数量均无关。结论麦默通微创旋切系统是治疗乳腺导管内乳头状瘤的方法之一,有复发的可能,合理选择适应证,即术前怀疑非单发性的乳头状瘤时,应慎用麦默通手术。
超声检查;麦默通旋切系统;导管内乳头状瘤
乳腺导管内乳头状瘤是一种起源于乳腺导管上皮的常见良性肿瘤,发病率约为2%~3%,多见于中青年女性,虽属良性肿瘤,但癌变率可达4.4%~11.0%[1];其病灶一般较小,触诊时难以发现,常见表现为乳头溢液,临床多采取外科手术切除。麦默通真空辅助旋切系统最早应用于乳腺病变活检[2],该技术具有取材样本量大,兼具美观、微创及无需全身麻醉等优点,被应用于对乳腺导管内乳头状瘤等乳腺良性病灶的治疗。麦默通切除方式为直接破坏瘤体,并非完整取出,可能会导致瘤体残留、增加复发风险,也使得该技术在导管乳头状瘤的切除方面存在争议。本组回顾性分析我院行超声引导下麦默通治疗的104例乳腺导管内乳头状瘤患者的临床资料,观察其临床疗效及术后复发情况,分析复发的可能原因。总结报道如下。
资料与方法
一、临床资料
选取2010年1月至2012年12月在我院乳腺外科接受麦默通手术切除的乳腺导管内乳头状瘤患者104例,年龄17~68岁,平均(42.32±9.51)岁。共149个病灶。患者肿物最长径为0.3~2.5 cm,分别为≤1.0 cm者51例,1.1~2.0 cm者42例,2.1~3.0 cm者11例。超声BI-RADS分级2级2例,3级42例,4级58例。
二、仪器与方法
1.仪器:使用Aloka 3500彩色多普勒超声诊断仪,UST-5546探头,频率为7.5MHz;美国强生公司生产的第二代麦默通旋切系统,旋切刀均为8 G。
2.方法:患者取仰卧位,明确病灶所在位置、大小及边界,并观察病灶周边血流,测量与乳头的距离,注意避开血管,设计最佳穿刺点和进针路线。于超声引导下将8 G旋切针沿乳房后间隙刺入病灶后间隙,用十字交叉定位法确定旋切刀位于肿物正下方,对病灶进行连续旋切,直至超声确认病灶完全切除。操作完成后术者用多层纱布,局部加压压迫后,随后用弹力绷带局部加压包扎24 h,卧者卧床休息2 h,观察其生命体征。切除的标本送快速病理检查。
术后随访时间3~45个月。因患者均经病理证实,故本研究复发诊断依据参考文献[2-4]所示,如同一位置再发病变,且有相应临床表现,如乳头溢液及影像学支持,高度怀疑乳头状瘤的复发。
三、统计学处理
应用SPSS 22.0软件,乳腺导管内乳头状瘤麦默通术后复发的相关因素分析采用非条件Logistic回归分析;乳腺导管内乳头状瘤麦默通术后复发时间的相关因素分析采用Cox回归模型。P<0.05为差异有统计学意义。
结果
一、手术情况回顾
微创手术所有操作规范,手术时间约5~20 min,均一次性顺利切除(图1),其中含1个病灶者78例,2个病灶者13例,3个病灶者9例,4个病灶者3例,6个病灶者1例。术后患者均无血肿形成,仅诉有轻微疼痛。
二、术后患者的随访情况
14例超声检查显示原发位置有结节形成,随访至3个月原位复发1例,进行临床观察;6个月原位复发3例,其中1例病理证实为乳头状瘤(图2),2例进入临床观察;21个月时原位复发3例,其中1例病理证实为乳头状瘤,2例进行临床观察;33个月时原位复发3例,进入临床观察;45个月时原位复发4例,其中3例进入临床观察,1例因多发乳腺状瘤行乳腺切除。
三、术后复发的相关因素分析
以术后复发为因变量,以患者年龄、病灶大小、病灶BIRADS分级及病灶数量为自变量进行非条件Logistic回归分析,显示病灶数量是乳腺导管内乳头状瘤麦默通术后复发的危险因素(OR=1.780,P<0.05),见表1。
四、术后复发时间的相关因素分析
以术后复发时间为因变量,以患者年龄、病灶大小、病灶BI-RADS分级及病灶数量为自变量进行Cox回归模型分析,结果显示四个因素均与乳腺导管内乳头状瘤麦默通术后复发的时间无关,见表2。

图1 经超声引导下行麦默通手术切除病灶
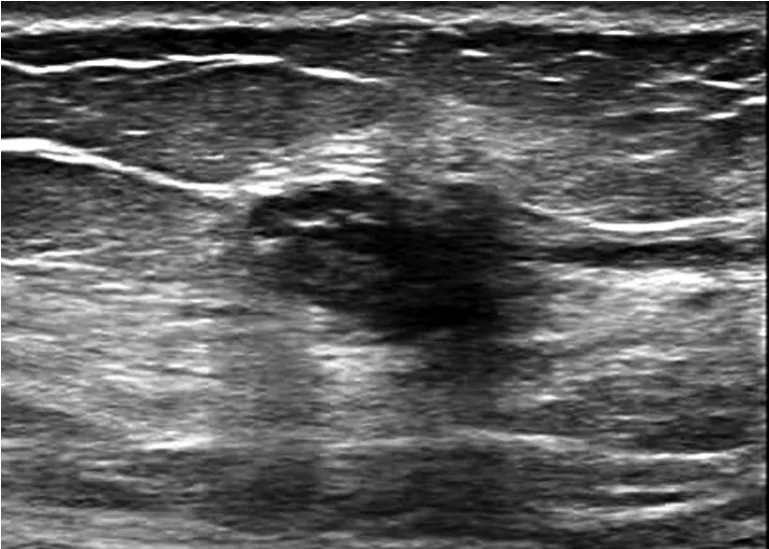
图2 同图1患者,术后6个月复发声像图
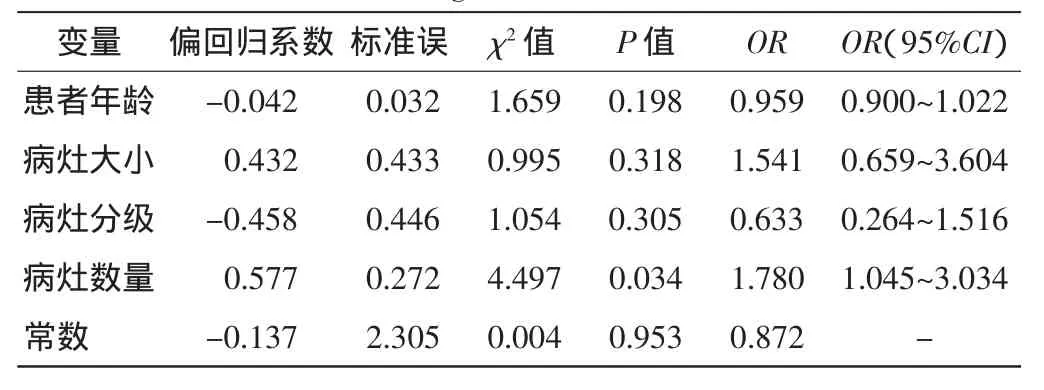
表1 乳腺导管内乳头状瘤麦默通术后复发的相关因素Logistic回归分析
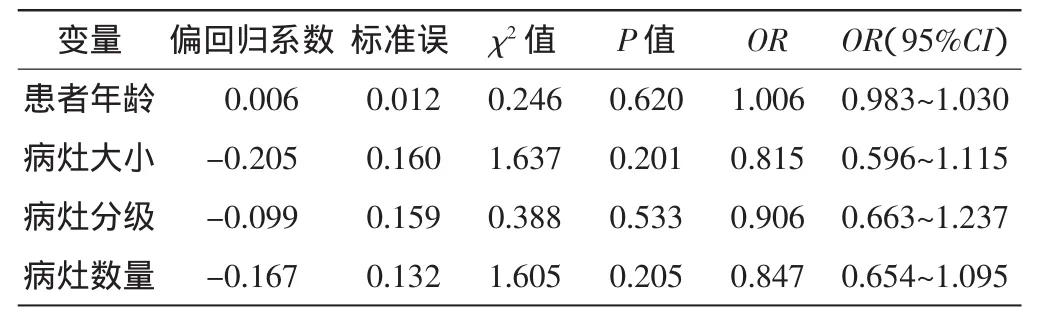
表2 乳腺导管内乳头状瘤麦默通术后复发时间相关因素的Cox回归分析
讨论
乳腺导管内乳头状瘤是沿着乳腺导管内上皮生长、具有乳头状结构的一种肿瘤性病变,因其较高的恶变率而受到重视[5];其传统处理方法主要是手术切除,常规行区段切除肿瘤及所在导管的区段乳腺组织,切口可长达3~7 cm,创伤大,疤痕明显,但外科手术后切除的乳头状瘤极少复发[6];随着微创技术不断地发展,麦默通螺切系统逐渐成为诊断与治疗乳腺良性肿物的且较易被患者接受的选择,该系统不仅能获取足够的活检组织,且手术创伤较开放外科切除明显减少。但是对于良性乳腺导管内乳头状瘤,该技术目前仍存争议存在,麦默通微创术违背无瘤原则,切割过程中可能会导致肿瘤细胞的脱落,而导致肿瘤复发[6],但是也有学者[7-8]提出应用麦默通手术切除单发的乳头状瘤是可行的,且未出现病灶复发的情况。虽然国内外学者普遍认同麦默通治疗术切除良性病变有效可行,但病灶复发问题不容忽视。众多学者[1-4,6-14]针对复发的影响因素如患者的年龄、地域环境、生育史、临床症状、麦默通术中血肿的形成、病灶的大小、数量、生长部位、恶性程度及BI-RADS分级等进行了研究,本研究综合了各位学者[1,7-12]研究结果,以及我院实际情况,选取患者年龄、病灶大小、病灶数量(单发或多发)及BI-RADS分级作为研究术后复发因素,并通过Cox回归分析术后复发的时间,这也是众多学者未探讨的问题。
本研究乳腺导管内乳头状瘤的复发例数较多,共14例,复发率达13.4%,且患者的年龄与乳腺导管内乳头状瘤的复发和术后复发时间无统计学意义,与韩晓蓉等[10]和Ganesan等[12]研究结果一致。乳腺导管内乳头状瘤的好发年龄为30~50岁,但是并非随年龄越大而导致麦默通术后的复发率越高或者随术后时间越长而复发例数越多。在病灶大小因素中,本研究结果显示病灶大小因素与术后复发无关,而Maxwell等[2]和Li等[3]报道称乳腺导管内乳头状瘤的复发和病灶的大小是有关联的,因乳腺导管内乳头状瘤病灶过大,麦默通治疗术更容易有病灶残留问题,致使乳腺导管内乳头状瘤容易复发。分析与国内外学者结果不一致的原因,均发现其报道的乳腺导管内乳头状瘤的例数较少,Maxwell等[2]报道中仅有26个病灶,Li等[3]也仅有33个病灶,而本研究的样本量有104例共计149个病灶,样本量较大,准确性更高。本研究入选研究对象在行麦默通治疗术后均由超声医师排除残留后才算手术完成,所以病灶的残留问题可以排除,也说明了病灶的大小并非乳腺导管内乳头状瘤麦默通治疗术后复发或者术后时间越长而复发的主要因素。本研究中,按照BI-RADS系统分类有2、3、4类,但BI-RADS分类仅能提供其级数越高,恶性的可能几率越高。本研究结果显示,BIRADS分类与乳腺导管内乳头状瘤的复发和术后复发时间无关,BI-RADR分类越高并不意味着导管内乳头状瘤的复发率越高或者随术后时间越长而复发,与以往研究[8,13]结果一致。
在所有确认为复发的乳腺导管内乳头状瘤病例中,术前的原发病灶数量分布如下:含1个病灶者4例(28.5%),2个病灶者4例(28.5%),3个病灶者3例(21.4%),4个病灶者2例(14.2%),6个病灶者1例(16.4%)。本研究结果显示,病灶数量是麦默通治疗术后复发的危险因素(OR=1.780,P<0.05),该结论与国内外学者研究[3,11,14]结果一致,多发的乳腺导管内乳头状瘤会导致麦默通术后复发率的增高,如不进行域的清除,很难根治彻底,特别是多发性的乳腺导管内乳头状瘤,累及的导管上皮更加广泛,即使超声已经排除了术后的瘤体残留,但并不能发现已经病变的导管。而且临床方面普遍认为多发乳头状瘤为癌前病变,一经发现,均建议行开放手术予以处理[6]。虽然本研究的样本量较多,但遗憾的是术后复发的病例并非均经病理结果证实,仅综合了国内外学者的结果作为研究基础,有待进一步研究。
综上所述,虽然麦默通微创旋切系统是一种治疗乳腺导管内乳头状瘤的可供选择的方法之一,创伤小、美容效果好,并发症少,但在筛选病例的时候,应该严格控制适应证条件。术前疑有非单发性的乳腺导管内乳头状瘤时,慎用麦默通手术,且术中应保证肿瘤的完全切除,降低肿瘤复发率,建议术后3个月即应开始行乳腺超声检查。
[1]王知力,万文博,刘晓俊.超声引导下微创旋切治疗在乳腺导管内乳头状瘤的应用[J].中国超声医学杂志,2011,27(10):900-902.
[2]Maxwell AJ.Ultrasound-guided vacuum-assisted excision of breast papillomas:reviewof6-yearsexperience[J].ClinRadiol,2009,64(8):801-806.
[3]Li S,Wu J,Chen K,et al.Clinical outcomes of 1,578 Chinese patients with breast benign diseases after ultrasound-guided vacuum-assisted excision:recurrence and the risk factors[J].Am J Surg,2013,205(1):39-44.
[4]Shin HJ,Kim HH,Kim SM,et al.Papillary lesions of the breast diagnosed at percutaneous sonographically guided biopsy:comparison of sonographic features and biopsy methods[J].Am J Roentgenol,2008,190(3):630-636.
[5]Ghate SV,Rosen EL,Soo MS,et al.MRI-guided vacuum-assisted breastbiopsywithahandheldportablebiopsysystem[J].AmJRoentgenol,2006,186(6):1733-1736.
[6]李宏江,汪静,吕青,等.乳腺导管内乳头状瘤的外科治疗[J].中国普通外科杂志,2004,13(5):331-333.
[7]史生鸿,邓甬川,李旭军,等.单发性乳腺导管内乳头状瘤的微创诊治[J].实用肿瘤杂志,2012,27(4):390-392.
[8]Kibil W,Hodorowicz-Zaniewska D,Popiela TJ,et al.Vacuum-assisted core biopsy in diagnosis and treatment of intraductal papillomas[J].Clin Breast Cancer,2013,13(2):129-132.
[9]张晓申,叶熹罡,潘凌霄,等.麦默通旋切系统在乳腺导管内乳头状瘤诊疗中的应用[J].广州医学院学报,2013,41(2):70-72.
[10]韩晓蓉,王颀,连臻强,等.乳腺导管内乳头状瘤663例临床及诊断特点[J].岭南现代临床外科,2013,13(4):304-307.
[11]张安秦,王颀,陈中扬,等.乳管内乳头状瘤的现代诊治——附89例报告[J].肿瘤防治杂志,2003,10(7):740-742.
[12]GanesanS,KarthikG,JoshiM,etal.Ultrasoundspectrumin intraductalpapillaryneoplasmsofbreast[J].BrJRadiol,2006,79(946):843-849.
[13]Dennis MA,Parker S,Kaske TI,et al.Incidental treatment of nipple discharge caused by benign intraductal papilloma through diagnostic Mammotome biopsy[J].Am J Roentgenol,2000,174(5):1263-1268.
[14]Bonaventure T,Cormier B,Lebas P,et al.Benign papilloma:is US-guidedvacuum-assisted breast biopsy an alternative to surgical biopsy?[J].J Radiol,2007,88(9 Pt 1):1165-1168.
Postoperative recurrence and causes analysis of Mammotome biopsy under ultrasound guidance in the treatment of intraductal papilloma of the breast
HUANG Wei,XU Xiaohong,DAI Haixia,HUANG Xing
Department of Ultrasound,Affiliated Hospital of Guangdong Medical University,Guangdong 524000,China
ObjectiveTo investigate the postoperative recurrence and possible causes of recurrence after treatment of intraductal papilloma(IP)of the breast with Mammotome biopsy under ultrasound guidance.MethodsThe clinical profiles of 104 patients with IP were retrospectively analyzed.All patients underwent Mammotome resection under ultrasound guidance and were followed up by ultrasonography to observe the curative effect,and the possible causes of recurrence were further analyzed.ResultsNodules in the original location were shown in a total of 14 cases during 3~45 months(mean 35 months)follow-up.Recurrence in situ was found in 1 case on the 3th month,3 cases on the 6th month,3 cases on the 21th months,3 cases on the 33th month,4 cases on the 45th month.The number of lesions was a risk factor for recurrence of IP after Mammotome(OR=1.780,P<0.05).The time of recurrence was not related to the age,the size of lesions,the grade of BI-RADS and the number of lesions.ConclusionThe indications should be strictly controlled,although the Mammotome biopsy system is an alternative treatment of IP.It should be careful used when the preoperative diagnosis is suspected non-solitary IP.
Ultrasonography;Mammotome;Intraductal papilloma
R737.9;R445.1
A
2016-10-29)
524000 广东省湛江市,广东医科大学附属医院超声科
