产后出血的原因分析与治疗
2017-03-31姜泽允曹建平刘素芳王彦欣李茶陈荣乔梅
姜泽允 曹建平 刘素芳 王彦欣 李茶 陈荣 乔梅
·论著·
产后出血的原因分析与治疗
姜泽允 曹建平 刘素芳 王彦欣 李茶 陈荣 乔梅
目的 探讨产后出血的原因及最新治疗进展。方法 158例产后出血的临床资料回顾性分析。结果 发生产后出血的原因依次子宫收缩乏力占64.56%,胎盘因素17.09%,软产道损伤15.19%,凝血功能障碍3.16%。子宫收缩乏力性产后出血最常见,而胎盘异常是造成子宫切除的主要原因。结论 子宫收缩乏力是产后出血的主要原因,明确原因早诊早治,按摩子宫+促宫缩药物治疗为常规保守治疗方法,见效快最常用;保守治疗无效的产后出血采用子宫压缩止血术有效率高,可以保留生育功能。
产后出血;原因分析;治疗;进展
产后出血是产科常见而又急重危并发症,起病急,来势汹,进展快,危害大,发病率为2.9%,占住院死亡产妇的19.1%,而且发病率自1995至2004年增加了27.5%[1]。我国近年来的统计结果显示,产后大出血的发生率为2%~3%,剖宫产率和非必要引产率等的上升也在使产后出血的发生率呈上升趋势[2],严重的,难治的产后出血常常导致产妇的严重并发症如重度贫血,弥漫性血管内凝血,以至于子宫的切除,重要脏器心、肝、肾功能衰竭甚至死亡。WHO报告及我国孕产妇死亡检测结果,产后出血占孕产妇死亡原因的首位。是我国临床产妇死亡的主要原因,所占比例高达45.6%[3]。因此及时有效的治疗产后出血是降低产妇病死率的关键。鉴于我国二胎政策的国情,高龄产妇增加,高危妊娠随之增加,为产科医生陡增了工作难度与医疗风险,接踵而至的剖宫产率攀升,产后出血的防治依然是产科临床医生焦点课题。掌握产后出血的危险因素所引起子宫收缩乏力,胎盘异常,损伤,凝血功能异常,采取积极有效的三级预防措施,早期诊断和正确处理对降低产后出血的产妇病死率至关重要。在此背景之下,本文回顾性分析产科分娩产妇的临床资料,旨在分析探讨产后出血的原因及最有效的急救治疗措施。
1 资料与方法
1.1 一般资料 2013年2月至2015年2月产科分娩产妇1 390例,年龄21~41岁,平均(29.01±5.33)岁;阴道分娩632例,剖宫产758例,发生产后出血158例,发生率11.37%。其中初产妇138例,经产妇20例;剖宫产69 例,阴道分娩89例,包括产钳助产21例;孕周31~42+2周,平均(32.00±6.63)周;出血量500~1 000 ml的100例,1 001~2 000 ml的53例,>2 000 ml 5例。
1.2 诊断标准 产后出血指胎儿娩出后24 h内失血量超过500 ml,剖宫产时超过1 000 ml[4]
1.3 测量标准 采用容积法、称重法及面积法:阴道分娩胎儿娩出后臀下垫弯盘(一弯盘=3 00 ml)集血,软产道伤口以浸湿纱布块称重,回病房用会阴垫集血法收集称重,总和为产后24 h内出血量。剖宫产术以其吸引瓶中减去羊水后血量、再称重纱布纱垫布单的血量,加上术毕清理出的阴道流血量及回房后会阴垫收集称重的总和,最大限度准确(血重量1.05 g=1 ml)。
1.4 统计学分析 应用SPSS 12.0统计软件,计数方法采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 出血原因及治疗 本组158例产后出血原因有子宫收缩乏力102例,占64.56%;子宫收缩乏力是产后出血的主要原因。胎盘因素27例,占17.09%,胎盘前置9例,胎盘早剥4例,其中胎盘粘连9例,胎盘残留4例,胎盘植入1例;损伤24例,占15.19%,其中阴道血肿2例,会阴裂伤2例, 子宫切口裂伤及宫颈裂伤20例;凝血功能异常5例,占3.16%。剖宫产术中产后出血,常规治疗无效的 30例孕妇行子宫压缩止血缝合术,有效率100%。产后出血经缩宫素注射,按摩子宫,欣母沛肌内注射等保守治疗无效的难治性子宫出血行子宫压缩止血术,即改良的B-Lynch缝合止血术有效率高。158例产后出血患者,按摩子宫+药物保守治疗成功123例,30例行子宫压缩止血缝合术,因凶险性前置胎盘伴植入行子宫次全切除术1例,子宫结扎术3例,子宫栓塞术1例。见表1。
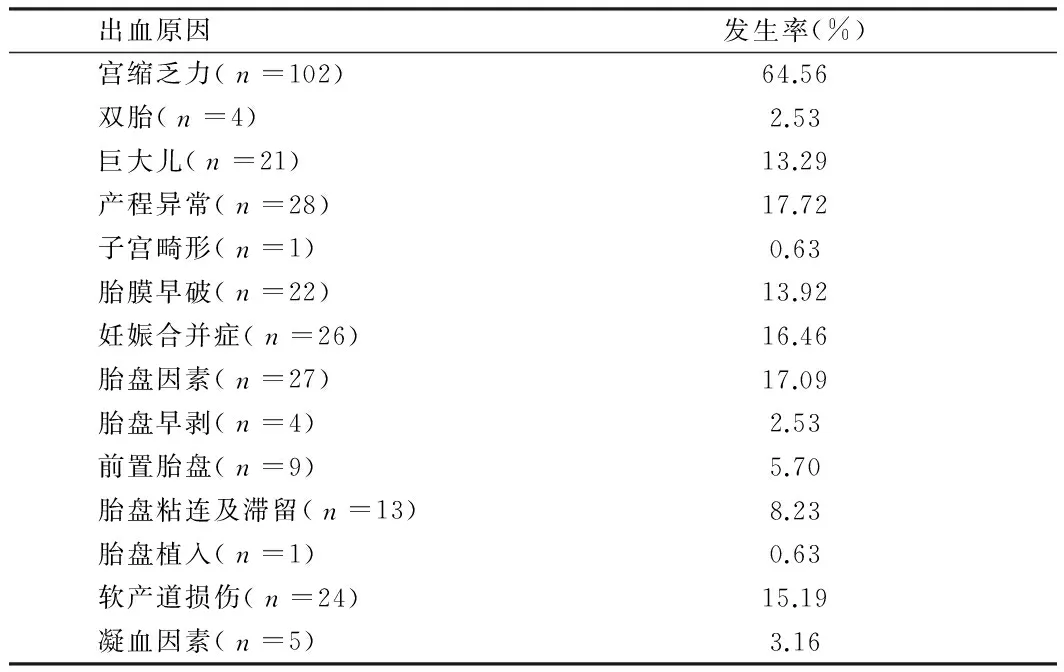
表1 产后出血原因
2.2 产后出血相关因素 158例产后出血患者,初产妇138例,占87.34%;经产妇20例,占12.66%;有流产、引产史的86例,占54.43%,无不良孕产史的72例,占45.57%.胎膜早破22例,占13.92%;羊水过少20例,占12.66%;重度子痫前期及慢性高血压病15例,占9.49%;合并子宫肌瘤9例,占5.70%。合并糖尿病17例,占10.76%;高龄初产21例,占13.29%。胎儿宫内窘迫34例,占21.52%。巨大儿21例,双胎4例,羊水过多4例,共占18.35%。
2.3 产后出血与分娩方式关系 阴道分娩632例,产后出血89例包括自然分娩和计划分娩孕妇,占14.08%,阴道侧切助娩产后出血68例,占10.76%,产钳助产21例,占3.32%;剖宫产758例,术中及术后出血69例,占9.10%。阴道分娩产后出血发生率高于剖宫产,比较差异有统计学意义(P< 0.05 )。
2.4 剖宫产率比较 计划分娩组的产妇剖宫产率显著高于自然分娩组,阴道顺产率显著低于自然分娩组,差异均有统计学意义 (P<0.05)。
3 讨论
产后出血是产科最严重的并发症之一,我国孕产妇死亡中有49.9%是由于产科出血所致。对有高危因素和潜在产后出血危险的患者及时采取有效措施是治疗的关键[5]。防微杜渐,把出血的风险降到最低状态,以免造成严重后果。产后出血一旦出现,紧急全力抢救,立即按压子宫,促宫缩包括缩宫素静脉入壶,欣母沛肌内注射,经常规药物保守治疗无效,立即行子宫压缩止血术,即改良的子宫背带式缝合,可保留生育功能,同时补液输血,降低产妇病死率是目前临床工作的重点。随着全面二孩政策的实施,高龄高危产妇猛增,剖宫产率越来越高,产后发生出血的概率也逐渐升高,对产妇的健康造成严重威胁[6]。处理产后出血,要认真正确评估病情及出血量,临床估计的出血量较实际的出血量要少一半,传统的产后出血定义表明,临床上对失血量是低估的,如精确测量产后出血量,阴道分娩后出血量<500ml的患者仅占60%多,约30%的患者出血量<1 000ml,约5%患者出血量>1 000ml; 产后出血实际发病率更高。据统计可高达到13%~16%[7]。 发病较快,气势凶,失血量也随着分娩的复杂性而上升。一旦发病进展迅速,难以控制可危及产妇生命。为此,有必要进行原因分析,探索产后出血治疗前沿性新进展,避免出血并发症如席汉氏综合征,子宫切除等,影响生活质量。
3.1 出血发生原因 本组统计结果阴道分娩产后出血发生率高于剖宫产,分析其中原因,与非必要引产、计划分娩、人为过多不当干预产程进展有直接关系。计划分娩就是人为引产包括阴道给药,机械刺激或静脉滴缩宫素等方法。计划分娩增加剖宫产率,并且延长了产程时间,应以自然分娩为首选[8]。阴道分娩的产妇中,计划分娩产妇组一程与二程均比顺娩组时间长。计划分娩产妇能避免孕妇集中生产,造成产科医生人员紧缺的情况。随着二胎政策放开,医院病床紧张,医院采取预约孕妇住院行药物足月引产。医生准备充分 的前提下,按流程按计划给予治疗,计划分娩因宫颈条件受限、激素释放水平等影响,出现非自然的、不协调宫缩易导致胎膜早破,宫缩过强,胎儿窘迫,产程异常等等。一旦出现产程异常,胎儿窘迫,有可能急诊剖宫产确保母儿安全,这样剖宫产率会明显增加,阴道顺产率降低。为此今后的研究方向是探讨一种仿自然分娩的临产模式,开拓超级仿生生物器械,助力计划分娩产程进展。降低计划阴道分娩因不良引产造成的损伤及产后出血发生率。
3.2 产后出血原因及治疗 产后出血的原因本研究结果仍然依次为子宫收缩乏力,胎盘因素,软产道损伤及凝血功能异常。产后出血一旦发生,立即查明原因,对因治疗,同时开通2~3条静脉通道,保证心脑肾重要器官供血,及时有效补充血容量,限制性液体复苏,由既往的容量复苏转变为止血复苏。首先止血复苏,强调大量输注红细胞同时早期输入血浆及血小板,纠正凝血功能。限制早期输入过多的晶体液来扩容,允许在控制性低压的条件下进行复苏,输注RBC:新鲜冰冻血浆(FFP):血小板比例1∶1∶1,防治休克。启动大量输血方案见于以下情况:收缩压<90mmHg,心率>120次/min,1h输入红细胞悬液>4U,24h输入红细胞悬液>10U,未使用血管活性药。成分输血要遵循二十、四十、八十原则,即失血量超过血容量20%输注红细胞;失血量超过血容量40%输注新鲜冰冻血浆;失血量超过血容量80%输注血小板,关注纤维蛋白原浓度,有的放矢,纠正酸中毒,防止心肾衰竭。
3.2.1 宫缩乏力:是产后出血的主要原因。本研究中子宫收缩乏力者占64.56%。立即按摩子宫、缩宫素促宫缩同时进行;欣母沛子宫肌内注射,保守治疗一般均能奏效,有效率77.85%。90%的产后出血患者发生在产后2h内,主动观察,明确原因早诊早治意义重大,治疗成功率100%。子宫压缩止血术即改良B-Lynch缝合术,是一种新的治疗方式,已经逐渐推广,且在临床中的治疗效果非常理想[9]。产后出血处理主要是降低产后出血病死率,同时降低子宫切除率以保持器官完整性。对于一些难治性产后出血,子宫压缩止血术[4]取得迅速止血的效果。具有缝合方法简单迅捷、即刻见效、作用时间持久的特点。此缝合方法最适合于子宫体及子宫下段上部分宫缩乏力的患者。对实施手术患者,术后配合缩宫素持续静点或前列腺素,以保证子宫处于收缩状态,巩固疗效。回访子宫压缩缝合术患者,2例顺利生育二胎,其余生理功能正常。
3.2.2 胎盘因素:本组资料中导致产后出血的胎盘因素有27例,占17.09%,1例子宫切除产妇是前置胎盘且部分植入。可见胎盘因素虽然是引起产后出血的第二病因,却是导致产科子宫切除的首要原因。目前二胎增多,瘢痕子宫再孕,导致凶险性前置胎盘渐多。本资料中有30例因前置胎盘、胎盘粘连引起的产后出血,行子宫压缩止血术效果很好,1例因前置胎盘且部分植入经各种方法抢救无效,行子宫切除术,这也是不可缺少的挽救生命的治疗措施。本组资料86例产后出血者均有人工流产、引产史,故避免引产、流产,减少子宫内膜的损伤,避免子宫肌炎,是降低再次妊娠时胎盘因素引起产后出血的有效预防措施。胎盘异常的发生率近年有增加的趋势,其主要原因与孕妇年龄偏大、孕产次多、人工流产、中孕引产等宫腔操作及剖宫产率增加有关。改良子宫压缩缝合术,对子宫峡部两次平行缝合,能有效控制出血,此方法将子宫下段前后壁紧贴压迫,对子宫下段收缩乏力和前置胎盘止血效果优于单纯B-L缝合。2015年,止血带捆绑下子宫下段环形蝶式缝扎术,可以明显减少术中出血,且能保留生育功能,为临床治疗凶险性前置胎盘伴胎盘植入提供了一种新方法[10]。
3.2.3 软产道损伤:主要是宫颈裂伤,阴道血肿及剖宫产切口裂伤造成的产后出血。与产力过大、急产、胎儿过大、高龄产妇弹性差及宫颈物理治疗及术中娩头困难等相关。倡导自然分娩,减少计划分娩人为过多不当干预产程。其中1例高血压孕妇,急产阴道裂伤血肿误诊子宫收缩乏力出血,持续出血11h,出血量累计达6 000ml,准备开腹手术前做阴道探查,发现阴道大血肿及裂伤,全麻下缝合止血并碘伏纱布压迫。避免了开腹手术,教训深刻,所以娩后必须要探查阴道、穹窿及宫颈的完整性,及早发现损伤早做处理。
3.2.4 凝血功能异常:诊断合并血液病再生障碍性贫血、白血病、原发性血小板减少性紫癜、妊娠合并血友病、重症肝炎等,依据化验结果,成分输血。肝病分娩前后给予维生素K1肌注,补充凝血因子;病理产科并发症 :胎盘早剥、妊高病、羊水栓塞、死胎综合征产后出血继发凝血障碍等;休克伴有血小板计数<100×109/L,纤维蛋白原<1.5g/L,凝血酶原时间较正常延长3s以上(>15s)即可诊断为弥漫性血管内凝血(DIC)。凝血功能异常患者积极纠正后,可以施行子宫压缩止血术治疗产后出血也有较好疗效。总之,就是凝血功能异常的产妇补充凝血因子同时也能压迫止血,实施子宫压缩止血术。所以此方法应用范围广泛,适用于宫缩乏力,胎盘因素,和凝血功能异常性产后出血[11];此方法安全易掌握。子宫压缩止血术操作简单,缝合时间短2~6min,止血效果明显,可避免失血性休克和DIC的发生,能减少输血量,节省医疗资源,避免大量输血影响,保留生育功能,术后无并发症,是一种有效的控制产后出血的新方法,尤其适合基层医院救急应用,同时也为转诊或子宫动脉栓塞赢得宝贵时间。
3.3 产后出血的预防
3.3.1 产前预防:积极治疗妊娠并发症,重视对高危孕妇的进行一般转诊和紧急转诊,这对预防产后出血的发生及降低孕产妇病死率有重要意义。规律产前检查能及时发现母胎异常情况,评估病情,并适时地进行干预,从而降低产科危重症的发生率[12]。
3.3.2 产时预防:消除孕妇紧张情绪,密切观察产程进展,正确处理分娩第二、第三产程,尽早使用缩宫素。对于具有产后出血高危因素的患者,正确做出预判并早期处理,防患于未然事半功倍。
3.3.3 晚断脐组产后出血减少:国内2014年《产后出血预防与处理指南》[13]指出预防和治疗产后出血的措施,延迟钳夹脐带1~3min。国际助产联盟和FIGO有关预防产后出血的联合声明中,把晚断脐认为是可唯预防产后出血的措施。
3.3.4 产后预防:产后出血多发生在产后2h内,每15~30分钟监测生命体征,按摩宫底,促进子宫收缩,及早发现阴道出血及休克。处理产后出血诊断要有预见性,处理永远要提早一步。故需提前评估每例孕产妇产后出血的高危因素,早期发现,及时治疗。尽可能保留生育功能,竭尽全力挽救孕产妇的生命。
1 彭婷,周远鹏,耿秋莹等.产后出血高危因素的三级预防分析.实用妇产科杂志,2015,31:350.
2 奚杰 ,洪喜萍, 杨立新.产后出血阶梯式方案的优化研究.中国医药导报,2015,12:12.
3 胡春霞,陈蔚,凌奕,等.产后出血的相关高危因素和流行病学特征分析.海南医学院学报,2013,19:1292-1294.
4 谢幸,苟文丽主编.妇产科学.第8版.北京:人民卫生出版社,2013.211-214.
5 莫应萍,李善凤.卡前列素氨丁三醇与改良B-Lynch缝合在剖宫产产后出血中的应用.山西医药杂志,2014,43:2077.
6 王玉英.改良B-Lynch缝合术在剖宫产术宫缩乏力性产后出血中的应用.中国妇幼保健,2012,27:2371-2372.
7RogersJ,WoodJ,MeCandlishR,etal.Activeversusexpectantnumagementofthirdstageoflabour:TheHinchingbrookerandomizedcontrolledtrial.Lancet,1998,351:693-699.
8 牛花玲.计划分娩与自然分娩对分娩结局的影响研究.中国实用医药,2015,10:268.
9 印文蓉.子宫收缩乏力性产后出血的临床处理体会.中外医学研究,2016,14:126.
10 杨慧霞,余琳,时春艳.止血带捆绑下子宫下段环形蝶式缝扎术治疗凶险性前置胎盘伴胎盘植入的效果.中华围产医学杂志,2015,18:497.
11 李莉.完全性胎盘早剥致子宫胎盘卒中行B-lynch缝合保留子宫 1 例.医学前沿,2014,3:47.
12 王伽略,杨孜,宋颖,等.非规律产前检查孕妇子痫前期发病的影响因素.中华围产医学杂志,2015,18:425-429.
13 中华医学会妇产科学分会产科学组.产后出血预防与处理指南.中华妇产科杂志,2014,49:641-646.
10.3969/j.issn.1002-7386.2017.06.033
项目来源:衡水市科技计划项目(编号:201435Z)
053000 河北省衡水市第五人民医院妇产科(姜泽允、曹建平、王彦欣、陈荣、乔梅);河北省衡水市人民医院(刘素芳);河北省景县人民医院(李茶)
R 714.461
A
1002-7386(2017)06-0910-04
2016-10-19)
