节细胞神经瘤与节细胞神经母细胞瘤的CT诊断
2017-03-30刘文慧李红文钱银锋刘文冬
刘文慧, 李红文, 钱银锋, 刘文冬
·腹部影像学·
节细胞神经瘤与节细胞神经母细胞瘤的CT诊断
刘文慧, 李红文, 钱银锋, 刘文冬
目的:探讨节细胞神经瘤与节细胞神经母细胞瘤的CT表现特点及其鉴别诊断。方法:回顾性分析本院经手术病理证实的28例节细胞神经瘤及2例节细胞神经母细胞瘤患者的病例资料,所有患者均行CT平扫及增强检查。结果:28例节细胞神经瘤中,位于肾上腺区15例、胸段脊柱旁6例、腰段脊柱旁2例、颈鞘区4例、骶前区1例;肿瘤表现为圆形、类圆形、水滴状软组织肿块,边界清晰、边缘光滑;14例可见点状钙化;16例有伪足征;24例密度均匀,4例密度不均匀,1例含有脂肪成分。增强扫描轻度强化,11例呈片絮状延迟强化。2例节细胞神经母细胞瘤均位于肾上腺区,CT表现为不规则软组织肿块,密度不均匀,其内见明显坏死、囊变、粗大钙化,增强扫描明显不均匀强化,1例伴淋巴结转移。结论:节细胞神经瘤与节细胞神经母细胞瘤CT表现具有一定特征,CT对其定性诊断具有重要价值,出现肿块内粗大钙化、边界模糊、周围组织侵犯及淋巴结转移时,应考虑节细胞神经母细胞瘤的可能。
节细胞神经瘤; 节细胞神经母细胞瘤; 体层摄影术,X线计算机
节细胞神经瘤(ganglioneuroma,GN)与节细胞神经母细胞瘤(ganglioneuroblastoma,GNB)同属外周性神经母细胞性肿瘤,起源于构成交感神经系统的不同成熟程度的神经嵴细胞,由于分化程度不同,生物学表现存在差异。GN由完全成熟的节细胞及其他成熟组织构成,为良性肿瘤;GNB由成熟节细胞神经瘤与恶性神经母细胞瘤混合构成,为恶性肿瘤,GN与GNB之间可以互相转变[1]。病理上,神经母细胞及不成熟组织的出现提示病灶为恶性可能。本文回顾性分析28例GN及2例GNB的CT表现,旨在提高对两者的认识。
材料与方法
1.一般资料
搜集本院2010年至今经手术病理证实的28例GN患者和2例GNB患者的病例资料。28例GN中男15例,女13例,年龄6~66岁,平均29.9岁。2例GNB分别为12岁男性和6岁女性。30例患者均行CT平扫及增强检查。28例GN患者中,表现为腹痛、胸闷及内分泌功能异常者5例,余均无明显异常,于体检或其他检查中偶然发现。2例节细胞神经母细胞瘤患者,分别因腹部包块、发热就诊。
2.检查方法
采用GE Lightspeed VCT和GE能谱CT,管电压120 kV,管电流450 mA,层厚、层间距均为5 mm,螺距1.375:1。增强扫描采取肘前静脉注射对比剂碘海醇(300 mg I/mL)80~100 mL,注射流率3 mL/s。腹部扫描分别于注药后30 s、60 s、120 s行动脉期、门脉期及平衡期扫描;颈部扫描于注药后25 s开始扫描;胸部扫描于注药后45 s开始扫描。
结 果
28例节细胞神经瘤位于肾上腺区15例、胸段脊柱旁6例、腰段脊柱旁2例、颈鞘区4例、骶前区1例;2例节细胞神经母细胞瘤均位于肾上腺区。28例节细胞神经瘤影像学特征统计见表1。
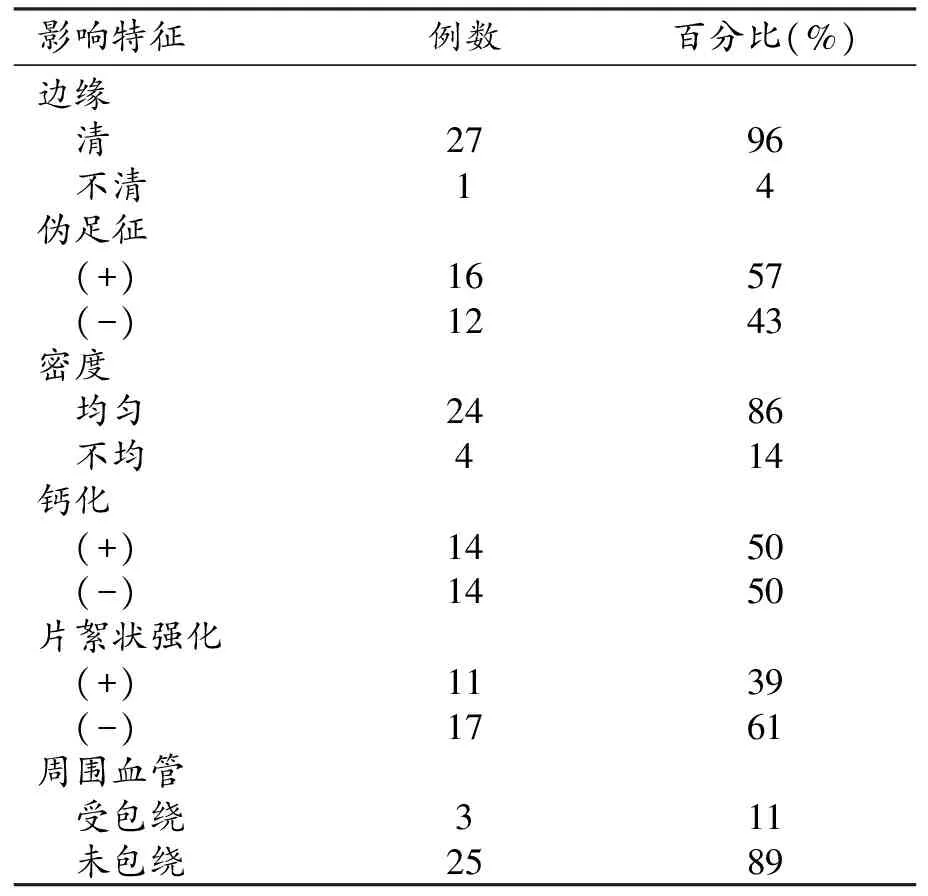
表1 节细胞神经瘤影像学表现一览表
15例肾上腺GN中,左侧7例,右侧8例,最大径3.4~13.0 cm,平均6.9 cm,形态呈类圆形、椭圆形、水滴状及不规则形。其中10例可见伪足征,伸向下腔静脉后方及肾周间隙;3例密度不均匀,其中1例可见坏死囊变,余12例密度较均匀;7例见针尖状、斑点状钙化,1例见斑片状钙化。肿瘤实质平扫CT值27~39 HU,增强扫描动脉期轻度强化,CT值33~49 HU;6例肿瘤实质内见片絮状延迟强化,1例包膜似有强化。1例包绕肾动静脉,管腔未见明显狭窄,病理提示肾动脉血栓形成(图1~2)。
胸段脊柱旁GN共6例,左侧4例,右侧2例,最大径2.7~14 cm,平均6.6 cm,1例呈哑铃状生长,椎间孔扩大,肋骨变形移位,余5例呈圆形、水滴状、椭圆形;1例见针尖状钙化,1例见斑片状及线样钙化。平扫CT值27~50 HU,1例内可见脂肪密度;增强扫描轻度强化,CT值33~51 HU,2例见片絮状延迟强化,1例肿瘤实质内可见血管影;3例见伪足征,分别伸向锁骨下动脉、气管及胸主动脉后方;1例包绕胸主动脉,但未见明显侵犯。6例中1例影像表现较为特殊,平扫部分区域密度较高,约50 HU,增强扫描未见明显强化,病理提示GN伴出血囊性变(图3)。
腰段脊柱旁GN共2例,左、右各1例,最大径分别为6.2 cm和6.3 cm,呈类圆形,其内均可见斑点状、针尖状钙化,平扫CT值分别为27 HU及30 HU,增强CT值为41 HU及31 HU,1例见片絮样延迟强化。2例均有伪足征,分别伸向肠系膜动脉及腹主动脉后。
骶前GN共1例,大小约7.2 cm×9.4 cm,密度均匀,无钙化,后缘边界欠规则,右侧骶孔扩大。平扫CT值为32 HU,增强扫描为43 HU,其内见片絮状延迟强化;周围组织呈受压改变,未见明显伪足征(图4)。
颈鞘区GN共4例,左侧3例,右侧1例,最大径3.2~10 cm,平均6.0 cm,呈类圆形及椭圆形,边界清晰,密度均匀,2例见斑点状、针尖状钙化,平扫CT值为28~35 HU,增强CT值为33~45 HU,1例可见片絮样强化,1例见伪足征,1例包绕周围血管,管腔未见明显变窄,3例颈内动静脉及咽部受压移位(图5)。
2例GNB均位于肾上腺区,左、右各1例。左侧1例大小为7.7 cm×6.7 cm,形态不规则,其内见点状及片状钙化。平扫CT值为35 HU,增强扫描呈延迟强化,动脉期及延迟期CT值分别为35 HU及92 HU,肿瘤实质内见多发片状明显强化区,腹膜后2枚明显强化结节,病理证实为转移淋巴结,肿瘤见明显伪足征,伸入腹主动脉与肠系膜上动脉间,肾动、静脉受包绕,管腔未见明显变窄。右侧1例位于右侧肾上腺外支,大小约4.7 cm×3.4 cm,椭圆形,边界较清,未见明显伪足征,其内见坏死囊变及多发环形、结节状钙化,平扫CT值33 HU,增强动脉期49 HU,延迟期87 HU,呈明显延迟性不均匀强化(图6)。
讨 论
GN为一种罕见的肿瘤,由神经节细胞及Schwannian间质构成,不含神经母细胞、中间细胞及有丝分裂像,一般认为是良性肿瘤[2]。有极少数GN伴转移的文献报道,但转移灶可随后发育成熟变为GN,预后良好[3]。GN同GNB好发部位相似,最常见部位为腹膜后区(约占52%),其次按发生率依次为后纵隔、颈部及盆腔,亦有GN发生于精索、心脏、骨骼肌、肠管等罕见部位的报道[4],本组病灶发生于腹膜后区占60.7%,后纵隔占21.4%,颈部占14.2%,盆腔占3.5%,与文献报道相一致。此外,部分文献认为右侧肾上腺GN的发生概率高于左侧,本组病灶中,发生于右侧肾上腺的为8例,左侧肾上腺7例,与范谋海等[5,13]报道相符。GN常表现为无症状的肿块,多为影像学检查偶然发现,当肿块增大可引起占位效应。另外,由于GN的内分泌功能,少部分患者可出现香草基扁桃酸(VMA)和高香草酸(HVA)的升高,部分患者可出现儿茶酚胺过量的表现[6]。GN好发于儿童及青年,文献报到以35岁以下多见,本组患者平均年龄29.9岁。GNB多发于儿童,恶性度介于神经母细胞瘤(neuroblastoma,NB)及GN之间,一般临床症状不明显,当发生压迫和转移时可出现相应的症状,好发部位同GN相似,以腹膜后多见,部分可由节细胞神经瘤转化而来[1]。

图1 右侧肾上腺GN。a) 平扫示右侧肾上腺区占位(箭),肿块内针尖状钙化,可见伪足征,伸向下腔静脉后方,周围组织呈受压改变; b) 增强扫描病灶强化不明显(箭)。 图2 右侧肾上腺GN。a) 平扫示右侧肾上腺区占位(箭),边界清晰,密度均匀; b) 增强动脉期见片絮状强化(箭); c) 延迟期见片絮状延迟强化(箭)。 图3 左侧胸椎旁GN。a) 平扫示左侧胸椎旁占位,边界清晰,其内见脂肪密度(箭),临近椎间孔扩大,可见伪足征,伸向气管及食管后方; b) 增强扫描示病灶轻度强化(箭)。图4 骶前GN。a) 平扫示骶前占位性病灶,CT值为32HU,边界较清,形态不规则,右侧骶孔扩大(箭); b) 增强扫描示病灶轻度强化(箭)。
GN的CT表现:①形态及体积。GN一般发现时体积已经较大,CT表现为圆形、类圆形或不规则形肿块影,边界一般较光滑,可沿周围组织间隙延伸,形成“伪足征”[7],发生于脊椎两旁的肿块可沿椎间孔生长,即“钻孔征”,肿块呈哑铃状,可见椎间孔扩大[8-9]。本组28例患者中16例可见伪足征,占57%,位于左侧胸段脊柱旁及骶前2例可见椎间孔扩大,肿块呈哑铃状生长。本组患者中仅骶前1例肿块后缘欠清晰,余肿块边缘均清晰锐利。②密度及强化。肿块密度一般较均匀,CT值比水稍高,易误诊为囊性病变;42%~60%的患者可见钙化,呈斑点状、针尖状,粗大钙化一般提示恶性可能[10]。本组病灶平扫CT值多为20~40 HU,14例有钙化,占总数的50%,仅2例为粗大钙化。有文献报道节细胞神经瘤内偶尔可出现脂肪密度,且多位于后纵膈,本组1例含脂肪的GN也发生于后纵膈,肿块内含脂肪或许是GN的一个相对特殊的表现[11-12]。增强扫描呈轻度强化或不明显强化,部分病灶可见片絮状延迟强化。本组11例可见片絮状延迟强化,占39%,该征象对GN的诊断有重要意义,可能与肿瘤内粘液样基质影响对比剂弥散有关[13]。28例中,1例病理提示伴出血囊变,平扫密度为51 HU,增强无明显强化。③与周围组织及血管的关系。GN易沿血管周围间隙嵌入式生长,部分包绕周围血管但不侵犯血管,管腔一般无狭窄或受压轻度变窄。病灶与周围软组织分界清晰,周围组织呈受压改变[14]。本组病灶均无周围组织的浸润及转移,3例包绕血管,术中及病理均证实无血管侵犯,其中1例包绕肾动静脉,肾动脉内血栓形成,考虑与其肾脏病变有关。
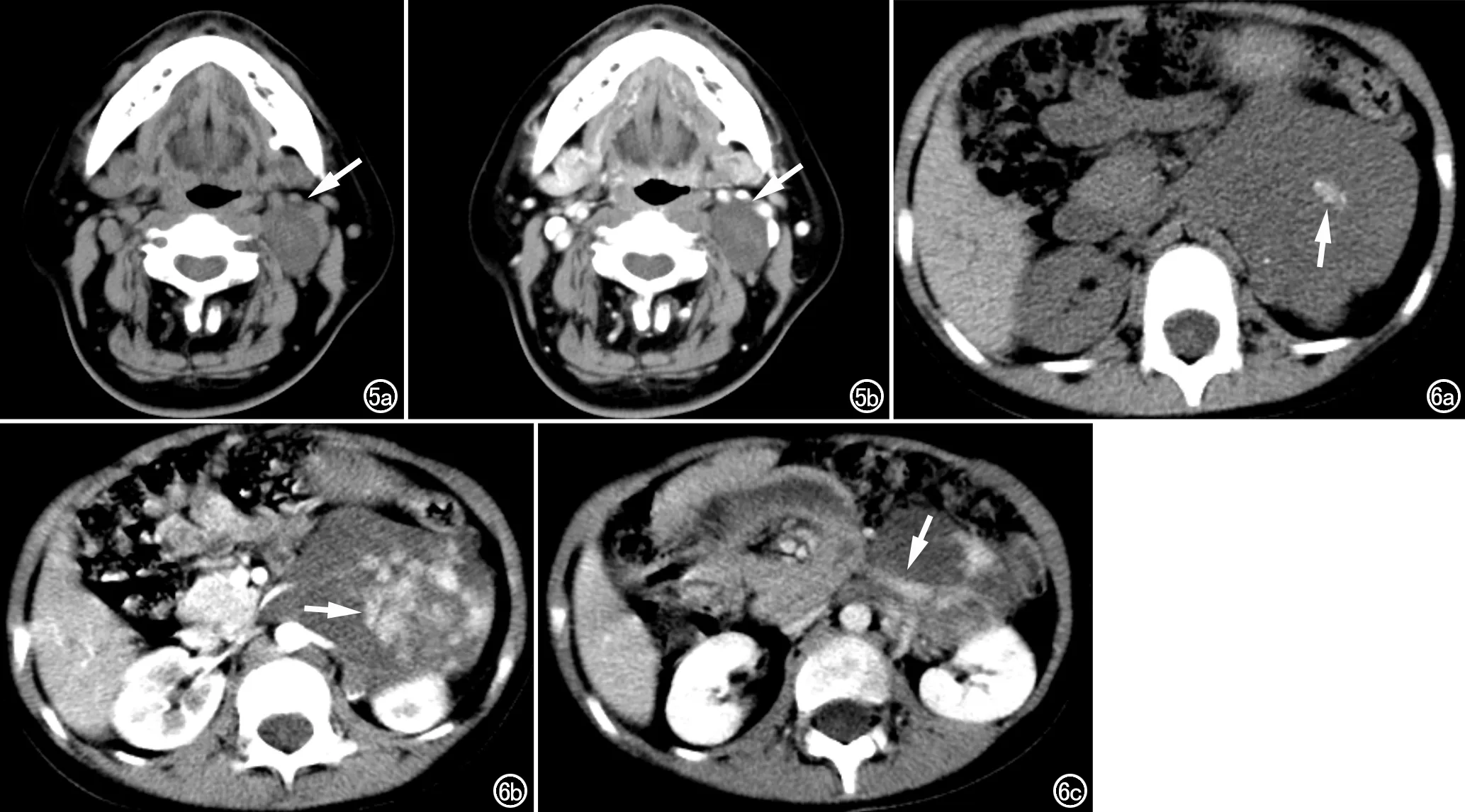
(箭),可见伪足征; b) 动脉期可见肿块内明显不均匀强化(箭); c) 肾动静脉被包绕(箭),管腔未见明显变窄。
图5 左侧颈鞘区GN。a) 平扫示左侧颈鞘区占位(箭),与周围组织分界清晰,周围组织呈受压改变; b) 增强扫描其内见片絮状强化,周围血管受压移位但未见受累(箭)。 图6 左侧肾上腺区GNB。a) 平扫示左侧肾上腺区占位,形态不规则,部分边界欠清,其内见结节状粗大钙化
GNB的CT表现:①形态与体积。GNB一般发现时体积较大且多已发生转移,CT常表现为不规则肿块,边缘不清,肿块可沿着周围脏器嵌入式生长,可见“伪足征”,发生于脊椎两旁的肿块可沿椎间孔生长,肿块呈哑铃状,椎间孔扩大,本组1例可见伪足征。②密度及强化。GNB一般密度不均匀,CT值低于肌肉组织,可出现出血、坏死及钙化,钙化多为粗大的颗粒状、斑片状[15]。增强扫描肿块呈明显不均匀强化,强化呈渐进性。本组2例GNB均可见粗大钙化及明显延迟强化,1例伴明显坏死囊变,与文献报道相符。③与周围组织、血管的关系及转移特点。GNB为潜在恶性肿瘤,可侵犯周围组织,伴淋巴结转移,周围血管可被包绕但不受累及[1]。本组1例累及肾上腺内支,1例伴腹膜后淋巴结转移,均提示肿块为恶性。
GN与GNB的鉴别: GNB较GN的发病年龄小,边界可不清晰,其内可见囊变、出血、坏死及粗大钙化,易累及周围组织,可伴淋巴结转移,增强扫描肿块呈明显不均匀性延迟强化;GN一般密度更均匀,边界清晰,其内可见钙化,但多为细小的点状钙化,不侵犯周围组织,增强扫描呈轻度强化。
GN和GNB与其他疾病的鉴别诊断:①NB,其也是外周性神经母细胞性肿瘤的一种,是儿童最常见的颅外实性肿瘤,发病年龄较GNB更小,恶性度较GNB高。CT平扫肿瘤实性部分密度较GN和GNB高,其内可见囊变、出血、坏死及粗大钙化,增强扫描呈不均匀强化,其内可见紊乱肿瘤血管,易跨越中线侵犯对侧结构及周围血管,可伴周围组织浸润、腹膜后淋巴结肿大和全身多处转移。NB与GNB鉴别有困难,最终需要病理确诊。②神经鞘瘤,应与GNB相鉴别,神经鞘瘤多发于成年人,极易坏死囊变,增强扫描呈明显不均匀强化。③肾上腺皮质腺瘤,表现为肾上腺区边界清楚的肿块,密度通常高于GN,体积较大时肿块内可出现囊变坏死,但较少出现钙化,增强扫描常中等程度强化;部分有功能的肾上腺皮质腺瘤可出现相应的临床及实验室症状。④横纹肌肉瘤,GNB应同儿童好发的横纹肌肉瘤相鉴别。横纹肌肉瘤一般好发于颈部,呈等或稍低密度,可伴囊变及周围软组织、骨质的侵犯,一般无明显钙化,部分患者伴淋巴结及远处转移[16]。
综上所述,GN与GNB在CT表现上具有一定特征,出现肿块内粗大钙化、边界模糊、周围组织侵犯及淋巴结转移时,应考虑恶性可能。
[1] Lonergan GJ,Schwab CM,Suarez ES,et al.Neuroblastoma,ganglioneuroblastoma,and ganglioneuroma:radiologic-patholgicorelation[J].Radiographics,2002,22(4):911-934.
[2] Alimoglu O,Caliskan M,Acar A,et al.Laparoscopic excision of a retroperitoneal ganglioneuroma[J].JSLS,2012,16(4):668-670.
[3] Geoerger B,Hero B,Harms D,et al.Metabolic activity and clinical features of primary ganglioneuromas[J].Cancer,2001,91(10):1905-1913.
[4] Jain M,Shubha BS,Sethi S,et al.Retroperitoneal ganglioneuroma:report of a case diagnosed by fine-needle aspiration cytology,with review of the literature[J].Diagn Cytopathol,1999,21(3):194-196.
[5] 范谋海,王永军,熊艾平,等.肾上腺节细胞神经瘤的CT、MRI表现及病理对照[J].放射学实践,2014,29(1):85-87.
[6] 董杰昌,肖云翔,蒋宁,等.肾上腺节细胞神经瘤的临床病理学分析[J].中华泌尿外科杂志,2006,27(8):520-522.
[7] 田霞辉,梁文,全显跃,等.节细胞神经瘤的CT及MRI表现[J].实用放射学杂志,2014,30(3):463-466.
[8] 古杰洪,杨蕊梦,丁汉军,等.后纵膈节细胞神经瘤的临床表现[J].放射学实践,2011,26(11):1170-1172.
[9] 靳刚,高飞,张劲松,等.腹膜后节细胞神经瘤的影像学诊断[J].实用放射学杂志,2015,31(7):1219-1221.
[10] 吴建满,余庆华,马明平.节细胞神经母细胞瘤的影像学表现(附6例报告并文献复习)[J].临床放射学杂志,2015,34(8):1288-1292.
[11] Duffy S,Jhaveri M,Scudierre J,et al.MR imagine of a posterior mediastinal ganglioneuroma:fat as a useful diagnostic sign[J].AJNR,2005,26(10):2658-2662.
[12] Ko SM,Kwum DY.Posterior mediastinal dumbbell ganglioneuroma with fatty replacement[J].Br J Radiol,2007,80(958):e238-e240.
[13] 周建军,曾维新,周康荣,等.肾上腺节细胞神经瘤的CT诊断价值[J].中华放射学杂志,2006,40(10):1021-1023.
[14] 张永华,巴照贵,赵绍宏,等.节细胞神经瘤的MSCT表现[J].中国医学影像学杂志,2010,18(3):248-251.
[15] 孙雪峰,袁新宇,杨梅,等.儿童腹膜后节细胞神经母细胞瘤与神经母细胞瘤的CT影像鉴别诊断[J].中华放射学杂志,2012,46(10):907-911.
[16] 诸静其,汤光宇,周国兴,等.横纹肌肉瘤的影像学诊断[J].临床放射学杂志,2014,33(8):1237-1242.
CT diagnosis of ganglioneuroma and ganglioneuroblastoma
LIU Wen-hui,LI Hong-wen,QIAN Yin-feng,et al.
Department of Radiology,the First Hospital,Anhui Medical University,Hefei 230022,China
Objective:To study the CT manifestations and the value of differential diagnosis in ganglioneuroma and ganlioneuroblastoma.Methods:The clinical materials of twenty-eight cases with ganglioneuroma and two cases with ganglioneuroblastoma confirmed by pathology were enrolled.All had plain and enhanced CT scanning.The clinical and imaging materials were analyzed retrospectively.Results:Of the 28 patients with ganglioneuroma,the location included adrenal gland (15 patients),para-thoracic spine (6 patients),para-lunbral spine (2 patients),carotid sheath (4 patients) and anterior to sacrum (1 patient).The lesions usually showed soft tissue density,round or water-drop in shape,well-defined,with punctate calcification (14 cases).Pseudopodia sign could be assessed in 16 patients.The density of 24 cases were homogeneous and the other 4 cases were uneven,intra-tumoral fat tissue could be seen in one lesion.All lesions showed slight enhancement after contrast administration,11 cases showed progressive and patchy enhancement in venous phase.All of the 2 patients with ganglioneuroblastoma were located in adrenal gland,irregular in shape,with heterogeneous density and marked intra-tumoral necrosis,cystic change and coarse calcification.Obvious heterogeneous enhancement after contrast administration could be assessed.One case had lymph node metastases.Conclusion:Certain characteristic findings could be revealed in ganglioneuroma and ganglioneuroblastoma,and CT was valuable in the diagnosis and differential diagnosis.Display of intra-tumoral coarse calcification,ill-defined boundary,invasion of adjacent tissue and lymph node metastases provides the hints of the diagnosis of ganlioneuroblastoma.
Ganglioneuroma; Ganglioneuroblastoma; Tomography,X-ray computed
230022 合肥,安徽医科大学第一附属医院放射科
刘文慧(1990-),女,安徽合肥人,硕士研究生,主要从事MRI新技术应用研究。
钱银锋,E-mail:894206876@qq.com
R814.42; R739.4
A
1000-0313(2017)03-0262-05
10.13609/j.cnki.1000-0313.2017.03.012
2016-06-13)
