不同麻醉方式对老年胃癌患者术后褪黑素浓度的影响及其与苏醒期谵妄的关系研究
2017-03-27郑军,韩文
郑 军,韩 文
(1.延安大学附属医院麻醉科,陕西 延安 716000;2.延安大学附属医院消化科,陕西 延安716000)
·论 著·
不同麻醉方式对老年胃癌患者术后褪黑素浓度的影响及其与苏醒期谵妄的关系研究
郑 军1,韩 文2*
(1.延安大学附属医院麻醉科,陕西 延安 716000;2.延安大学附属医院消化科,陕西 延安716000)
目的探讨硬膜外复合全身麻醉和单纯全身麻醉对胃癌患者术后褪黑素浓度的影响及其与苏醒期谵妄的关系。方法选取择期行胃癌手术的老年患者60例,按照随机数字表法分为硬膜外复合全身麻醉组(ET组)和单纯全身麻醉组(T组),每组30例。ET组硬膜外麻醉诱导结束15 min后,2组均进行气管全身麻醉诱导。比较2组褪黑素浓度、认知功能评分及术后躁动评分。结果ET组尿量、全身麻醉药物丙泊酚用量少于T组,苏醒时间、睁眼时间、自主呼吸时间、拔管时间短于T组(P<0.05),2组褪黑素浓度均呈升高趋势,且ET组升高幅度更大,组间、不同时点间、组间·不同时点间交互作用差异均有统计学意义(P<0.05)。2组简易智力状态检查量表认知功能评分均呈先降低后升高的趋势,ET组变化的幅度较小,不同时点间差异有统计学意义(P<0.05),而组间、组间·不同时点间交互作用差异无统计学意义(P>0.05)。ET组苏醒期躁动评分明显低于T组(P<0.05)。苏醒期躁动评分与术后褪黑素浓度、褪黑素变化、体质量呈负相关(P<0.05),与尿量、苏醒时间及丙泊酚用量呈正相关(P<0.05)。结论硬膜外复合全身麻醉兼具了全身麻醉和硬膜外麻醉的优点,能在术中及术后达到镇痛效果,稳定血流动力学,减少麻醉药用量,维持术后血浆中的褪黑素浓度,降低术后躁动,缩短住院时间,改善预后,值得临床推广。
胃肿瘤;麻醉,全身;褪黑素;谵妄
苏醒期谵妄(emergence delirium,ED)指麻醉恢复期或术后发生的抑郁或躁动状态。主要表现为一系列不恰当行为,如定向障碍、躁动及兴奋等精神障碍症状,具体表现为胡言乱语、呻吟或呼喊、翻身乱动、妄想思维、肢体乱动等。其发生可能与手术部位、麻醉方法、围术期用药、吸入麻醉药、静脉期全身麻醉药及患者状态等有关[1]。研究表明,发生ED概率较高的为老年群体,如若ED的发病频率较高,则可能发生严重的并发症——术后认知功能障碍(postoperative cognitive dysfunction, POCD)[2]。严重的认知功能障碍有语言丧失、人格改变、老年痴呆等,可导致患者失去生活、自理能力,其发病机制可能与褪黑素异常分泌相关[3]。褪黑素是一种内源性吲哚胺类激素,可由体内松果体合成及分泌。主要为调节体内免疫、睡眠觉醒周期、氧化应激、体温、昼夜节律等功能。目前研究表明其在镇静、镇痛、催眠、抗焦虑、麻醉上具有一定作用[4]。患者术后躁动发生率较高,可能与体内褪黑素异常相关,关于褪黑素的分泌是否会受围麻醉期运用静脉全身麻醉药物及不同麻醉方法影响没有直接证据[5]。本研究旨在讨论2种不同的麻醉方式,即硬膜外复合全身麻醉与全身麻醉对胃癌患者围术期褪黑素的影响以及患者ED与其之间的关系。
1 资料与方法
1.1 一般资料 选取2015年7月—2016年1月于我院择期进行胃癌手术的老年患者60例,ASA分级标准为Ⅱ级和Ⅲ级。按照随机数字表法,将所有患者分为硬膜外复合全身麻醉组(ET组)和单纯全身麻醉组(T组),每组30例。其中T组男性23例,女性7例,年龄65~82岁,平均(72.6±3.4)岁,体质量53~68 kg,平均(59.5±1.8) kg;ET组男性22例,女性8例,年龄63~85岁,平均(71.9±3.1)岁,体质量54~66 kg,平均(60.7±1.3) kg。2组性别、年龄、体质量差异均无统计学意义(P>0.05),有可比性。
本研究经医院伦理委员会批准。
1.2 排除标准 ①严重精神、中枢神经疾病患者;②严重心脏病、高血压等心脑血管疾病患者;③有镇静催眠药或其他药物滥用史者;④严重听觉、视觉、运动功能障碍者;⑤简易智力状态检查量表(mini-mental state examinatlon,MMSE)认知功能评分[6]低于24分者。
1.3 麻醉方法 入手术室后,为患者建立2条静脉通路(外周和中心),行常规指标监测,如心电图、血压、血氧饱和度和脑电双颊指数(bispectral index,BIS)。麻醉前,2组均进行乳酸钠林格液10~15 mL/kg输注。
ET组于T8~T9间隙行硬膜外穿刺,并置管3 cm,患者平卧3 min后给予3 mL 0.25%罗哌卡因和1%利多卡因的混合液,3 min后追加8~10 mL。硬膜外麻醉诱导结束15 min后再继续全身麻醉诱导。2组均给予0.04 mg /kg咪达唑仑、0.2~0.3 mg /kg依托咪酯、3~4 μg/kg芬太尼及0.6~0.8 mg /kg罗库溴铵。BIS值至40后再行气管插管,并机械通气。术中静脉输注2~6 mg·kg-1·h-1丙泊酚和6~10 μg·kg-1·h-1瑞芬太尼。并且每小时硬膜外注射4~5 mL罗哌卡因和利多卡因混合液,按需静脉注射0.05~0.10 mg/kg顺式阿曲库铵以维持麻醉,术中患者BIS值维持在40~50,血压维持在正常血压的±20%左右,如超出,给予活化血管药物麻黄素或尼卡地平。如患者心率持续1 min以上未达到50次/min,则注射0.5 mg阿托品。记录术中输液量及用药量。手术完成后,待患者恢复自主呼吸,维持95% 以上的血氧饱和度,恢复肌张力,意识清醒后,拔除气管导管,ET 组同时拔除硬膜外导管。术毕清醒后,2组仍需连接电子镇痛泵2 h。手术中为排除光线对褪黑素浓度的影响,于麻醉诱导后,包裹患者头部;为减轻导尿管引起的躁动,术前利用利多卡因乳膏对导尿管进行润滑。
1.4 评价指标
1.4.1 褪黑素浓度 所有患者分别于手术前和术后6 h、1 d、3 d 4个时间点记录褪黑素浓度,抽取3 mL静脉血,常温下3 600 r/min,离心10 min分离血浆,冷冻保存于-20 ℃冰箱内,酶联免疫吸附测定(enzyme linked immunosorbent assay,ELISA)法检测褪黑素浓度。
1.4.2 认知功能评分 分别于术前和术后6 h、1 d、3 d 4个时间点安排定点常规访视,采用MMSE[6]进行评价,对比术前MMSE评分结果,若评分结果减少大于2分,认为该患者认知功能存在下降趋势。
1.4.3 术后躁动评分 0分:无躁动,安静合作;1分:轻度烦躁,有坐起意向,但可听从命令后安静躺下;2分:不安静,不听从命令,咬牙垫及气管导管,需制动限制;3分:在床上翻滚、翻身,试图下床,欲拔出引流管或器官导管,抵抗医护人员。2分及以上即可认定为苏醒期躁动。
1.5 统计学方法 应用SPSS 19.0进行统计学分析。计量资料比较分别采用t检验和重复测量的方差分析;相关性采用Spearman秩相关分析。P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料对比 ET组尿量、全身麻醉药物丙泊酚用量少于T组,苏醒时间、睁眼时间、自主呼吸时间、拔管时间短于T组,差异有统计学意义(P<0.05);2组出血量、手术时间及术中补液量差异均无统计学意义(P>0.05)。见表1。
表1 2组一般资料比较
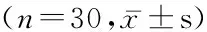
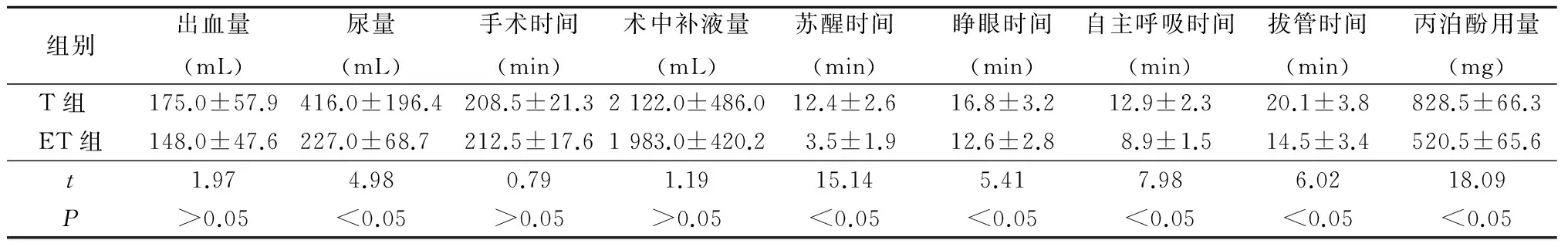
组别出血量(mL)尿量(mL)手术时间(min)术中补液量(mL)苏醒时间(min)睁眼时间(min)自主呼吸时间(min)拔管时间(min)丙泊酚用量(mg)T组 175.0±57.9416.0±196.4208.5±21.32122.0±486.012.4±2.616.8±3.212.9±2.320.1±3.8828.5±66.3ET组148.0±47.6227.0±68.7212.5±17.61983.0±420.23.5±1.912.6±2.88.9±1.514.5±3.4520.5±65.6t1.974.980.791.1915.145.417.986.0218.09P>0.05<0.05>0.05>0.05<0.05<0.05<0.05<0.05<0.05
2.2 褪黑素浓度对比 2组褪黑素浓度均呈升高趋势,且ET组升高幅度更大,组间、不同时点间、组间·不同时点间交互作用差异均有统计学意义(P<0.05),见表2。
表2 2组不同时点褪黑素浓度比较


组别 术前术后6h术后1d术后3dT组6.1±0.36.2±0.26.3±0.46.4±0.5ET组6.0±0.56.3±0.46.7±0.37.3±0.6组间F=7.42 P<0.05不同时点间F=5.31 P<0.05组间·不同时点间F=6.87 P<0.05
2.3 MMSE评分比较 2组MMSE评分均呈先降低后升高的趋势,ET组变化的幅度较小,不同时点间差异有统计学意义(P<0.05),而组间、组间·不同时点间交互作用差异均无统计学意义(P>0.05),见表3。
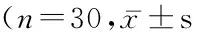
表3 2组MMSE评分对比
2.4 苏醒期躁动评分 ET组苏醒期躁动评分为(0.3±0.3)分,T组苏醒期躁动评分为(1.9±0.6)分,ET组苏醒期躁动评分明显低于T组,差异有统计学意义(P<0.05)。
2.5 相关性分析 苏醒期躁动评分与术后褪黑素浓度、褪黑素变化、体质量呈负相关(P<0.05);与尿量、苏醒时间及丙泊酚用量呈正相关(P<0.05);与术前褪黑素、年龄、出血量、术中补液量、手术时间无相关性(P>0.05)。见表4。

表4 苏醒期躁动评分相关性分析
3 讨 论
ED可导致患者暂时产生机能障碍,常见于围手术期,临床主要表现为患者康复时间及住院时间延长、并发症增多、医疗费用增加、非必需临床医疗资源浪费等。多数患者表示该疾病症状较轻,多出现于术后几天至几周,无需治疗也可自动痊愈,所以常被医务人员忽略[7]。POCD可由严重的ED所致,并引起社交能力减退、定向思维能力变弱、记忆力衰退等,严重者可致老年性痴呆[8]。关于患者ED机制仍未明确,麻醉方式、全身麻醉药物种类等都可能对其造成影响,目前该方面研究已取得一定成果[9]。
研究表明,褪黑素具有多种生理活性作用,如抗炎、抗衰老、抗氧化应激、调节昼夜节律等[10]。另有研究指出褪黑素的分泌受麻醉影响,麻醉方式、麻醉物种类均可影响其分泌[11]。近年来研究证明,褪黑素异常分泌与老年患者术后躁动相关,多数患者术后发生睡眠障碍,术后恢复受到影响,而褪黑素在调节患者睡眠和觉醒周期过程中扮演重要角色,褪黑素分泌受年龄、麻醉因素及手术影响而减少后,导致术后躁动以及POCD等症状[3]。然而仍未有直接证据显示术后躁动与褪黑素分泌相关,但是术前通过褪黑素治疗能够明显减少术后躁动发生[12]。
术后早期,局部麻醉患者术后躁动发生率比全身麻醉患者低。相比较单纯全身麻醉,硬膜外复合全身麻醉更能抑制因围术期刺激而导致的应激反应,达到抑制炎症因子分泌效果[13]。肝、肾血流及血液动力学变化也受麻醉方式影响,主要是体内褪黑素清除受到了影响[14]。本研究结果显示,与T组相比,ET组尿量减少(P<0.05),并且患者尿量与苏醒期躁动评分呈正相关,因此ET组经尿液排出的褪黑素较少,血浆褪黑素浓度高于T组,ET组苏醒期躁动评分较低,躁动发生率低,研究结果与临床表现相一致。血浆褪黑素浓度可受患者交感神经兴奋影响,而麻醉方式及麻醉药物种类可以调节交感神经兴奋,应激反应强可使褪黑素合成与分泌受到抑制,通过静脉全身麻醉消除不了刺激造成的应激反应,然而硬膜外复合全身麻醉能够完全阻断外周伤害性刺激传入,使下丘脑-垂体-肾上腺系统受到抑制,减少皮质醇激素的分泌,与之相对,患者血浆中含有较高浓度的褪黑素,术后躁动发生率小[15]。另外,硬膜外复合全身麻醉一大优点即可使全身麻醉药物用量减少,术后患者机体恢复快,与单纯全身麻醉相比,其可维持稳定的血流动力学,降低术后躁动概率[16]。本研究结果表明T组术后褪黑素浓度降低。另外,近来有研究表明,患者术前注射褪黑素后,能够明显降低术后躁动发生率[17]。表明褪黑素存在镇静及催眠功能。
综上所述,硬膜外复合全身麻醉兼具了全身麻醉和硬膜外麻醉的优点,不仅能达到术中要求的镇痛效果,稳定血流动力学,减少麻醉药用量,也能对术后镇痛有良好的效果,维持术后血浆中的褪黑素浓度,降低术后躁动,缩短住院时间,改善预后,值得临床推广。
[1] Munk L,Andersen LP,Gögenur I. Emergence delirium[J]. J Perioper Pract,2013,23(11):251-254.
[2] 王多友.术后谵妄与认知功能障碍[J].大连医科大学学报,2013,35(5):409-415.
[3] Wu Y,Wang J,Wu A,et al. Do fluctuations in endogenous melatonin levels predict the occurrence of postoperative cognitive dysfunction(POCD)?[J]. Int J Neurosci,2014,124(11):787-791.
[4] Zhang HM,Zhang Y. Melatonin:a well-documented antioxidant with conditional pro-oxidant actions[J]. J Pineal Res,2014,57(2):131-146.
[5] 周汾,李肇端,余剑波.褪黑素在围手术期的应用[J].临床麻醉学杂志,2015,31(3):302-304.
[6] Galea M,Woodward M. Mini-Mental State Examination (MMSE)[J]. Aust J Physiother,2005,51(3):198.
[7] 孙国明,武倩,刘莉,等.地佐辛预防静脉全麻下脊柱手术患者苏醒期躁动的临床观察[J].河北医科大学学报,2014,35(2):216-218.
[8] Kasper S,Anghelescu I,Dienel A. Efficacy of orally administered Silexan in patients with anxiety-related restlessness and disturbed sleep--a randomized,placebo-controlled trial[J].Eur Neuropsychopharmacol,2015,25(11):1960-1967.
[9] Locatelli BG,Ingelmo PM,Emre S,et al. Emergence delirium in children:a comparison of sevoflurane and desflurane anesthesia using the Paediatric Anesthesia Emergence Delirium scale[J]. Paediatr Anaesth,2013,23(4):301-308.
[10] 张天宝,侯鹏高.褪黑素生理活性及其作用机制的研究进展[J].齐齐哈尔医学院学报,2015,36(11):1671-1673.
[11] 熊照东,潘学文.褪黑素与麻醉的相关研究新进展[J].海峡药学,2012,24(8):1-3.
[12] 吴振,陈家骅,王义桥,等.经皮穴位电刺激对小儿扁桃体切除术后躁动的影响[J].临床麻醉学杂志,2012,28(1):28-30.
[13] 黄永刚.硬膜外复合全麻与全静脉麻醉对上腹部手术后炎症反应及肠道细菌移位的比较[J].河北医科大学学报,2012,33(1):42-44.
[14] Hirsch J. Hemodynamic Control and Delirium[J]. Current Anesthesiology Reports,2015,5(1):1-7.
[15] 吕桂军,杨小峰,吕慧.全身麻醉联合与不联合硬膜外麻醉对腹腔镜胆囊切除患者血浆内皮素、血栓素及免疫功能影响比较[J].河北医科大学学报,2014,35(3):345-347.
[16] 赵利波,赵秋华.硬膜外阻滞复合全身麻醉对丙泊酚及芬太尼用量的影响[J].中国医药导报,2014,11(24):92-94.
[17] Haghjooy Javanmard S,Ziaei A,Ziaei S,et al. The effect of preoperative melatonin on nuclear erythroid 2-related factor 2 activation in patients undergoing coronary artery bypass grafting surgery[J]. Oxid Med Cell Longev,2013,2013:676829.
(本文编辑:赵丽洁)
Effects of different anesthesia methods on the concentration of melatonin in elderly patients with gastric cancer and its correlation with emergence delirium
ZHENG Jun1, HAN Wen2*
(1.DepartmentofAnesthesia,AffiliatedHospitalofYan′anUniversity,Yan′an716000,China; 2.DepartmentofDigestiveDiseases,AffiliatedHospitalofYan′anUniversity,Yan′an716000,China)
Objective To investigate the influence of combined epidural and general anesthesia in elderly patients to concentrations of melatonin and its correlation with emergence delirium. Methods Sixty elderly patients undergoing gastric cancer surgery were divided into epidural anesthesia compound general anesthesia(ET) group and general anesthesia(T) group, 30 patients each. The ET group was given epidural anesthesia, 15 min later, both groups were treated with general anesthesia. Melatonin concentration, cognitive function score and postoperative restlessness score were compared between the two groups. Results The urine volume, general anesthetic propofol dosage of ET group were less than T group, as well as recovery time, waking time, breathing time, extubation time of ET group were less than T group(P<0.05). The melatonin concentration increased between two groups, and the ET group increased more. And among groups, different time pionts and at different time points between groups, the difference was statistically significant(P<0.05). The mini-mental state examinatlon score of the two groups showed a trend of decreasing first and then increasing, the change of ET group was smaller, and the difference between the two groups was statistically significant(P<0.05). The agitation score of recovery period in ET group was significantly lower than that in T group(P<0.05). There was a negative correlation between the agitation score of recovery period and the concentration of melatonin, melatonin changes and body weight(P<0.05), and was positively correlated with the amount of urine, the time of recovery and the amount of propofol(P<0.05). Conclusion Epidural anesthesia combines the advantages of general anesthesia and epidural anesthesia, had analgesia both in intraoperative and postoperative, can stable hemodynamics, reduce the amount of anesthetic, maintain postoperative plasma fade melanin concentration, reduce postoperative restlessness, shorten hospital stay and improve prognosis. It is worthy of clinical promotion.
stomach neoplasms; anesthesia, general; melatonin; delirium
2016-05-12;
2016-08-31
郑军(1981-),男,陕西延安人,延安大学附属医院医学硕士研究生,从事临床麻醉学研究。
R735.2
A
1007-3205(2017)03-0321-05
10.3969/j.issn.1007-3205.2017.03.018
*通讯作者
