多模式镇痛方法在围手术期应用于人工膝关节置换术的效果观察
2017-03-16张晓慧孙效虎左友玲徐士奇孙淑华
张晓慧,袁 景,孙效虎,左友玲,陈 萍,徐士奇,孙淑华,解 燕
(庆阳市人民医院,甘肃 庆阳 745000)
多模式镇痛方法在围手术期应用于人工膝关节置换术的效果观察
张晓慧,袁 景,孙效虎,左友玲,陈 萍,徐士奇,孙淑华,解 燕
(庆阳市人民医院,甘肃 庆阳 745000)
目的 观察多模式镇痛方法应用于人工膝关节置换术的效果,以期制订更完善的护理措施。方法 将2012年1月至2016年1月我科收治的84例行人工膝关节置换术的患者随机分为观察组(采用多模式镇痛方法)和对照组(采用硬膜外自控镇痛),对两组术后静息及活动时的疼痛评分、关节活动度、康复锻炼方案完成情况及康复效果满意度进行比较分析。结果 两组患者术后各时间点静息及术后24小时、48小时、72小时活动时VAS评分比较,差异有统计学意义(P<0.05),且观察组低于对照组。术后两组膝关节主动活动度、被动活动度都有所改善(P<0.05),但观察组明显优于对照组(P<0.05)。观察组康复方案完成情况优于对照组(P<0.05),且观察组对康复效果的评价高于对照组(P<0.05)。结论 对行人工膝关节置换术的患者在围手术期采用多模式镇痛方法,能有效完成康复方案,保证膝关节功能的恢复,获得理想的手术效果。
围手术期;多模式镇痛方法;人工膝关节置换术
人工膝关节置换术(TKA)用于治疗终末期膝关节疾病,其目的在于治疗患病关节造成的疼痛、矫正膝关节畸形、改善患膝关节功能状态,从而系统提高患者的生活质量。TKA术后早期、系统、有效的康复锻炼是重建膝关节活动度、有效减少并发症、保证手术效果的重要环节[1]。康复锻炼最重要的特点是患者必须积极参加,其训练效果与患者的主观努力紧密相关。由于TKA术中创伤较大,术后会带来较严重的疼痛,因此很多患者会因术后疼痛而拒绝康复锻炼。如果不能有效控制术后疼痛,就很难保证患者术后主动进行早期的康复锻炼。多模式镇痛是联合不同的镇痛药物及镇痛方式,对疼痛进行干预,使不同药物的药效产生协同作用并使每种药物使用剂量最小化,且产生最大效应,以发挥镇痛作用[2]。因此,我们比较了多模式镇痛与硬膜外自控镇痛的效果及对患者康复效果的影响,以便更好地促进TKA患者的康复,现介绍如下。
1 资料与方法
1.1 资料
选择2012年1月至2016年1月择期行单侧人工膝关节置换术的患者84例,全部为骨关节炎患者。采用随机数字表法将所有患者分为两组:观察组42例,其中男18例,女24例,年龄53~78岁,平均(64.29±11.34)岁;对照组42例,其中男21例,女21例,年龄52~75岁,平均(62.19±11.34)岁。两组患者年龄及性别构成比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 镇痛方法 两组入院后均进行健康教育及术前指导,教会患者应用量化工具评估疼痛度。指导患者学习术后康复锻炼的方法,同时对患者家属进行相应宣教,使其在患者康复锻炼和疼痛治疗时给予患者一定帮助。
(1)观察组:①患者入院后除常规进行健康宣教外,还进行疼痛治疗理念的宣教,让患者明白预防性镇痛用药量小,镇痛效果好,可起到事半功倍的效果,且24小时总用药量也比疼痛时用药剂量小[3]。向患者讲明术后的保护性镇痛可达到相对无痛的效果,使其在充分了解手术方式及术后康复锻炼方法的基础上树立术后“无痛”康复的信心。②采用多模式镇痛方法,即术前12小时口服萘丁美酮胶囊,一次1.0 g;术前1小时肌肉注射高乌甲素4 mg;术中在关节周围注射“鸡尾酒”镇痛液(包括罗哌卡因200 mg、肾上腺素5 mg、曲安奈德5 mg,加入0.9%氯化钠注射液混合至100 ml)。置入假体前,在膝关节后和内外侧副韧带起止点注入30 ml“鸡尾酒”镇痛液;假体装配后等待骨水泥凝固时,在股四头肌的髌韧带组织内注入30 ml“鸡尾酒”镇痛液,缝合伤口,留置引流管,棉垫加压包扎。术后当天至术后第五天,每天口服萘丁美酮胶囊,一次1.0 g,一日2次,第六天改为一次1.0 g,一日1次,连续服用8天,术后自控镇痛泵至药物用完,持续冰疗72小时。③光子治疗仪利用特定光波的光子激活人体自身的代谢机能,产生一系列复杂的生物效应,用于消炎、镇痛,有促进肉芽组织生长、伤口愈合的作用。术后24小时康复锻炼开始前应用光子治疗仪镇痛,每次将治疗仪对准膝关节照射1分钟,一日3次。
(2)对照组采用硬膜外自控镇痛,患者术前不应用镇痛药物,术后用自控镇痛泵,术后48小时拔除镇痛泵,拔除镇痛泵后开始口服萘丁美酮胶囊至术后第七天,一次1.0 g,每日2次,同时术后冰疗72小时。
1.2.2 康复锻炼方法 两组采取同样的康复锻炼方法:(1)手术当天不做膝关节持续被动运动,鼓励主动锻炼。麻醉清醒后即做踝泵练习,5分钟/次,4~6次/天。(2)术后第一天进行股四头肌等长收缩锻炼,大于300次/天;患肢重力练习,患者先坐于床沿,借助重力使膝关节自然下垂,再由护士辅助伸直,30分钟/次,2次/天。(3)术后第二天,患者坐于床沿,双膝关节自然下垂,健肢在下,患肢在上,以健肢带动患肢,行膝关节主动伸屈练习,30分钟/次,2次/天;卧床时加强踝泵及股四头肌等长收缩锻炼。(4)术后第三天进行直抬腿练习,仰卧位,尽可能伸直膝关节,直腿抬起至足跟距离床面15厘米,保持5秒后放下,此为一次,5次/组,2~3组/天;扶助行器在医护人员保护下短距离行走。(5)术后一周进行坐位抗重力伸膝练习,10~20次/组,2~3组/天;完全负重行走。(6)术后2~3周,继续加强抗重力伸膝锻炼;进行静蹲练习,每次2分钟,间隔5秒,5次/组,2组/天。(7)手术4周后,逐渐恢复正常工作。
1.2.3 观察指标(1)术后静息及活动时的疼痛评分。采用视觉模拟评分法(VAS)进行疼痛程度评分[4]。以0~10分计量疼痛程度,以VAS评分尺为评分工具,由患者进行评分。于术后2小时、4小时、6小时、8小时、10小时、12小时、18小时、24小时、36小时、48小时、72小时在静息状态及术后24小时、48小时、72小时在活动时,由患者对关节的疼痛程度进行VAS评分。
(2)术后关节活动度。分别于术后1天、2天、3天、7天、14天及28天对患者进行膝关节主动及被动屈伸活动度的测量。
(3)康复方案完成情况及患者满意度。术后4周对患者的康复方案完成情况进行评定,完成康复方案的95%以上为完成,75%~95%为基本完成,75%以下为未完成。术后4周由患者对自己的康复效果进行满意度评分,分为很满意、满意、一般和不满意4个级别。
1.3 统计学方法
2 结果
2.1 术后静息及活动时疼痛程度的VAS评分
两组患者术后各时间点静息时VAS评分组内比较,差异有统计学意义(P<0.05);组间比较,差异有统计学意义(P<0.05),且观察组得分低于对照组。在术后24小时、48小时、72小时,两组患者各时间点活动时VAS评分组内比较,差异有统计学意义(P<0.05),组间比较,差异有统计学意义(P<0.05),且观察组得分低于对照组,见表1~2。
表1 两组TKA术后各时间点静息状态下VAS评分比较(±s,分)
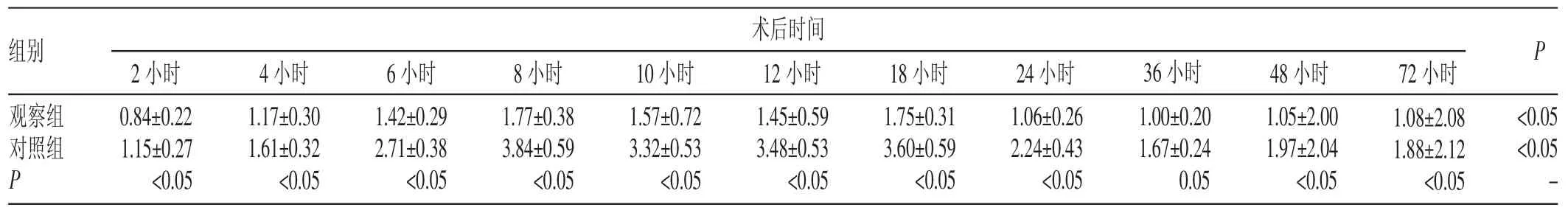
表1 两组TKA术后各时间点静息状态下VAS评分比较(±s,分)
组别术后时间P观察组对照组P 2小时0.84±0.22 1.15±0.27<0.05 4小时1.17±0.30 1.61±0.32<0.05 6小时1.42±0.29 2.71±0.38<0.05 8小时1.77±0.38 3.84±0.59<0.05 10小时1.57±0.72 3.32±0.53<0.05 12小时1.45±0.59 3.48±0.53<0.05 18小时1.75±0.31 3.60±0.59<0.05 24小时1.06±0.26 2.24±0.43<0.05 36小时1.00±0.20 1.67±0.24 0.05 48小时1.05±2.00 1.97±2.04<0.05 72小时1.08±2.08 1.88±2.12<0.05<0.05<0.05 -
表2 两组TKA术后24小时、48小时、72小时活动时VAS评分比较(±s,分)

表2 两组TKA术后24小时、48小时、72小时活动时VAS评分比较(±s,分)
术后时间P观察组对照组P 24小时3.15±0.66 4.26±0.86<0.05 48小时2.63±0.58 3.76±0.90<0.05 72小时2.24±0.55 3.16±0.72<0.05<0.05<0.05 -
2.2 两组术后膝关节活动度比较
研究结果显示,术后1天、2天、3天、7天、14天、28天两组膝关节主动活动度及被动活动度组内比较,差异有统计学意义(P<0.05)。随着时间变化,两组患者膝关节主动活动度、被动活动度都有所改善,且观察组明显优于对照组(P<0.05),见表3。
表3 两组TKA术后不同时间点膝关节主动活动度、被动活动度比较(±s)

表3 两组TKA术后不同时间点膝关节主动活动度、被动活动度比较(±s)
注:与对照组膝关节主动活动度比较,*P<0.05;与对照组膝关节被动活动度比较,△P<0.05
组别 项目术后时间P主动活动度被动活动度主动活动度被动活动度观察组对照组1天53.28±7.39*61.03±8.39△40.55±4.61 48.16±5.31 2天65.00±7.85*72.88±8.57△*50.00±6.83 58.10±6.40 3天73.69±11.69*85.88±7.69△60.74±9.27 73.32±7.13 7天91.31±9.88*91.66±6.83△78.06±9.78 82.74±11.20 14天102.19±12.09*101.81±7.87△89.19±9.51 92.74±9.39 28天118.12±11.07*121.75±10.22△102.43±10.25 109.71±9.44<0.05<0.05<0.05<0.05
2.3 术后康复方案的完成情况及患者满意度
观察组康复方案完成28例,基本完成9例,未完成5例;对照组康复方案完成14例,基本完成18例,未完成10例,观察组康复方案完成情况优于对照组(P<0.05)。观察组患者对康复效果很满意的20例,满意的15例,一般的5例,不满意的2例;对照组患者对康复效果很满意的9例,满意的13例,一般的11例,不满意的9例,观察组对康复效果的满意情况优于对照组(P<0.05)。
3 讨论
3.1 人工膝关节置换术后镇痛是顺利进行康复锻炼的前提
人工膝关节置换的主要目的是减轻疼痛,改善膝关节功能,矫正畸形。我们对TKA病例进行回顾性调查,发现存在以下问题:部分患者行单侧膝关节置换后,对治疗效果并不十分满意,因此拒绝行另一侧膝关节置换;部分患者膝关节置换后疼痛缓解很明显,但关节功能恢复不理想;部分患者后期出现严重关节粘连,不得不行二次手术治疗。对以上患者群体进行随访发现,导致这些问题产生的原因中,术后疼痛居首位。对于人工膝关节置换患者,术后疼痛不但会影响患者对疗效的满意度和术后关节功能的恢复,也会导致并发症发生率升高。因此,术后必须有效镇痛,才能顺利完成康复计划,最终保证膝关节功能的恢复,获得理想的手术效果。
3.2 多模式镇痛能收到良好的镇痛效果
本研究结果表明,手术24小时后两组静息状态和活动状态下疼痛程度总体减轻(P<0.05)。术后24小时、48小时及72小时,静息状态和活动时观察组VAS评分均低于对照组(P<0.05),说明多模式镇痛方法更有效。术前预防性镇痛可以减少或消除手术中和手术后的疼痛。高乌甲素可以产生强大的镇痛作用,具有较高安全性,无成瘾性、致突变和致癌作用[5]。术后4~8小时硬膜外麻醉的效果还未完全消退,且此时关节局部麻醉开始生效,加之高乌甲素的镇痛作用持续存在,3种镇痛方法的效果在术后早期发生叠加,故镇痛效果较好。此后规律应用萘丁美酮产生持续的镇痛作用,在术后24小时加用光子治疗仪镇痛,可与萘丁美酮的镇痛作用叠加,有助于缓解康复锻炼时的疼痛,从而有效保证了镇痛效果。此外,对观察组患者术前进行疼痛治疗理念和预防性镇痛方法的宣教,也有利于缓解患者对于术后疼痛的恐惧,减少疼痛的心理反应。
3.3 多模式镇痛可保证康复方案的有效完成
膝关节置换术后进行早期功能锻炼,可以促进膝关节功能恢复,但患者术后早期往往因切口疼痛而不愿接受康复锻炼,使主动锻炼不到位或力度不够而达不到功能锻炼的目的,且可能因肢体活动减少而导致下肢深静脉血栓、肺栓塞等的发生。只有保证关节置换术后的“无痛”效果,术后才能顺利进行早期功能锻炼。观察组采用多模式镇痛方法,有效减轻了术后患者静息及运动时的疼痛,保证了术后康复方案的有效完成。
[1]沈勤,郑绿林,张晶.全膝关节置换术治疗老年膝关节骨性关节炎的康复护理[J].甘肃医药,2011,30(9):555-557.
[2]缪桂华,陈潇,何富乔.多模式镇痛对全膝关节置换术后病人早期功能锻炼的影响[J].护理研究,2014,26(12):4549-4551.
[3]陈海霞,胡利敏,高琼,等.多模式镇痛在膝髋关节置换术后的应用[J].护理研究,2013,27(11):3541-3543.
[4]宋如,贺葵.护理强化措施在膝关节置换术后疼痛中的应用[J].泸州医学院学报,2013,36(3):285-287.
[5]孙明丽,黄茜,王永祥.高乌甲素的镇痛作用及其机制的研究[J].中国药理学通报,2015,31(11):81.
R195
B
1671-1246(2017)04-0145-03
