动态监测血乳酸在多脏器功能障碍综合征患者治疗中的指导意义
2017-03-16栾静王延震蒲勇鹏陈玮韩旭班丽红
栾静 王延震 蒲勇鹏 陈玮 韩旭 班丽红
[摘要]目的 探讨动态监测血乳酸(LAC)在多脏器功能障碍综合征(MODS)患者治疗中的指导意义。方法 选择2015年1月~2016年10月在兰州市第一人民医院重症医学科收治的63例MODS患者,根据监测LAC与否分成实验组和对照组。实验组32例,根据LAC水平、中心静脉压(CVP)、中心静脉血氧饱和度(ScvO2)、平均动脉压(MAP)及尿量这5个变量调整补液、血管活性药物及升级治疗;对照组31例,根据监测CVP、ScvO2、MAP及尿量这4个变量调整补液、血管活性药物及升级治疗。记录两组患者入院时、入院24 h、48 h、72 h的Glasgow昏迷评分(GCS)、氧合指数(PaO2/FiO2)、压力调整心率(PAHR)、胆红素、Cr、PLT,并在各个时间段将这些指标进行MODS严重程度评分,比较两组患者入院时及治疗72 h后WBC、PCT及APACHEⅡ,比较两组患者不同时间点的MODS严重程度评分、使用机械通气时间、住重症医学科的时间及死亡率。结果 治疗72 h,实验组WBC、PCT明显低于对照组,差异有统计学意义(P<0.01);实验组APACHEⅡ、MODS评分明显低于对照组,差异有统计学意义(P<0.01);实验组使用机械通气时间、住ICU时间明显短于对照组(P<0.01)。结论 动态监测LAC和乳酸清除率(LCR)对MODS患者的治疗具有重要的指导意义,该指标稳定、可靠、可缩短使用机械通气的时间及住重症医学科的时间。
[关键词]血乳酸;乳酸清除率;多脏器功能障碍综合征;早期目标指导性治疗
[中图分类号] R597 [文献标识码] A [文章编号] 1674-4721(2017)01(a)-0019-04
血乳酸(lactic acid,LAC)是体内葡萄糖无氧酵解的代谢产物之一,是反映组织灌注及氧合状况的最敏感指标,高乳酸血症与重症患者死亡率具有明显的相关性[1]。在相关研究中,入院时筛选测量和入院后连续监测患者的LAC,可作为预测死亡率的指标[2-5]。在《拯救脓毒症”(SSC)指南》中,将LAC恢复正常水平作为复苏目标[6]。乳酸清除率(lactate clearance rate,LCR)是一个缺氧严重程度及持续时间的指标,用来判断疾病的疗效和预后,已被人们用来作为重症患者血流动力学的复苏指标[7]。有研究证实,将LCR作为复苏目标确实能改善重症患者生存率[8]。Nguyen等[9]报道,在脓毒症患者住院期间,用6 h LCR<10%来评估病死率有很好的特异度和敏感度。李曦等[10]的研究进一步证实,当LCR≥13%时能较好地预测患者生存,其灵敏度和特异度分别为96%和80%。多脏器功能障碍综合征(multiple organ dysfunction syndrome,MODS)患者具有发病率、病死率高,而且在治疗过程中耗资高等特点,是近期重症患者中后期死亡的主要原因,要降低MODS患者的发病率、死亡率及减轻患者负担,将从哪些指标来指导此种患者的抢救和治疗?本研究通过探讨动态监测LAC及LCR来指导MODS患者治疗的临床意义。
1资料与方法
1.1一般资料
选择2015年1月~2016年10月兰州市第一人民医院重症医学科收治的63例MODS患者为研究对象,所有患者入院时均在右侧颈内静脉或锁骨下静脉放置中心静脉导管,以便监测血流动力学。根据监测LAC与否将所收集病例随机分成实验组和对照组,其中对照组31例,男18例,女13例;平均年龄(64.03±9.30)岁;根据中心静脉压(central venous pressure,CVP)8~12 mmHg、中心静脉血氧饱和度(central venous blood oxygen saturation,ScvO2)≥70%、平均动脉压(mean arterial pressure,MAP)≥65 mmHg及尿量≥0.5 ml/(kg·h)这四个变量调整补液、血管活性药物及升级治疗。实验组32例,男19例,女13例;平均年龄(62.25±7.55)岁;除根据CVP8~12 mmHg、ScvO2≥70%、MAP≥65 mmHg及尿量≥0.5 ml/(kg·h)来调整患者补液及血管循环活性药物的应用外,还需根据LAC的变化进行调整。在治疗过程中,任何一项指标不能满足上述标准,需要调整补液或使用血管活性药物或升级治疗,若上述变量无变化,继续当前治疗72 h,若经治疗6 h后,LAC下降,但仍>4 mml/L,则需要计算LCR。若LCR>30%时,继续治疗,若LCR<30%,需要重新调整补液、血管循环药物及升级治疗,并继续每2小时测LAC,直至LCR>30%或LAC至正常水平,之后按原治疗方案继续治疗72 h。两组患者一般资料比较,差异无统计学意义(P>0.05)。本实验程序和研究方案经本院医学伦理委员会批准,研究对象均知情同意并签署知情同意书。
1.2 MODS诊断标准
①循环系统:收缩压(systolic blood pressure,SBP)<90 mmHg大于1 h,或需要药物支持才能维持循环稳定;②呼吸系统:起病急,PaO2/FiO2≤200 mmHg(無论是否应用PEEP),胸片显示双肺浸润,肺毛细血管楔压(pulmonary capillary wedge pressure,PCWP)≤18 mmHg;③肾脏:Cr>177.3 μmol/L,伴少尿或多尿或需要血液净化治疗;④肝脏:胆红素>34.2 μmol/L,或转氨酶升高>2倍或已出现肝昏迷;⑤胃肠:上消化道出血,24 h出血量>400 ml,或胃肠蠕动消失不能进食或出血消化道坏死或穿孔;⑥血液:PLT<50×109/L,或已出现弥漫性血管内凝血;⑦代谢:不能为机体提供所需的能量,糖耐量减低,需要有胰岛素,或出现骨骼萎缩、无力表现;⑧神经系统:Glasgow昏迷评分(Glasgow coma scale,GCS)评分<7分[11]。
1.3排除标准
①不符合MODS诊断标准的患者;②年龄<18岁或孕妇;③在治疗过程中不能坚持或者放弃治疗者。
1.4观察指标
观察两组患者入院时,入院24、48、72 h及转出重症医学科时的GCS、PaO2/FiO2、压力调整心率(pressure adjusted heart rate,PAHR)、胆红素、Cr、PLT,将这些指标根据MODS严重程度在不同时间点进行评分,同时记录患者使用机械通气时间、住重症医学科的时间及死亡率。
1.5统计学处理
采用SPSS 17.0软件对数据进行处理,计量资料用均数±标准差(x±s)表示,不同时间的数据比较用重复测量方差分析,两组间比较用独立样本t检验,计数资料用百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
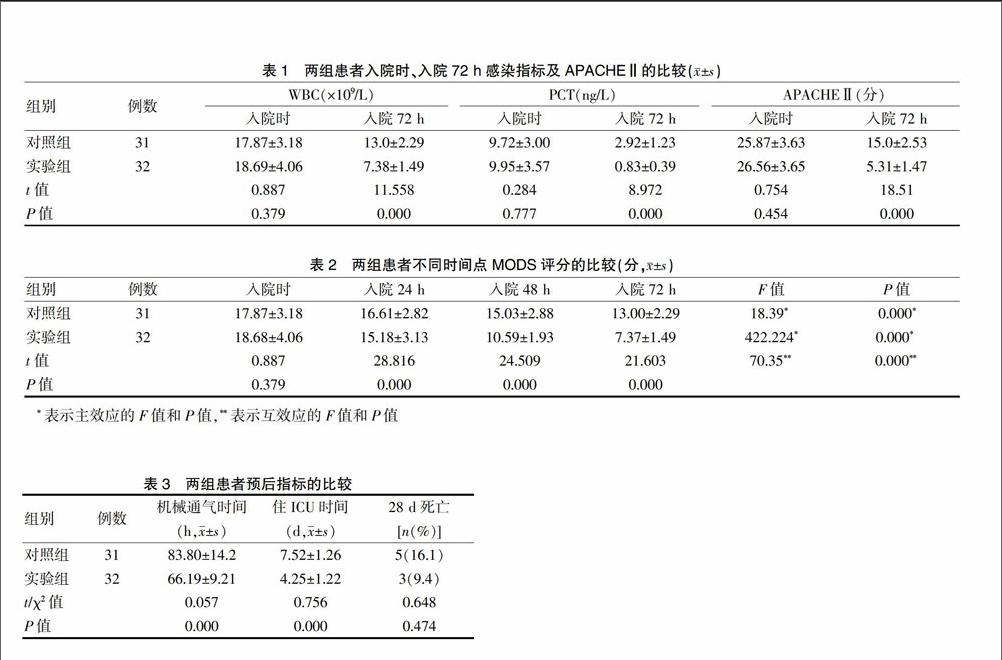
2.1两组患者入院时、治疗72 h后感染指标及APACHEⅡ的比较
两组患者治疗前WBC、PCT比较,差异无统计学意义(P>0.05)。治疗后,两组患者WBC、PCT均下降,实验组的WBC、PCT基本恢复至正常水平,对照组WBC、PCT仍在正常水平之上,差异有统计学意义(P<0.01)。两组患者经治疗72 h后,实验组APACHEⅡ明显下降,对照组的APACHEⅡ下降不明显,差异有统计学意义(P<0.01)(表1)。
2.2两组患者不同时间点MODS评分的比较
两组患者入院时MODS评分比较,差异无统计学意义(P>0.05)。两组患者在治疗过程中,使用不同的指标来指导MODS治疗,两组患者同一时间点MODS评分比较,差异有统计学意义(P<0.01);两组患者入院时与治疗后MODS评分比较,差异有统计学意义(P<0.01);两组患者时间与MODS评分之间存在交互效应(P<0.01)(表2)。
2.3两组患者预后指标的比较
两组患者机械通气时间、住ICU时间比较,差异有统计学意义(P<0.01);两组患者28 d死亡率比较,差异无统计学意义(P>0.05)(表3)。
3讨论
当重症患者受到严重感染、创伤、烧伤等打击之后,同时或序贯发生的两个或两个以上器官功能障碍的临床综合征称为MODS,是重症患者的主要死亡原因。MODS治疗复杂,病死率高,耗资巨大。据统计,两个器官衰竭死亡率为50%~60%,三个器官衰竭死亡率为85%,四个器官衰竭的死亡率几乎为100%[12],所以对MODS预防多脏器功能衰竭比治疗更重要。具体的预防方法如下,首先理解MODS的定义。MODS定义为急性原发致病因素,继发受损器官可在远隔原发伤部位,不能将慢性疾病器官退化失代偿时归属于MODS,致病因素与发生MODS必须间隔的时间>24 h,常呈序贯性器官受累,机体原有器官功能基本健康,功能损害是可逆性的,一旦发病机制被阻断,及时救治器官功能可望恢复。其次要了解引起MODS的原因及诱因,如感染、创伤、中毒、烧伤、大手术、组织坏死、再灌注损伤 、营养不良、过量输液、大量输血、缺血、缺氧、肠道细菌移位。最后要掌握MODS的主要治疗措施:控制感染、改善心功能和血液循环、加强呼吸支持、防治肾功能、胃肠功能、肝功能衰竭,并防治DIC的发生,同时给予营养支持治疗。在治疗过程中,需要用以判断患者的疗效及预后监测的指标及指导患者补液、血管循环药物的应用及调整升级治疗指标如下:近年来应用的早期目标指导性治疗(early goal directed therapy,EGDT),即CVP 8~12 mmHg、ScvO2 ≥70%、MAP≥65 mmHg及尿量≥0.5 ml/(kg·h)[13]指导患者补液及血管循环药物等治疗。据报道,根据EGDT指导治疗可降低死亡率[14]。在临床上,使用EGDT指导重症患者的治疗远远不能满足需要。对于监测早期复苏指标是否达标,近年来重症医学科的医生在上述指标基础上,动态监测LAC及LCR来指导患者治疗,判断病情严重程度、观察疗效及预后具有重要的临床意义,而且该指标的监测安全、有效、方便及价廉,因此该指标越来越受临床医生的重视[15]。
本研究通过动态监测LAC及LCR的变化,来指导医生对MODS患者调整升级治疗。因每个患者是否需要调整升级治疗及如何调整升级治疗的方法不一样,这主要由主管医生根据患者CVP、ScvO2、MAP、尿量及LAC等作出临床治疗决策,并进行个体化治疗,包括调整补液、使用循环血管药物及升级治疗。其中CVP、ScvO2、MAP、尿量任何一项指标的改变,均需调整治疗,如上述指标稳定,同时LAC水平逐渐下降至<4 mmol/L,可继续目前治疗并逐渐减少治疗措施;若仍>4 mmol/L,需要计算LCR,LCR>30%,继续目前治疗,如LCR<30%,需要调整升级治疗,并每两小时计算LCR,直至LCR>30%。本研究结果示,经治疗后,两组患者的感染指标、疾病严重程度评价指标均有所改善,但实验组的感染指标(WBC、PCT)较对照组明显好转,重症患者疾病严重程度指标(APACHEⅡ评分、MODS评分)较对照组明显下降,提示实验组患者的病情较对照组明显改善。此外,表3提示实验组的死亡率与对照组无明显差异,考虑两组患者死亡率较低,不能简单进行比较,需要进一步研究。但该组的使用机械通气时间、住重症医学科时间明显短于对照组,提示实验组的预后指标明显好于对照组。
綜上所述,在治疗重症疾病并发MODS患者过程中,根据EGDT来指导重症疾病并发MODS患者治疗固然重要,但结合动态监测LAC及计算LCR来指导重症疾病并发MODS患者治疗亦具有重要的临床意义,该指标稳定、可靠,可缩短使用机械通气时间、住ICU时间。
[参考文献]
[1]Kruse O,Grunnet N,Barfod C.Blood lactate as a predictor for in-hospital mortality in patients admitted acutely to hospital:a systematic review[J].Scand J Trauma Resusc Emerg Med,2011,19:74.
[2]Kang YR,Um SW,Koh WJ,et al.Initial lactate level and mortality in septic shock patients with hepatic dysfunction[J].Anaesth Intensive Care,2011,39(5):862-867.
[3]Nichol AD,Egi M,Pettila V,et al.Relative hyperlactatemia and hospital mortality in critically ill patients:a retrospective multicentre study[J].Crit Care,2010,14(1):R25.
[4]Martin J,Blobner M,Busch R,et al.Point-of-care testing on admission to the intensive care unit:lactate and glucose independently predict mortality[J].Clin Chem Lab Med,2013, 51(2):405-412.
[5]Kalyanaraman M,DeCampli WM,Campbell AI,et al.Serial blood lactate levels as a predictor of mortality in children after cardiopulmonary bypass surgery[J].Pediatr Crit Care Med,2008,9(3):285-288.
[6]Dellinger RP,Levy MM,Rhodes A,et al.Surviving sepsis campaign:international guidelines for management of severe sepsis and septic shock,2012[J].Intensive Care Med,2013, 39(2):165-228.
[7]茹晃耀,劳志刚,戴良成,等.早期血乳酸清除率对AECOPD并呼吸衰竭患者预后评估的意义[J].中国医药科学,2013,3(9):70-71.
[8]Jansen TC,van Bommel J,Schoonderbeek FJ,et al.Early lactate-guided therapy in intensive care unit patients:a multicenter,open-label,randomized controlled trial[J].Am J Respir Crit Care Med,2010,182(6):752-761.
[9]Nguyen HB,Rivers EP,Knoblich BP,et al.Early lactate clearance is associated with improved outcome in severe sepsis and septic shock[J].Crit Care Med,2004,32(8):1637-1642.
[10]李曦,嚴永俊,刘世盛,等.乳酸清除率评估重症创伤患者预后的临床研究[J].华西医学,2011,26(8):1139-1141.
[11]刘大为.实用重症医学[M].北京:人民卫生出版社,2010:3.
[12]于凯江,管向东,严静.中国重症医学专科资质培训教材[M].2版.北京:人民卫生出版社,2016:6.
[13]Dellinger P,Carlet J,Masyr H,et al.Surviving sepsis campaign guidelines for management of severe sepsis and septic shock[J].Crit Care Med,2004,32(3):858-873.
[14]Rivers EP,Nguyen HB,Amponsah,et al.Sepsis:a landscape from the emergency department to the intensive care unit[J].Crit Care Med,2003,31(3):968-969.
[15]Gomez H,Kellum JA.Lactate in sepsis[J].JAMA,2015,313(2):194-195.
(收稿日期:2016-11-08 本文编辑:方菊花)
