甘露醇治疗脑出血的应用效果与最佳剂量研究及分析
2017-02-22欧晓生
欧晓生

【摘要】 目的:研究分析甘露醇治疗脑出血的应用效果和最佳剂量。方法:采取随机对照试验法在2014年7月-2016年5月本院收治的脑出血患者中选取76例作为观察对象,均使用甘露醇进行治疗。基于患者意愿和入院先后顺序,以药物剂量的不同将76例脑出血患者分为A组和B组,A组38例患者以常规剂量(250 mL/次)使用甘露醇治疗,B组38例患者以小剂量(150 mL/次)使用甘露醇治疗,对比分析两组患者治疗效果和肾功能受损情况。结果:A组和B组的治疗总有效率分别为84.2%、86.8%,两组比较差异无统计学意义(P>0.05);B组的肾功能损害程度明显轻于A组,差异有统计学意义(P<0.05)。结论:在脑出血的临床中以小剂量使用甘露醇治疗,安全可靠,毒副作用少,疗效显著,值得临床应用与推广。
【关键词】 甘露醇; 脑出血; 肾功能
Study on the Effect and Optimal Dose of Mannitol in the Treatment of Cerebral Hemorrhage/OU Xiao-sheng.//Medical Innovation of China,2017,14(03):112-114
【Abstract】 Objective:To study the application effect and optimal dose of Mannitol in the treatment of cerebral hemorrhage.Method:A randomized controlled trial was carried out in 76 patients with cerebral hemorrhage who were treated in our hospital from July 2014 to May 2016,all patients were treated with mannitol.The willingness of patients and the order of admission to the different drug dose based on 76 cerebral hemorrhage patients were divided into A group and B group,A group of 38 patients with conventional dose(250 mL/time) Mannitol treatment,B group of 38 patients with small dose(150 mL/time) used Mannitol treatment,comparative analysis of two groups patients with impaired renal function.Result:The total effective rates of A group and B group were 84.2%,86.8%,there was no statistically significant difference(P>0.05);the degree of renal dysfunction,B group was significantly lighter than that in A group,the difference was statistically significant(P<0.05).Conclusion:In the clinical application of small doses of mannitol in the treatment of cerebral hemorrhage,safe and reliable,less toxic side effects,significant efficacy,worthy of clinical application and promotion.
【Key words】 Mannitol; Cerebral hemorrhage; Renal function
First-authors address:Shantou Chaonan Minsheng Hospital,Shantou 515144,China
doi:10.3969/j.issn.1674-4985.2017.03.033
腦出血即非外伤性脑是指内血管破裂所致出血,在全部脑卒中所占比重在20%~30%,其中急性期病死率可达30%~40%[1-2]。脑出血患者多因情绪激动或者费劲用力等而突发疾病,早期病死率较高,幸存者中大部分在不同程度上留有相关后遗症,比如运动障碍、言语吞咽障碍及认知障碍等[3]。该病病情重且预后差,可严重威胁患者身心健康,其中脑水肿所致颅内压上升是脑出血最为致病的一个病理生理变化,可引发脑疝,威胁患者生命安全,故在脑出血的临床中及时降低颅内压成为了关键[4-5]。目前在降低颅内压的治疗中甘露醇作为常用药物,优势明显,药效迅速且安全有效,但是长时间大量使用对机体肾功能会产生一定的损伤,因此如何正确且有效地使用甘露醇和掌握其最佳剂量,减少其毒副作用也成为了当前医学研究人员研究的一个热点[6-7]。为寻求甘露醇使用最佳剂量,本文随机抽选了76例患者,以剂量的不同分为了A组和B组,分别以常规剂量和小剂量甘露醇实施治疗,下面就不同剂量治疗情况进行探讨分析。
1 资料与方法
1.1 一般资料 采取随机对照试验法在2014年
7月-2016年5月本院收治的脑出血患者中选取76例作为观察对象。纳入标准:均满足全国第四届的脑血管病学术会议所制定的脑出血诊断标准[8];通过临床症状、头颅CT及体征检查确诊;均有不同程度的轻度意识、偏瘫以及失语障碍;符合药物治疗指征;征得患者和其家属同意,可配合完成研究。排除标准:并凝血功能障碍、梗死后出血患者;对药物有过敏史患者;既往有酒精依赖史患者;临床资料不全患者;并严重肝肾功能异常患者;血管畸形患者;伴其他严重器质性疾病患者。基于患者意愿和入院先后顺序,以药物剂量的不同将76例脑出血患者分为A组和B组。A组38例中男24例,女14例;年龄44~72岁,平均(59.23±4.33)岁;平均出血量(34.21±10.22)mL;出血位置:脑叶
8例,基底节区23例,丘脑2例,小脑5例。B组38例中男22例,女16例;年龄45~73岁,平均(59.25±4.31)岁;平均出血量(34.25±10.18)mL;出血位置:脑叶7例,基底节区22例,丘脑3例,小脑6例。两组患者的出血位置、平均年龄、男女比例、平均出血量等基本资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法 两组患者入院后指导其进行各项检查,予以常规治疗和对症治疗,尽量不要搬动患者,安静卧床,严密观察患者血压、体温、呼吸及脉搏等,保持呼吸道通畅,及时将呼吸道分泌物或者吸入物清理干净,调整血压,调节水电解质失衡,对于过度烦躁不安和明显头痛患者,酌情使用镇静止痛剂。在该基础上,A组以常规剂量使用甘露醇,使用剂量为250 mL,以静脉滴注法治疗,1次/d。B组以小剂量使用甘露醇,剂量为150 mL,同样以静脉滴注法进行治疗,1次/d。两组患者均治疗2周,治疗期间密切观察患者尿量变化和生命体征变化情况,若出现异常需及时采取合理措施进行处理,以确保治疗的安全性。
1.3 观察指标与效果评判标准 测定两组患者治疗1周后肾功能情况,测定指标主要为尿素氮和血肌酐,以此评判患者肾功能受损情况。参照全国第四届脑血管会议所制定的《脑卒中患者临床神经功能缺损程度评分标准及临床疗效评定标准》制定本次研究治疗效果评判标准,具体见下:(1)显效:通过治疗,患者神经功能缺损评分减少超过85%,对日常生活和工作无影响;(2)有效:经治疗,患者神经功能缺损评分减少范围在19%~85%;
(3)无效:患者神经功能缺损评分减少低于19%,或者病情恶化[9-10]。治疗总有效率=(显效例数+有效例数)/总例数×100%。
1.4 统计学处理 采用SPSS 20.0软件对所得数据进行统计分析,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用 字2检验,P<0.05为差异有统计学意义。
2 结果
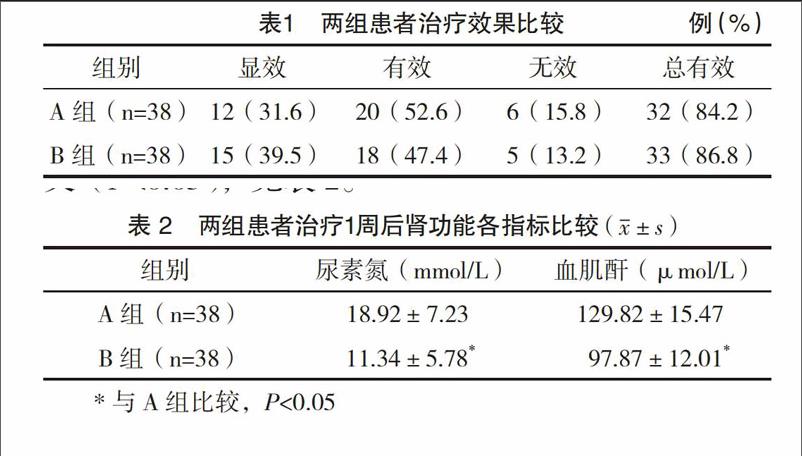
2.1 两组患者治疗效果比较 经治疗,A组总有效率为84.2%,B组总有效率为86.8%,两组治疗总有效率比较,差异无统计学意义(P>0.05),见表1。
2.2 两组患者治疗1周后肾功能情况比较 B组患者尿素氮和血肌酐均低于A组,差异均有统计学意义(P<0.05),见表2。
3 讨论
引起脑出血的常见病因为高血压伴小动脉硬化、微血管瘤或微动脉瘤,其他包含有脑血管畸形、特异性动脉炎、脑膜动静脉畸形、真菌性动脉炎、淀粉样脑血管病、瘤卒中、囊性血管瘤、血管炎等[11]。另外血液因素(溶栓治疗、抗凝治疗或者抗血小板治疗等)、酒精中毒、血栓性血小板减少症等也会引发脑出血。过度劳累、血压波动、用力过猛、情绪激动、不良嗜好(体重过重、吸烟、摄入过量盐分、酗酒)、气候变化等是诱发因素。脑出血多发生在冬春季,出血前一般无预兆,部分患者可出现剧烈头痛、呕吐症状,出血后血压上升,其症状表现可在数分钟-数小时达至高峰[12-13]。
在脑出血的临床治疗中降低颅内压为关键环节,甘露醇作为目前最为常用的一种降低颅内压药物,脱水作用和利尿作用均比较好,可有效降低机体颅内高压;此外甘露醇还可经稀释血液,增加肾小球滤过率和机体循环血量,以此发挥出利尿功效,但实践发现在提高肾小管内渗透压发挥出利尿、脱水作用时,可造成肾小管受损[14-16]。相关研究报道,因甘露醇脂溶性比较低,经肾小球过滤后不容易被肾小管所吸收,当提高尿渗透压时容易在肾小管位置产生微量结晶,导致肾受损和引起肾功能衰竭[17-19]。目前关于甘露醇的利尿效果以及降压效果已得到广泛认可,但是关于其用药剂量和肾脏受损之间的关系尚无准确标准。余健等[20]学者曾就甘露醇应用剂量和时间对高血压脑出血患者神经及肾功能的影响进行分析,研究报道,全量组和半量组疗效比较,差异无统计学意义(P>0.05);半量组肾功能受损程度明显比全量组轻(P<0.05),可见,在高血压脑出血的治疗中以半剂量使用甘露醇,疗效显著且对肾功能影响较小[20]。为进一步提高药物治疗效果,降低其对肾脏产生的损伤,本文就小剂量甘露醇和常规剂量甘露醇治疗脑出血的效果进行了研究分析,研究结果显示,A组和B组治疗效果比较,差异无统计学意义(P>0.05);治疗1周后小剂量药物的B组患者肾受损情况明显轻于常规剂量的A组(P<0.05),提示小剂量和常规剂量治疗脑出血效果相似,但随着药物剂量的增大和用药时间的延长,对机体肾功能产生的损害也就越大。
综上所述,在脑出血的临床中以小剂量甘露醇治疗,安全可靠,毒副作用少,效果明显,值得临床推广应用。
参考文献
[1]郭作隆,鄒兴军.甘露醇应用时机对中等量脑出血患者疗效及相关指标的影响[J].中国药房,2016,27(21):2926-2928.
[2]王承辉,阮海林,何嗣华,等.出诊现场联合应用小剂量甘露醇与纳络酮对高血压性急性脑出血重症患者血压及GCS评分的影响[J].实用医学杂志,2011,27(12):2246-2248.
[3]张瑜,赵迎春,潘晓春,等.甘露醇导致脑出血患者肾损害的早期诊断[J].临床和实验医学杂志,2012,11(10):737-739.
[4]牟美丽,陈丽,李学新,等.无创监护在甘露醇治疗急性脑出血后迟发性脑水肿中的应用[J].中华现代护理杂志,2014,20(20):2503-2505.
[5]孔亮,王引明,桂树华,等.甘露醇对脑出血患者脑血流状况的影响[J].蚌埠医学院学报,2012,37(6):679-680.
[6]蒋其俊,甘正凯,罗雪,等.抗菌药物与甘露醇在脑出血术后颅内感染患者中的应用效果研究[J].中华医院感染学杂志,2015,25(20):4682-4684.
[7]苗青,张干,宫鑫,等.甘露醇治疗早期脑出血对血肿扩大及预后的影响[J].中华疾病控制杂志,2015,19(10):1072-1074.
[8]崔刚,杨海峰,孙跃春,等.持续颅内压监测辅助下治疗老年高血压脑出血的临床分析[J].中国综合临床,2016,32(8):728-731.
[9]徐鸿涛,陈大鹏,许振东,等.脑出血并发急性肾衰竭30例临床分析[J].现代中西医结合杂志,2011,20(19):2387,2391.
[10]舒茂红,孟祥成.吡拉西坦注射液联合甘露醇治疗脑出血后脑水肿的临床体会[J].世界最新医学信息文摘(连续型电子期刊),2015,15(15):7-8.
[11]毛春发.不同类型脑出血应用不同剂量甘露醇治疗的效果观察[J].世界最新医学信息文摘(连续型电子期刊),2015,15(100):69-70.
[12]黄洋,冉光宝,任伶俐,等.吡拉西坦注射液联合甘露醇治疗脑出血后脑水肿的效果[J].中国保健营养(下旬刊),2012,22(12):5252.
[13]周德生,李煦昀,陈瑶,等.安脑平冲片联合甘露醇注射液对大鼠腦出血后血肿周围MMP-9及TIMP-1表达的影响[J].中国中医急症,2013,22(7):1113-1116.
[14]尤雪梅,狄海莉,赵佩,等.甘露醇联合甘油果糖治疗脑出血的效果观察[J].中国实用神经疾病杂志,2016,19(23):95-97.
[15]吴敬伦,罗江兵,马悦嫦,等.脑出血后甘露醇应用时机对血肿扩大的影响[J].白求恩医学杂志,2016,14(3):358-359.
[16]臧绍辉,尤渊明,刘广生,等.甘露醇辅助抗菌药物治疗脑出血术后颅内感染的疗效观察[J].临床研究,2016,24(5):39-40.
[17]王欢,林忠,袁京宁,等.吡拉西坦联合甘露醇对老年脑出血后脑水肿的疗效比较[J].现代生物医学进展,2016,16(30):5900-5903.
[18]曲川珍,张海军,王孝升,等.甘露醇治疗脑出血引起急性肾功衰竭防治的临床研究[J].中国实用医药,2011,6(20):3-4.
[19]康健,李胜龙,韦有佩,等.不同剂量复方甘露醇在高血压脑出血治疗中的应用研究[J].中外医学研究,2015,13(36):44-46.
[20]余健,陈宏尊,崔振华,等.甘露醇应用剂量和时间对高血压脑出血患者神经及肾功能的影响[J].中国基层医药,2012,19(17):2579-2580.
(收稿日期:2016-12-29) (本文编辑:张爽)
