急性胃肠损伤分级联合序贯器官衰竭评估对严重脓毒症预后评估的价值
2017-02-20董科奇潘景业
董科奇,邓 杰,潘景业,蒋 凯
·论著·
·专题研究·
急性胃肠损伤分级联合序贯器官衰竭评估对严重脓毒症预后评估的价值
董科奇1*,邓 杰1,潘景业2,蒋 凯1
目的 探讨急性胃肠损伤(AGI)分级联合序贯器官衰竭评估(SOFA)的新评分系统对严重脓毒症预后的评估价值。方法 选择2012年7月—2013年7月浙江省舟山医院重症医学科收治的严重脓毒症患者46例,根据其入院4周内存活或死亡分为存活组(n=26)和死亡组(n=20)。患者入ICU后第1周采用AGI诊断标准每日进行AGI评估,并赋予相应分值,同时进行SOFA评分、急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分和多器官功能障碍综合征(MODS)(2004)评分,计算改良SOFA评分(AGI评分与SOFA评分相加);采用受试者工作特征(ROC)曲线和Hosmer-Lemeshow拟合优度检验分析改良SOFA评分系统和其他4种评分系统对严重脓毒症预后评估的价值,并采用多因素Logistic回归分析5种评分系统预测预后的价值。结果 存活组入ICU后第2、3、5、7天以及最高改良SOFA评分、AGI评分、SOFA评分、MODS(2004)评分均低于死亡组(P<0.05);存活组入ICU后第1、2、3、5、7天以及最高APACHEⅡ评分均低于死亡组(P<0.05)。第1、2、3、5、7天以及最高改良SOFA评分预测预后的ROC曲线下面积(AUC)分别为0.60、0.84、0.92、0.93、0.97、0.86,AGI评分AUC分别为0.56、0.84、0.95、0.96、0.99、0.85,SOFA评分AUC分别为0.59、0.82、0.87、0.86、0.92、0.83,APACHEⅡ评分AUC分别为0.74、0.88、0.92、0.96、0.97、0.83,MODS(2004)评分AUC分别为0.61、0.85、0.87、0.87、0.92、0.80。Hosmer-Lemeshow拟合优度检验结果显示,5种评分系统的预测与实际结果间比较,差异均无统计学意义(P>0.05),拟合度较好。多因素Logistic回归分析结果显示,改良SOFA评分≥8.1分(OR=3.167)、AGI评分≥1.3分(OR=6.000)、SOFA评分≥7.7分(OR=3.600)、APACHEⅡ评分≥11.8分(OR=6.333)、MODS(2004)评分≥8.6分(OR=5.000)是严重脓毒症患者预后不良的危险因素(P<0.05)。结论 改良SOFA评分可以提高SOFA评分对严重脓毒症预后评估的价值。改良SOFA评分≥8.1分对严重脓毒症患者死亡风险有一定的预测作用。
脓毒症;急性胃肠损伤;序贯器官衰竭评估;预后;预测
严重脓毒症是危重症患者常见的死亡原因[1-2]。近年来大量证据表明,严重脓毒症患者在发生多器官功能衰竭过程中,胃肠功能障碍起了极其重要的作用[3-4],而目前使用最广泛的序贯器官衰竭评估(SOFA)评分、急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分、多器官功能障碍综合征(MODS)评分等评估系统均未包含胃肠功能的评估内容。因此,临床迫切需要建立一种包含胃肠功能在内的完整科学的新评分方法,为严重脓毒症患者预后的评估提供更好的临床指导与帮助。本研究通过探讨急性胃肠损伤(AGI)分级联合SOFA新评分系统与严重脓毒症患者预后的相关性,评估新评分系统对严重脓毒症预后的评估价值。
1 对象与方法
1.1 研究对象 选择2012年7月—2013年7月浙江省舟山医院重症医学科收治的严重脓毒症患者46例,其中男30例,女16例;年龄46~90岁,平均年龄(70.2±13.6)岁;急诊入院36例,其他科室转入10例;腹腔感染22例(其中胆管感染12例),肺部感染12例,肠道感染5例,尿路感染4例,颅内感染1例,其他感染2例。纳入标准:年龄>18岁;符合严重脓毒症临床诊断[5];入住ICU时间>48 h。排除标准:妊娠期或哺乳期妇女;恶性肿瘤晚期患者;艾滋病感染者。
1.2 研究方法 患者入住ICU后均按照《2008年国际严重脓毒症与脓毒性休克治疗指南》[6]进行规范的治疗。入科后第1周根据欧洲重症医学会关于重症患者胃肠道功能障碍的推荐意见[7]中AGI诊断标准对脓毒症患者胃肠功能进行分级,并将每日AGI分级赋予相应分值(0~4分),得出AGI评分。AGI 0级(胃肠功能正常),赋予分值:0分;AGI 1级(存在胃肠道功能障碍和衰竭的风险),指胃肠功能部分受损,表现为病因明确的暂时的胃肠道症状,赋予分值:1分;AGI 2级(胃肠功能障碍),胃肠道的消化吸收功能不能满足机体对营养物质和水的需求,但尚未影响到患者的全身情况,赋予分值:2分;AGI 3级(胃肠功能衰竭),胃肠功能丧失,尽管采取治疗干预,胃肠功能不能恢复而且全身情况没有改善,赋予分值:3分;AGI 4级(胃肠功能衰竭伴有远隔器官功能障碍),AGI发展成为直接危及生命的因素,并伴有多脏器功能不全和休克,赋予分值:4分。不同级别患者具体临床处理措施:AGI 1级:在全身情况改善时不需要针对胃肠道症状进行特殊治疗,早期肠道喂养,尽可能减少应用抑制胃肠动力的药物。AGI 2级:采取措施对症治疗和预防胃肠功能衰竭,包括处理腹腔内高压、使用促动力药物、开始或继续使用肠道喂养等。AGI 3级:采取措施预防胃肠功能衰竭的进一步恶化,包括监测和目标性治疗腹腔内高压、尽可能停用导致肠道麻痹的药物、不断尝试小剂量的肠内营养等。AGI 4级:需要剖腹探查或其他紧急干预以挽救生命[8]。
预后评估系统:患者入科后第1周采集相关数据(生命体征、血气分析、肝肾功能、凝血功能及血常规等指标),选取每日最差值进行SOFA评分、APACHEⅡ评分及MODS(2004)评分。SOFA评分包含呼吸、血液、心血管、神经、肝脏、肾脏6个系统或脏器的功能评估标准,每项评分0~4分,总分范围0~24分。APACHEⅡ评分包含年龄、慢性健康状况、急性生理指标3项,总分范围0~71分。MODS(2004)评分按照2004年MODS中西医结合诊治/降低病死率研究课题组的MODS标准进行评分,包含呼吸、循环、肾脏、凝血、神经、肝脏、胃肠7个器官系统,每个项目损害程度分别计0~4分,总分范围0~28分[9]。改良SOFA评分是将患者每日的AGI评分与SOFA评分相加,得出包含呼吸、血液、心血管、神经、肝脏、肾脏、胃肠7个脏器的改良SOFA评分,总分范围0~28分。最高改良SOFA评分是指患者入科后第1周每日评分中最高的一次分值。
1.3 分组 根据入院4周内患者存活或死亡分为存活组和死亡组。
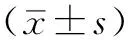
2 结果
2.1 一般情况 46例严重脓毒症患者,存活组26例,死亡组20例。两组患者性别、年龄、感染情况比较,差异均无统计学意义(P>0.05,见表1)。
2.2 两组改良SOFA评分比较 两组入科后第1天改良SOFA评分比较,差异无统计学意义(P>0.05)。存活组入科后第2、3、5、7天以及最高改良SOFA评分均低于死亡组,差异有统计学意义(P<0.001,见表2)。
2.3 两组AGI评分、SOFA评分、APACHEⅡ评分、MODS(2004)评分比较 两组入科后第1天AGI评分、SOFA评分、MODS(2004)评分比较,差异均无统计学意义(P>0.05)。存活组入科后第2、3、5、7天以及最高AGI评分、SOFA评分、MODS(2004)评分均低于死亡组,差异有统计学意义(P<0.05);存活组入科后第1、2、3、5、7天以及最高APACHEⅡ评分均低于死亡组,差异有统计学意义(P<0.05,见表3~6)。
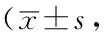
Table 2 Comparison of modified SOFA scores between the survival and death groups

组别例数第1天第2天第3天第5天第7天最高改良SOFA评分存活组269.4±2.77.5±3.76.2±3.75.4±3.64.8±3.39.6±2.9死亡组2010.4±3.012.6±3.113.4±3.912.9±3.912.1±1.914.5±3.3t值-1.199-4.989-6.302-6.586-10.310-5.272P值0.237<0.001<0.001<0.001<0.001<0.001
注:SOFA=序贯器官衰竭评估
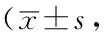
Table 3 Comparison of AGI scores between the survival and death groups
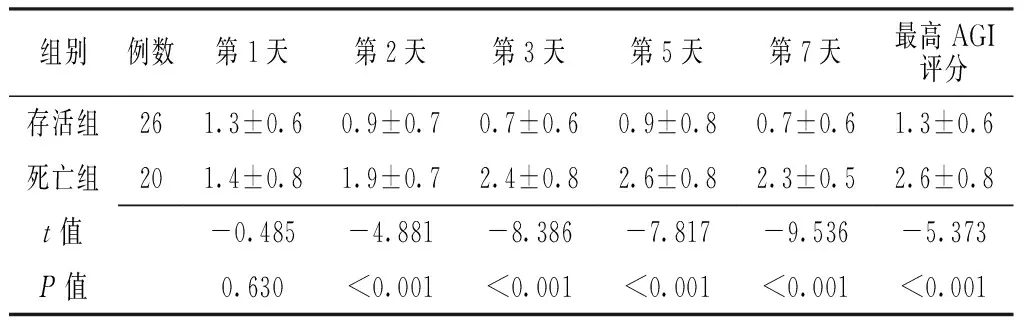
组别例数第1天第2天第3天第5天第7天最高AGI评分存活组261.3±0.60.9±0.70.7±0.60.9±0.80.7±0.61.3±0.6死亡组201.4±0.81.9±0.72.4±0.82.6±0.82.3±0.52.6±0.8t值-0.485-4.881-8.386-7.817-9.536-5.373P值0.630<0.001<0.001<0.001<0.001<0.001
注:AGI=急性胃肠损伤
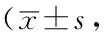
Table 4 Comparison of SOFA scores between the survival and death groups

组别例数第1天第2天第3天第5天第7天最高SOFA评分存活组268.1±2.66.6±3.35.5±3.54.5±3.34.1±3.18.3±2.8死亡组209.0±2.710.7±2.711.0±3.610.3±3.49.8±1.711.9±2.5t值-1.112-4.440-5.185-5.832-7.950-4.467P值0.272<0.001<0.001<0.001<0.001<0.001
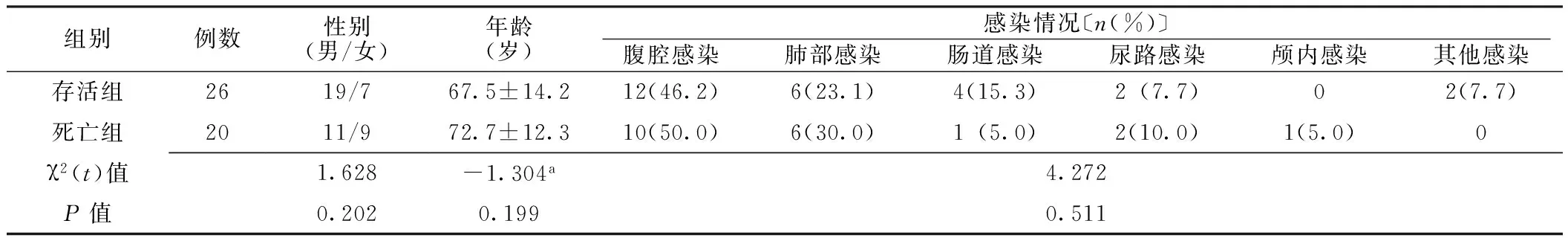
表1 两组患者一般情况比较
注:a为t值
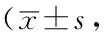
Table 5 Comparison of APACHEⅡ scores between the survival and death groups

组别例数第1天第2天第3天第5天第7天最高APACHEⅡ评分存活组2615.1±5.38.9±4.86.9±4.05.8±3.15.6±2.815.5±5.6死亡组2019.7±5.617.1±6.916.9±6.115.3±7.113.5±3.521.9±4.5t值-2.864-4.753-6.243-5.326-8.509-4.323P值0.006<0.001<0.001<0.001<0.001<0.001
注:APACHEⅡ=急性生理学与慢性健康状况评分系统Ⅱ
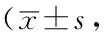
Table 6 Comparison of MODS(2004) scores between the survival and death groups

组别例数第1天第2天第3天第5天第7天最高MODS(2004)评分存活组267.3±2.45.8±2.94.7±3.44.3±3.24.1±3.07.8±2.7死亡组208.4±2.510.0±2.610.0±3.38.5±1.69.2±1.810.8±2.6t值-1.510-5.078-5.308-5.814-7.154-3.807P值0.138<0.001<0.001<0.001<0.001<0.001
注:MODS=多器官功能障碍综合征
2.4 5种评分对严重脓毒症预后的效能评估 采用ROC曲线进行评价,ROC曲线下面积(AUC)越大,分辨能力越好。AUC>0.70,显示了其对预后较好的判别能力。选择第1、2、3、5、7天和最高改良SOFA评分、AGI评分、SOFA评分、APACHEⅡ评分、MODS(2004)评分为检验变量,以死亡为状态变量拟合ROC曲线(见表7、图1~6)。
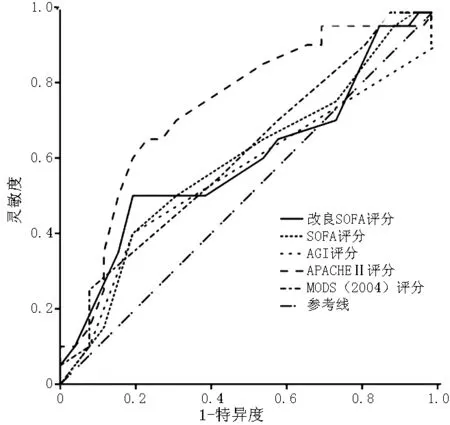
注:SOFA=序贯器官衰竭评估,AGI=急性胃肠损伤,APACHEⅡ=急性生理学与慢性健康状况评分系统Ⅱ,MODS=多器官功能障碍综合征
图1 第1天各评分的ROC曲线
Figure 1 ROC curves of 5 scoring systems on the 1st day
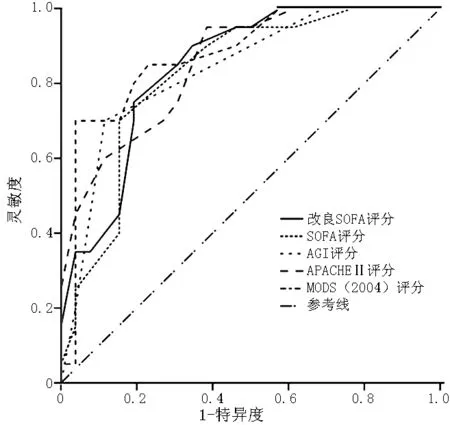
图2 第2天各评分的ROC曲线
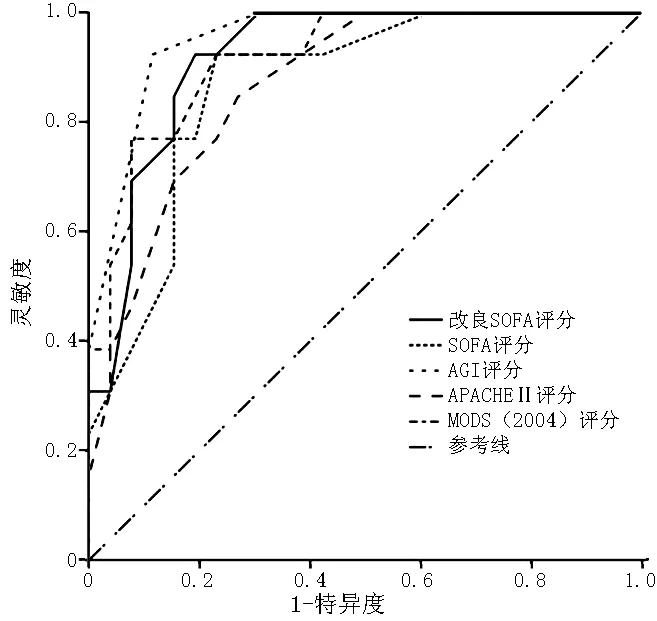
图3 第3天各评分的ROC曲线
表7 各评分第1、2、3、5、7天及最高值预测预后的AUC
Table 7 AUC values on the 1st,2nd,3rd,5th and 7th days after admission and the highest value during this period of the 5 scoring systems
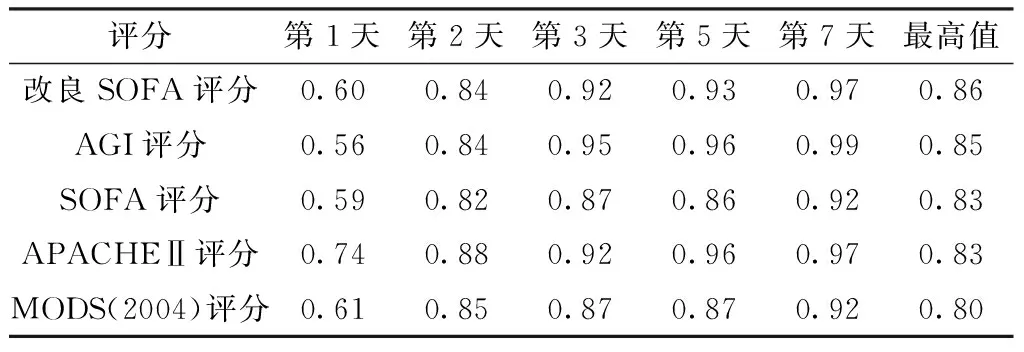
评分第1天第2天第3天第5天第7天最高值改良SOFA评分0.600.840.920.930.970.86AGI评分0.560.840.950.960.990.85SOFA评分0.590.820.870.860.920.83APACHEⅡ评分0.740.880.920.960.970.83MODS(2004)评分0.610.850.870.870.920.80
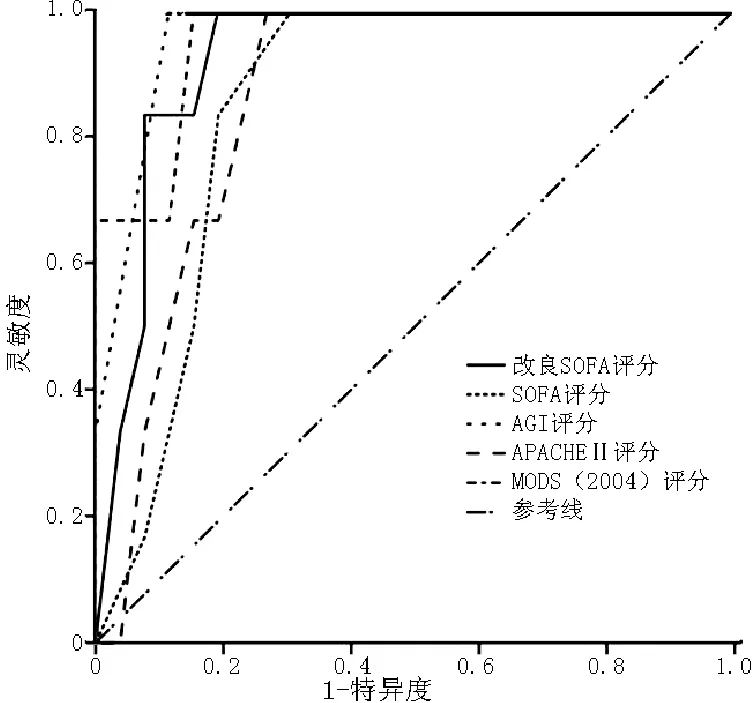
图4 第5天各评分的ROC曲线
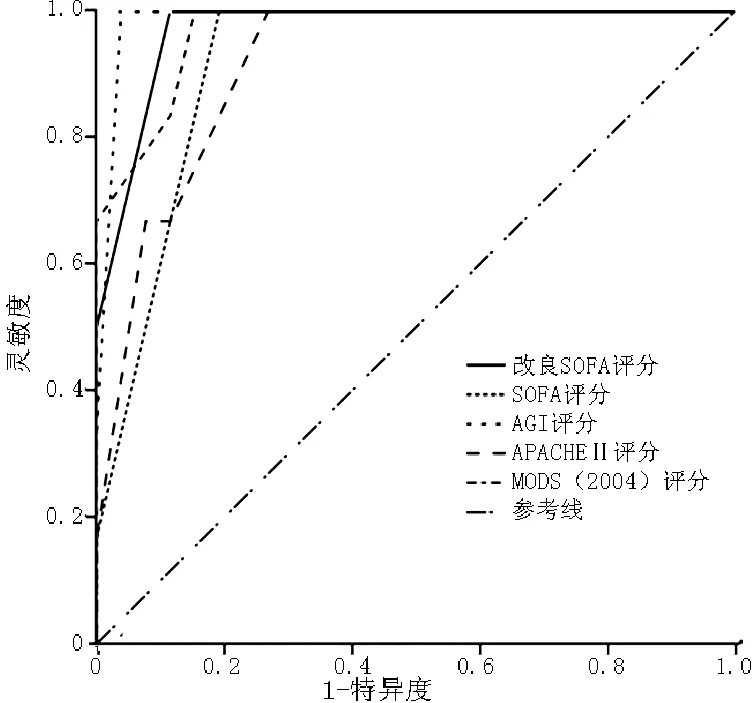
图5 第7天各评分的ROC曲线
2.5 拟合优度检验 采用Hosmer-Lemeshow拟合优度检验对各评分系统的预测预后价值进行评价,结果显示,改良SOFA评分、AGI评分、SOFA评分、APACHEⅡ评分、MODS(2004)评分预测与实际结果间比较,差异均无统计学意义(χ2=2.472,P=0.929;χ2=6.910,P=0.329;χ2=7.715,P=0.358;χ2=6.786,P=0.451;χ2=2.817,P=0.901)。提示各评分系统的拟合度均较好。
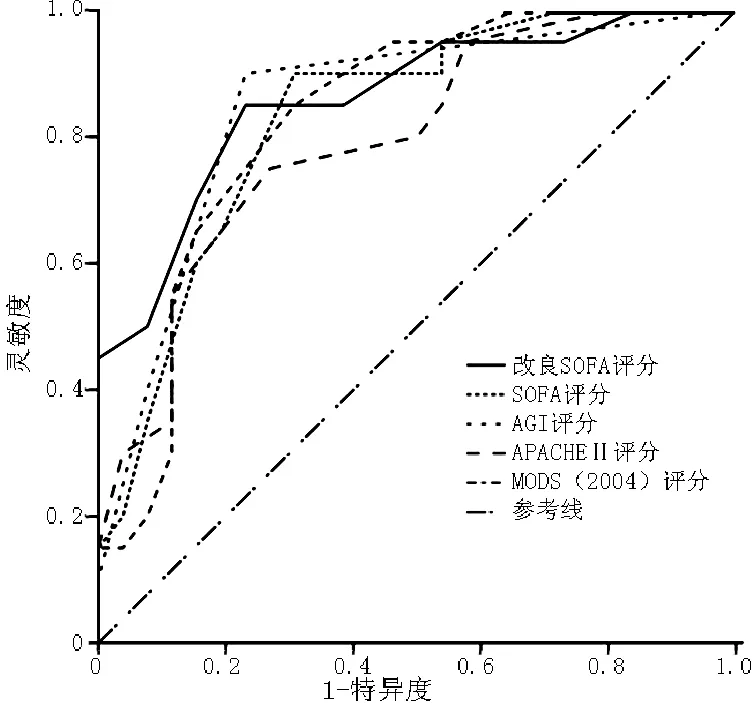
图6 各评分最高值的ROC曲线
Figure 6 Figure 6 ROC curves of the highest value of the 5 scoring systems in 7 days
2.6 最佳诊断界值预测预后的价值 根据ROC曲线,改良SOFA评分、AGI评分、SOFA评分、APACHEⅡ评分、MODS(2004)评分最佳诊断界值分别为8.1、1.3、7.7、11.8、8.6分。根据最佳诊断界值,改良SOFA评分≥8.1分与否(是=23例,否=23例)、AGI评分≥1.3分与否(是=21例,否=25例)、SOFA评分≥7.7分与否(是=25例,否=21例)、APACHEⅡ评分≥11.8分与否(是=22例,否=24例)、MODS(2004)评分≥8.6分与否(是=18例,否=28例),患者的预后比较,差异均有统计学意义(χ2=29.49,P<0.001;χ2=34.13,P<0.001;χ2=23.10,P<0.001;χ2=37.15,P<0.001;χ2=25.00,P<0.001)。
2.7 多因素Logistic回归分析 以患者预后为因变量(赋值:死亡=1,生存=0),以各评分系统为自变量〔赋值:改良SOFA评分≥8.1分=1,<8.1分=0;AGI评分≥1.3分=1,<1.3分=0;SOFA评分≥7.7分=1,<7.7分=0;APACHEⅡ评分≥11.8分=1,<11.8分=0;MODS(2004)评分≥8.6分=1,<8.6分=0〕,进行多因素Logistic回归分析,结果显示,改良SOFA评分≥8.1分、AGI评分≥1.3分、SOFA评分≥7.7分、APACHEⅡ评分≥11.8分、MODS(2004)评分≥8.6分是严重脓毒症患者预后不良的危险因素(P<0.05,见表8)。
表8 严重脓毒症患者预后影响因素的多因素Logistic回归分析
Table 8 Multivariate Logistic regression analysis on influencing factors for prognosis in severe sepsis
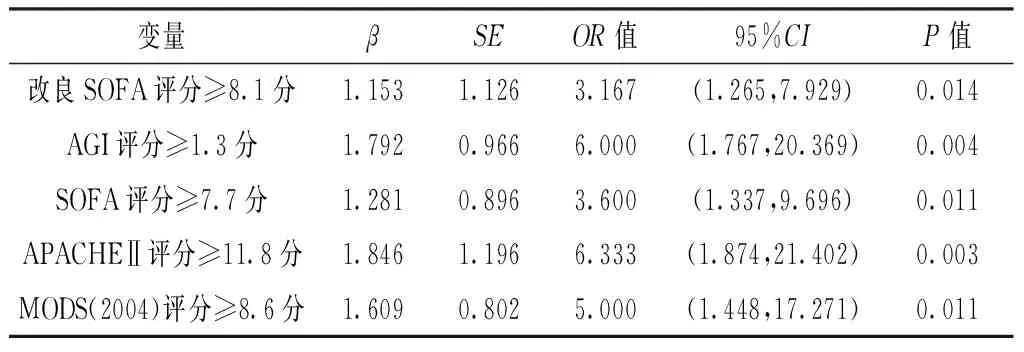
变量βSEOR值95%CIP值改良SOFA评分≥8.1分1.1531.1263.167(1.265,7.929)0.014AGI评分≥1.3分1.7920.9666.000(1.767,20.369)0.004SOFA评分≥7.7分1.2810.8963.600(1.337,9.696)0.011APACHEⅡ评分≥11.8分1.8461.1966.333(1.874,21.402)0.003MODS(2004)评分≥8.6分1.6090.8025.000(1.448,17.271)0.011
3 讨论
3.1 AGI评分对严重脓毒症预后的评估价值 脓毒症是重症医学科常见的急危重症,而严重脓毒症仍是危重症患者重要的死亡原因。胃肠道不仅是多发伤、烧伤、休克等危重症患者出现脓毒症和多器官功能衰竭的“原动力”器官,而且是严重脓毒症受影响最早和最严重的器官之一[3-4,10]。本研究结果显示:46例严重脓毒症患者均出现急性胃肠损伤。其中7 d内AGI分级达到2级及以上(即存在胃肠功能障碍或者衰竭)的患者共24例,超过总数的一半(52.17%)。与肖武强等[11]对53例脓毒症合并AGI患者的研究结果相似(AGI 2级及以上者占47.2%)。本研究结果也显示:AGI评分AUC除第1天为0.56(<0.70)外,第2、3、5、7天AUC均>0.70,说明AGI评分不仅是一种很好的胃肠道评分,而且其对严重脓毒症也有较好的预后评估作用[12]。
3.2 改良SOFA评分与SOFA评分的比较 本研究结果显示:将AGI评分纳入SOFA评分成为改良SOFA评分后,仅第1天AUC<0.70,与杜斌等[13]报道的入住ICU时SOFA评分AUC为0.616基本一致。其他时间AUC均>0.70,且略高于SOFA评分,有较高预后评估价值,因此改良SOFA评分能适当提高SOFA评分对预后的分辨力和校准力。国内之前已经在努力将胃肠道功能评估纳入危重病评分中,2004年MODS中西医结合诊治/降低死亡率研究课题组提出MODS(2004)评分标准,将胃肠功能的评价纳入评分,其是以肠鸣音和排便情况进行评分。课题组进一步通过对725例MODS患者的验证[9],证明其优于Marshall的MODS评分标准,但AUC并不理想。之后在2008年,该课题组再次修改评分,但仍需多中心、前瞻性、大样本的进一步研究论证[14]。2015年,张东等[15]也尝试将AGI分级系统引入SOFA评分预测急性胰腺炎患者的预后,结果证实可以获得更好的预测能力。因此将胃肠道功能的评估纳入危重病的评分中是必须的,也是可行的。
3.3 改良SOFA评分与APACHEⅡ评分和MODS(2004)评分的比较 本研究结果显示:存活组入科后第2、3、5、7天以及最高改良SOFA评分均低于死亡组,而存活组入科后第1、2、3、5、7天以及最高APACHEⅡ评分亦均低于死亡组,但APACHEⅡ评分存在部分缺陷,虽然有些患者脏器功能障碍加重,但由于治疗的干预(如呼吸机使用,血管活性药物的使用,血液净化的使用等),使部分项目评分呈下降的假象,导致评估出现失误。虽然对于严重脓毒症患者入院第1天的评估,APACHEⅡ评分占优势,但作为动态变化监测,APACHEⅡ评分需要每日选取较多生理指标和实验室检查结果,相比于改良SOFA评分过于繁琐[16]。综合以上认为改良SOFA评分在动态评估能力上优于APACHEⅡ评分,临床使用更加简单、方便,易于推广。
存活组入科后第2、3、5、7天改良SOFA评分与MODS(2004)评分均低于死亡组,对预后有很好的预后判断能力。而通过两种评分第3、5、7天评分及最高评分的AUC可以看出,在预后的总体分辨力和校准力上改良SOFA评分比MODS(2004)评分稍优。
另外,本研究结果显示:5种评分系统的拟合度均较好。改良SOFA评分≥8.1分(OR=3.167)、AGI评分≥1.3分(OR=6.000)、SOFA评分≥7.7分(OR=3.600)、APACHEⅡ评分≥11.8分(OR=6.333)、MODS(2004)评分≥8.6分(OR=5.000)均是严重脓毒症患者4周内死亡风险的独立预测指标。因此5种评分系统对严重脓毒症患者的预后评估均有价值。
综上所述,由AGI分级联合SOFA评分形成的改良SOFA评分能提高SOFA评分对严重脓毒症预后的分辨力和校准力,在临床使用上,改良SOFA评分系统更加简单、方便,易于推广。但由于本研究例数较少,对总体的代表有限,仍需大样本的临床研究予以证实。
专家点评:
脓毒症发展过程中极易发生多器官功能障碍综合征,呼吸机、起搏器、体外膜肺氧合(ECMO)、连续肾脏替代疗法(CRRT)等技术的应用可有效维持心、肺、肾等重要脏器功能;然而面临胃肠功能衰竭时,临床缺乏有效的救治措施。目前,学术界已达成共识的是肠黏膜屏障的破坏,肠道细菌/内毒素的移位是增加脓毒症患者病死率和不良预后的重要因素。脓毒症胃肠功能评估面临的困难是缺乏有效指标,血胆红素、肠鸣音和排便情况等难以数字化或有失客观。临床需要多中心、大样本的前瞻性研究优化已有的胃肠功能评分系统。本研究以“急性胃肠损伤分级联合序贯器官衰竭评估的新评分系统”为临床提供了新视角。
作者贡献:董科奇进行文章的构思与设计、数据整理、统计学处理、撰写论文、对文章整体负责、监督管理;邓杰进行论文的修订;潘景业进行研究的实施与可行性分析;董科奇、蒋凯进行数据收集;董科奇、邓杰进行结果的分析与解释;邓杰、潘景业负责文章的质量控制及审校。
本文无利益冲突。
[1]KOCHANEK K D,MURPHY S L,ANDERSON R N,et al.Deaths:final data for 2002[J].Natl Vital Stat Rep,2004,53(5):111-115.
[2]ANGUS D C,LINDE-ZWIRBLE W T,LIDICKER J,et al.Epidemiology of severe sepsis in the United States:analysis of incidence,outcome,and associated costs of care[J].Crit Care Med,2001,29(7):1303-1310.
[3]ROMBEAU J L,TAKALA J.Summary of round table conference:gut dysfunction in critical illness[J].Intensive Care Med,1997,23(4):476-479.
[4]PULEO F,ARVANITAKIS M,VAN GOSSUM A,et al.Gut failure in the ICU[J].Semin Respir Crit Care Med,2011,32(5):626-638.
[5]LEVY M M,FINK M P,MARSHALL J C,et al.2001 SCCM/ESICM/ACCP/ATS/SIS International Sepsis Definitions Conference[J].Crit Care Med,2003,31(4):1250-1256.
[6]DELLINGER R P,LEVY M M,CARLET J M,et al.Surviving Sepsis Campaign International guidelines for management of severe sepsis and septic shock:2008[J].Intensive Care Med,2008,34(1):17-60.
[7]REINTAM BLASER A,MALBRAIN M L,STARKOPF J,et al.Gastrointestinal function in intensive care patients:terminology,definitions and management.Recommendations of the ESICM Working Group on Abdominal Problems[J].Intensive Care Med,2012,38(3):384-394.
[8]王吉文,张茂.欧洲危重病医学会关于急性胃肠损伤的定义和处理指南[J].中华急诊医学杂志,2012,21(8):812-814.DOI:10.3760/cma.j.issn.1671-0282.2012.08.003. WANG J W,ZHANG M.Gastrointestinal function in intensive care patients:terminology,definitions and management.Recommendations of the ESICM Working Group on Abdominal Problems[J].Chinese Journal of Emergency Medicine,2012,21(8):812-814.DOI:10.3760/cma.j.issn.1671-0282.2012.08.003.
[9]张淑文,王超,阴赪宏,等.多器官功能障碍综合征诊断标准与病情严重度评分系统的多中心临床研究[J].中国危重病急救医学,2004,16(6):328-332. ZHANG S W,WANG C,YIN C H,et al.Multi-center clinical study on the diagnostic criteria for multiple organ dysfunction syndrome with illness severity score system[J].Chinese Critical Care Medicine,2004,16(6):328-332.
[10]DEITCH E A.Gut-origin sepsis:evolution of a concept[J].Surgeon,2012,10(6):350-356.
[11]肖武强,何再明,党宗彦,等.脓毒症合并急性胃肠损伤的危险因素分析[J].中国急救医学,2016,36(1):35-38. XIAO W Q,HE Z M,DANG Z Y,et al.A investigation about the risk factors for sepsis with acute gastrointestinal injury(AGI)[J].Chinese Journal of Critical Care Medicine,2016,36(1):35-38.
[12]董科奇,邓杰.急性胃肠损伤分级对严重脓毒症预后评估的价值[J].全科医学临床与教育,2015,13(1):15-18. DONG K Q,DENG J.Value of AGI grading in prognosis assessment of severe sepsis[J].Clinical Education of General Practice,2015,13(1):15-18.
[13]杜斌,陈德昌,刘大为,等.感染相关的器官衰竭评分对多器官功能障碍综合征预后判断的意义[J].中华医学杂志,2001,81(2):78-81. DU B,CHEN D C,LIU D W,et al.Prediction of prognosis of patients with multiple organ dysfunction syndrome by sepsis-related organ failure assessment[J].National Medical Journal of China,2001,8l(2):78-81.
[14]北京市科委重大项目“MODS中西医结合诊治/降低病死率研究”课题组.多器官功能障碍综合征诊断标准、病情严重度评分及预后评估系统和中西医结合证型诊断[J].中国危重病急救医学,2008,20(1):1-3. The Research Group of Key Project of Beijing Municipal Sciences and Technology Commission "the Diagnosis and Treatment of MODS:the Effect of Integrated Traditional and Western Medicine on Mortality".Diagnosis criteria,severity scoring system,and the prognosis evaluation system of integrated Chinese traditional and western medicine for multiple organ dysfunction syndrome[J].Chinese Critical Care Medicine,2008,20(1):1-3.
[15]张东,杨艺敏,段奥凇,等.AGI分级系统引入SOFA评分对重症急性胰腺炎患者预后预测价值的研究[J].中华急诊医学杂志,2015,24(10):1118-1121. ZHANG D,YANG Y M,DUAN A S,et al.Predictive value of AGI grading system introduced into SOFA score in patients with severe acute pancreatitis[J].Chinese Journal of Emergency Medicine,2015,24(10):1118-1121.
[16]叶宁,骆雪萍.动态监测序贯器官衰竭估计评分在危重病患者预后评估中的应用价值[J].中国全科医学,2012,15(9):3071-3073. YE N,LUO X P.Value of dynamic monitoring SOFA score in critically ill patients[J].Chinese General Practice,2012,15(9):3071-3073.
(本文编辑:贾萌萌)
Value of Acute Gastrointestinal Injury Grading Combined with Sequential Organ Failure Assessment Scoring Systems in Prognosis Assessment of Severe Sepsis
DONGKe-qi1*,DENGJie1,PANJing-ye2,JIANGKai1
1.DepartmentofIntensiveCareUnit,ZhoushanHospital,Zhoushan316021,China
2.DepartmentofIntensiveCareUnit,theFirstAffiliatedHospitalofWenzhouMedicalUniversity,Wenzhou325000,China
Objective To evaluate the value of acute gastrointestinal injury (AGI) grading combined with sequential organ failure assessment (SOFA) scoring systems in prognosis assessment of severe sepsis.Methods Forty-six patients with severe sepsis admitted in the Department of Intensive Care Unit,Zhoushan Hospital from July 2012 to July 2013 were selected as the subjects and divided into survival group(n=26) and death group(n=20) based on they survived or died within 4 weeks after admission.In the 1st week after admission,the AGI of enrolled patients was evaluated daily according to the diagnostic criteria of AGI and scored.At the same time,SOFA scoring,Acute Physiology and Chronic Health Evaluation Ⅱ(APACHE Ⅱ) scoring and MODS (2004) scoring and modified SOFA scoring(adding AGI and SOFA scores together) were performed.Receiver-operating characteristic (ROC) curve and Hosmer-Lemeshow goodness-of-fit test were used to analyze the resolution and calibration of modified SOFA scoring system and other 4 scoring systems in prognosis assessment of severe sepsis.Multivariate Logistic regression model was used to evaluate the values of these systems in prognosis.Results Compared with the death group,the survival group had lower modified SOFA,AGI,SOFA and MODS (2004) scores on the 2nd,3rd,5th and 7th days after admission(P<0.05),as well as lower highest scores of modified SOFA,AGI,SOFA and MODS (2004) during this period (P<0.05).The daily and highest APACHEⅡ scores on the 1st,2nd,3rd,5th and 7th days after admission in the survival group were lower than those in the death group,respectively (P<0.05).The AUC values of modified SOFA scoring in daily scoring and the highest scoring for prognosis assessment on the 1st,2nd,3rd,5th and 7th days after admission were 0.60,0.84,0.92,0.93,0.97,0.86.AUC values of AGI scoring were 0.56,0.84,0.95,0.96,0.99,0.85.AUC values of SOFA scoring were 0.59,0.82,0.87,0.86,0.92,0.83,respectively.AUC values of APACHEⅡ scoring were 0.74,0.88,0.92,0.96,0.97,0.83,respectively.AUC values of MODS(2004) scoring were 0.61,0.85,0.87,0.87,0.92,0.80,respectively.Hosmer-Lemeshow goodness-of-fit test showed that the results of prognosis assessment of the 5 scoring systems did not differ significantly from the clinical outcomes of the patients(allP>0.05),which demonstrated that the goodness-of-fit of these 5 scoring systems was relatively good.Results of the analysis with a multivariate Logistic regression model indicated that modified SOFA scoring≥ 8.1(OR=3.167),AGI scoring ≥1.3(OR=6.000),SOFA scoring ≥7.7(OR=3.600),APACHE Ⅱ scoring≥11.8(OR=6.333),MODS(2004)scoring≥8.6(OR=5.000)were independent predictors of poor outcome of patients with severe sepsis(P<0.05).Conclusion The resolution and calibration of SOFA scoring in the prognosis assessment of severe sepsis can be improved through modified SOFA scoring.Modified SOFA scoring≥8.1 is a predictor for death in patients with severe sepsis.
Sepsis;Acute gastrointestinal injury;Sequential organ failure assessment;Prognosis;Forecasting
R 631
A
10.3969/j.issn.1007-9572.2017.05.005
2016-09-07;
2016-12-08)
1.316021浙江省舟山市,浙江省舟山医院重症医学科
2.325000浙江省温州市,温州医科大学附属第一医院重症医学科
*通信作者:董科奇,副主任医师;E-mail:dongkeqi2008@163.com
董科奇,邓杰,潘景业,等.急性胃肠损伤分级联合序贯器官衰竭评估对严重脓毒症预后评估的价值[J].中国全科医学,2017,20(5):526-532.[www.chinagp.net]
DONG K Q,DENG J,PAN J Y,et al.Value of acute gastrointestinal injury grading combined with sequential organ failure assessment scoring systems in prognosis assessment of severe sepsis[J].Chinese General Practice,2017,20(5):526-532.
*Correspondingauthor:DONGKe-qi,Associatechiefphysician;E-mail:dongkeqi2008@163.com
