40例耐药肺结核并发非结核分枝杆菌肺病的诊治
2017-02-15张少俊范琳
张少俊 范琳
·论著·
40例耐药肺结核并发非结核分枝杆菌肺病的诊治
张少俊 范琳
目的 通过分析耐药肺结核并发非结核分枝杆菌(NTM)肺病患者的临床特征,探讨其诊治策略。方法 从 2008年1月至2014年12月所有收治入院的2765例耐药肺结核患者中筛查出并发NTM肺病的患者40例,记录其全程的治疗情况,对其耐药类型、并发症、影像学特征、治疗特点、转归及预后进行总结和分析。结果 40例患者占所有耐药肺结核的1.4%,其中初始耐药患者11例,获得性耐药患者29例,耐多药肺结核(MDR-PTB)患者32例;并发肺部基础疾病患者37例(92.5%),其中支气管扩张最常见(37例);影像学特征为肺部病灶广泛、常伴右肺中叶及左肺舌叶的支气管扩张,常伴空洞者25例(62.5%),产生毁损肺者13例(32.5%);治愈及痰菌阴转者仅15例(37.5%)。给予姑息治疗患者长期排菌但病灶稳定者17例(42.5%),病灶进展痰菌阳性者3例,失访4例,大咯血死亡1例。结论 具有毁损肺及支气管扩张的耐药肺结核在治疗中应警惕并发NTM肺病可能,具有空洞及支气管扩张的NTM肺病者疗效不佳时,应充分注意是否并发耐药肺结核,两病并发时患者痰菌阴转率低、治疗难度大,姑息治疗应得到充分重视。
肺疾病; 分枝杆菌, 非典型性; 重叠感染; 治疗结果
近年来,非结核分枝杆菌(non-tuberculous mycobacteria, NTM)肺病呈快速增多趋势,已成为威胁人类健康的重要公共卫生问题[1-2]。国外陆续出现NTM肺病并发肺结核的研究报道[3]。耐药肺结核也是目前国内外公认的治疗难题。最近临床工作中发现耐药肺结核并发NTM肺病的患者,该类患者更难诊断,治疗难度更大,国外报道两病并发者尚少,我院发现临床中并不少见。本研究为横断面回顾性研究,对观察阶段所有住院的此类患者的临床资料进行收集、分析,对未来提高该类疾病的诊治水平具有重要的实用价值。
资料和方法
一、研究对象及方法
将2008年1月至2014年12月期间在同济大学附属上海市肺科医院结核科住院的所有耐药肺结核患者2765例进行筛查,符合下列条件的患者进入本研究:(1)同时符合痰分枝杆菌培养阳性且菌种鉴定为结核分枝杆菌复合群及NTM,两种阳性菌株报告先后或同时出现,鉴定为NTM感染的患者必须为呼吸道标本2次或2次以上培养阳性。(2)痰结核分枝杆菌培养阳性且药物敏感性试验(简称“药敏试验”)提示为对异烟肼(H)、利福平(R)、乙胺丁醇(E)、链霉素(Sm)、阿米卡星(Am)、卷曲霉素(Cm)、氧氟沙星(Ofx)中任何一种及一种以上药物耐药者。耐药结核病的诊治符合2015年中国防痨协会主编的《耐药结核病化学治疗指南(2015)》(简称“《指南》”)[4];NTM肺病的诊断符合2012年中华医学会结核病学分会主编的《非结核分枝杆菌病诊断与治疗专家共识》(简称“《共识》”)[2]。单耐药结核病(MR-TB)、多耐药结核病(PDR-TB)、耐多药结核病(MDR-TB)、广泛耐药结核病(XDR-TB)的定义符合WHO 2014年版《耐药结核病规划管理指南伙伴手册》[5]。耐药结核病化学治疗转归参考2015年中国防痨协会主编的《指南》[4]。将初步筛选的患者根据耐药结核病及NTM肺病的诊断《共识》或《指南》进一步筛查,收集患者自首次入院直至在院随访的最后信息,记录患者的药敏试验结果、菌株分型及时间、临床症状、并发症、痰菌变化、治疗转归、影像学特点及治疗变化等所有资料,最后对整理的信息进行分析总结。两种阳性菌株培养时间的先后顺序界定为留取标本时间3个月,若3个月内两种菌株培养阳性视为同时诊断,超过3个月视为不同期诊断结果。
二、检测方法
呼吸道标本(痰液或支气管肺泡灌洗液)行BACTEC MIGIT 960法分枝杆菌培养及菌种鉴定,阳性报告结果为结核分枝杆菌生长或NTM生长。标本同时对培养阳性的菌株行H、R、E、Sm、Am、Cm、Ofx的药敏检测,并显示药敏试验结果。
三、统计学方法
采用Excel 2007软件收录临床资料,应用描述性分析方法对收录的结果进行统计学处理。
结 果
一、一般资料
2765例耐药肺结核患者中诊断确认为符合耐药肺结核并发NTM肺病者40例,占所有耐药肺结核患者的1.4%,其中男24例,女16例,平均年龄(54±19)岁;来源于江苏省、浙江省和上海市的患者30例,占75.0%。并发糖尿病的患者10例,占25.0%;并发肺部基础疾病的患者37例,占92.5%。
二、耐药情况
40例患者诊断为耐药肺结核与NTM肺病的顺序如下:耐药肺结核诊断在先、NTM肺病诊断在后者25例,占62.5%;NTM诊断在先、耐药肺结核诊断在后者9例,占22.5%;两者同时发现者6例,占15.0%。40例耐药肺结核患者的耐药情况如下:MR-TB患者3例,PDR-TB患者5例,MDR-TB患者19例;初始耐药患者11例,获得性耐药患者29例(表1)。在29例获得性耐药肺结核的患者中,正规1次一线抗结核药物治疗复发或治疗失败(14例)、正规2次一线抗结核药物治疗复发或治疗失败(4例)、1次一线抗结核药物治疗加1次二线抗结核药物治疗失败(6例),共24例,占85.7%。
三、影像学特征
分析耐药肺结核并发NTM肺病患者的胸部CT扫描及X线摄影所见特征,发现有35例(87.5%)患者的肺部病灶累积超过3个肺野,具有空洞者25例(62.5%),具有支气管扩张者37例(92.5%),具有单侧或多叶段毁损肺者13例(32.5%)。支气管扩张发生的部位以右肺中叶、左肺舌叶为最常见,至少包含其中一个部位的支气管扩张者有25例(62.5%)。肺部基础疾病以肺大疱、支气管扩张为最常见,有肺大疱者12例,有支气管扩张者37例。典型影像学表现见图1~5。
四、治疗转归
所有的耐药肺结核患者均给予个体化治疗方案,由于同时并发NTM肺病,调整NTM治疗方案者按照《指南》推荐及药敏试验结果给药。40例患者中,对于临床分离株检测显示NTM阳性在先的9例患者,2例未给予抗NTM化疗方案治疗但在随访中发现又并发耐药肺结核,最后给予耐药肺结核化疗方案治疗。而对于临床分离株检测显示耐药结核分枝杆菌复合群阳性在先的25例患者,在治疗中发现NTM肺病后中途调整为抗NTM化疗方案治疗;25例患者中11例病灶稳定,2例病灶进展,且长期排菌,气急、咯血症状明显,患者生活质量欠佳。临床分离株检测显示两种菌同时(3个月内)阳性的患者6例,仅给予耐药结核病化疗方案治疗,4例病灶稳定,1例治愈。40例患者中有17例患者(占42.5%)由于药物不良反应或化疗疗效不佳给予中药及免疫治疗后病灶长期稳定但仍然长期排菌.

表1 40例肺结核患者耐药情况
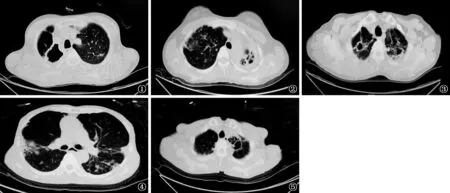
图1 患者,男,32岁,先诊断为耐药肺结核,后诊断为NTM肺病。CT扫描示肺内巨大空洞,难以闭合 图2 患者,男,44岁,CT扫描示左肺上叶毁损伴随局部支气管扩张 图3 患者,女,55岁,先诊断为NTM肺病,后诊断为耐药肺结核,CT扫描示肺内多发空洞 图4,5 同时诊断为耐药肺结核及NTM肺病。图4 患者,女,50岁,CT扫描可见胸膜下病变;图5 患者,女,70岁,CT扫描以薄壁空洞为主要特征
所有患者的最终治疗转归情况分为治愈、病灶稳定不排菌、肺部病灶稳定但NTM或结核分枝杆菌检测显示长期阳性、肺部病灶进展、死亡、失访(表2)。

表2 40例耐药肺结核并发NTM肺病患者治疗转归情况
讨 论
近年来,全球各地NTM肺病发病率呈明显上升趋势[6-7],由于传统的NTM分离鉴定方法耗时过长、快速的分枝杆菌鉴定的分子生物学诊断技术尚未在全国及全球经济资源缺乏的地区广泛使用,使得NTM肺病在临床经常被延误诊断。
一、NTM肺病并发肺结核的诊断
NTM肺病的诊断具有一定的难度,NTM肺病并发肺结核的患者临床上少见,其诊断则更加困难。最近出现越来越多两者并发的报道,Kendall等[3]报道肺结核患者在抗结核治疗过程中分离到NTM者占14%,且肺结核并发NTM感染者更易产生空洞。Maiga等[8]报道在最初诊断为肺结核的患者中有4.2%的患者并发NTM感染;2013年加拿大的Damaraju等[9]报道发现肺结核患者并发NTM感染者占11%,其中以老年患者多见,因此提出在长期的肺结核治疗过程中应该警惕并发NTM感染的可能。不同地区及国家报道的肺结核并发NTM感染的比例不同,来自比利时的一项大样本回顾性研究报道肺结核并发NTM感染者占所有培养阳性确诊结核病患者的1.4%[10]。此外,有研究提出对于抗结核标准方案疗效欠佳的患者,临床疑似耐多药肺结核的同时也需要想到NTM肺病的可能[11-12]。
二、NTM肺病并发耐药肺结核的诊断
目前,国际报道最多的是肺结核并发NTM肺病,耐药肺结核并发NTM肺病仅见于少量的个案报道[13]。我国是结核病高负担国家,耐药结核病疫情居高不下。从我院收集的最近7年的数据看出,耐药肺结核并发NTM肺病并不少见,约占所有耐药肺结核患者的1.4%。两者并发的确诊依赖痰液或呼吸道标本的分枝杆菌培养及菌种鉴定,2次或2次以上NTM培养阳性且具有活动进展的肺部病灶及临床症状者能诊断为NTM肺病。但实际诊断工作中,较长的培养时间使得很难在早期认识到两病并发的可能,因此,耐药肺结核并发NTM肺病的临床及影像学特征的认识有利于早期诊断思路的建立。从此次回顾性研究的数据看出,具有毁损肺、广泛支气管扩张的肺结核及多发空洞、反复抗结核药物治疗效果欠佳者应该想到并发NTM感染的可能,尽早多次行分枝杆菌培养及菌种鉴定。耐药肺结核与NTM肺病两者在影像学表现上具有一定的差别[14],耐多药肺结核的空洞在肺实质改变的基础上出现、多数肺结核患者的空洞壁较厚,而NTM肺病患者的空洞壁薄;耐多药肺结核的支气管扩张以上叶纤维性支气管扩张为主,NTM肺病的支气管扩张则更多分布在右肺中叶和左肺舌叶。本组耐多药肺结核并发NTM肺病的患者均部分具有上述特征。
三、耐药肺结核并发NTM肺病的治疗预后
本组40例患者在治疗中,无论耐药结核分枝杆菌分离培养阳性在先还是NTM分离培养阳性在先,经耐药抗结核化疗方案治疗的患者,多例患者症状持续、病灶吸收速度缓慢,治愈率仅为37.5%。值得注意的是有42.5%的患者由于药物不良反应或化疗疗效不佳给予中药及免疫治疗后病灶长期稳定但仍然长期排菌,患者预后最差的主要原因是大咯血而死亡。因此,对耐药肺结核并发NTM肺病的患者采用中药及免疫治疗在内的姑息治疗应得到充分重视。
本研究的不足之处在于条件限制及各种政策原因,呼吸道标本在分离到NTM之后没有进行进一步亚菌种鉴定,NTM分离培养多次阳性的患者也不能排除多种NTM混合感染或者多种NTM一过性感染或污染的可能。在未来的临床研究中,应加强分子生物学快速菌种鉴定技术在临床中的常规应用。
四、总结
耐药肺结核并发NTM肺病在所有耐药肺结核患者中占1.4%,在临床中越来越常见。耐药肺结核由于各种原因治疗效果不佳、长期排菌伴大空洞者,容易继发NTM感染,使得患者症状加重、预后差。对于具有毁损肺、支气管扩张症的MDR-TB患者,在治疗中需要警惕并发NTM肺病;具有广泛支气管扩张或多发空洞的NTM肺病,需要警惕并发肺结核的可能。由于诊断、分离时间的滞后,容易造成对NTM感染治疗的忽视、长期按照MDR-TB治疗,耐药肺结核与NTM肺病的化疗方案有部分药物重叠,对后者有一定的治疗效果,容易忽视NTM肺病的存在。耐药肺结核并发NTM肺病患者总的治愈率仅37.5%,肺部毁损通常较严重,患者生存质量差。包括中药及免疫支持的姑息治疗应得到充分重视,可以缓解部分患者的生存质量,也是部分患者在无可靠治疗方法下的一种选择。
[1] Thomson RM,NTM Working Group Queensland TB Control Centre and Queensland Mycobacterial Reference Laboratory.Changing epidemiology of pulmonary nontuberculous mycobacteria infections.Emerg Infect Dis,2010,16(10):1576-1583.
[2] 中华医学会结核病学分会,《中华结核和呼吸杂志》编辑委员会. 非结核分枝杆菌病诊断与治疗专家共识. 中华结核和呼吸杂志, 2012, 35(8):572-580.
[3] Kendall BA, Varley CD, Hedberg K, et al. Isolation of non-tuberculous mycobacteria from the sputum of patients with active tuberculosis. Int J Tuberc Lung Dis,2010,14(5):654-656.
[4] 中国防痨协会. 耐药结核病化学治疗指南(2015). 中国防痨杂志, 2015, 37(5):421-469.
[5] WHO Guidelines Approved by the Guidelines Review Committee.Companion handbook to the WHO guidelines for the programmatic management of drug-resistant tuberculosis. Geneva:World Health Organization,2014: 18.
[6] Wang HX,Yue J,Han M,et al.Nontuberculous mycobacteria:susceptibility pattern and prevalence rate in shanghai from 2005 to 2008.Chin Med J(Engl),2010,123(2):184-187.
[7] Daley CL, Griffith DE. Pulmonary non-tuberculous mycobacterial infections.Int J Tuberc Lung Dis,2010,14(6):665-671.
[8] Maiga M, Siddiqui S, Diallo S, et al. Failure to recognize nontuberculous mycobacteria leads to misdiagnosis of chronic pulmonary tuberculosis. PLoS One,2012,7(5):e36902.
[9] Damaraju D, Jamieson F, Chedore P, et al. Isolation of non-tuberculous mycobacteria among patients with pulmonary tuberculosis in Ontario, Canada. Int J Tuberc Lung Dis, 2013,17(5):676-681.
[10] De Keukeleire S, Mathys V, Van den Wijngaert S, et al. Nontuberculous mycobacteria among pulmonary tuberculosis patients: a retrospective Belgian multicenter study. Acta Clin Belg,2016,71:1-4.
[11] Tabarsi P, Baghaei P, Farnia P, et al. Nontuberculous mycobacteria among patients who are suspected for multidrug-resistant tuberculosis-need for earlier identification of nontuberculosis mycobacteria. Am J Med Sci, 2009, 337(3):182-184.
[12] Tortoli E,Rogasi PG,Fantoni E,et al. Infection due to a novel mycobacterium,mimiching multidrug-resistantMycobacteriumtuberculosis.Clin Microbiol Infect,2010, 16(8):1130-1134.
[13] Izadi N, Derakhshan M, Samiei A, et al. Co-infection of long-standing extensively drug-resistantMycobacteriumtuberculosis(XDR-TB) and non-tuberculosis mycobacteria: A case report. Respir Med Case Rep,2014, 15:12-13.
[14] Kahkouee S, Esmi E, Moghadam A, et al. Multidrug resistant tuberculosis versus non-tuberculous mycobacterial infections: a CT-scan challenge. Braz J Infect Dis, 2013,17(2):137-142.
(本文编辑:范永德)
Diagnosis and treatment of 40 cases with drug-resistant pulmonary tuberculosis complicated by non-tuberculous mycobacterial pulmonary disease
ZHANGShao-jun,FANLin.
TheCenterforClinicalResearchofTuberculosis,ShanghaiKeyLabofTuberculosis,ShanghaiPulmonaryHospitalofTongjiUniversity,Shanghai200433,ChinaCorrespondingauthor:FANLin,Email:fanlinsj@163.com
Objective To explore the strategy on diagnosis and treatment of drug resistant pulmonary tuberculosis (DR-PTB) and complicated with non-tuberuclous mycobacterial (NTM) pulmonary disease through analysis of the clinical characteristics of 40 cases with DR-PTB complicated by NTM pulmonary disease. Methods It was a retrospective study. A total of 2765 cases with drug-resistant PTB who hospitalized at Shanghai Pulmonary Hospital from January 2008 to December 2014 were screened and confirmed if they had NTM pulmonary disease or not. The related information of the patients who were found to have DR-PTB and complicated by NTM pulmonary disease were collected and analyzed, including the type of drug-resistant, complications, the features of image, treatment and treatment outcomes, ect. Results Totally, 40 cases with DR-PTB complicated with NTM pulmonary disease were diagnosed, accounting for 1.4% of all DR-PTB cases. Among 40 cases, 11 cases were initial drug-resistant PTB, 29 cases were acquired DR-PTB and 32 cases were MDR-PTB; 92.5% of them had pulmonary underlying diseases and bronchiectasis was the most common disease (37 cases); the features of image of those patients included disseminated lung lesions, and complicated by right middle lobe and left lingular lobe bronchiectasis or cavity (25 cases, 62.5%), lung segment or lobe destruction (13 cases, 32.5%); only 15 cases (37.5%) were cured with bacteriological conversion, while 17 cases (42.5%) received palliative treatment and in the stable situation but sputum positive, 3 cases became worse with sputum positive, 4 cases defaulted and 1 case died of severe hemoptysis. Conclusion Patients with DR-PTB should be alerted to have co-infection of NTM if they had lung destruction or bronchiectasis, while the patients with NTM pulmonary diseases should be alerted to have co-infection of DR-PTB if they had poor outcomes of treatment, cavity and extensive bronchiectasis. The patients with both DR-PTB and NTM pulmonary disease are usually difficult to be cured with low sputum conversion rate. In this case, palliative treatment can be considered and paid more attention.
Lung diseases; Mycobacteria, atypical; Superinfection; Treatment outcome
10.3969/j.issn.1000-6621.2017.01.013
200433 同济大学附属上海市肺科医院结核病临床研究中心 上海市结核病(肺)重点实验室
范琳,Email:fanlinsj@163.com
2016-09-12)
