显微技术在窦汇区脑膜瘤手术治疗中的应用
2017-02-14邵雪非徐宗华江晓春徐善水刘策刚方新运
沈 军,邵雪非,徐宗华,江晓春,徐善水,刘策刚,戴 易,毛 捷,方新运
(皖南医学院第一附属医院 弋矶山医院 神经外科,安徽 芜湖 241001)
显微技术在窦汇区脑膜瘤手术治疗中的应用
沈 军,邵雪非,徐宗华,江晓春,徐善水,刘策刚,戴 易,毛 捷,方新运
(皖南医学院第一附属医院 弋矶山医院 神经外科,安徽 芜湖 241001)
目的:探讨窦汇区脑膜瘤的显微手术治疗策略。方法:回顾性分析2011年11月~2015年4月我院显微切除14例窦汇区脑膜患者的临床资料、手术入路、肿瘤切除程度、术后辅助治疗及随访情况。结果:按simpson切除分级标准,Ⅰ级切除5例,Ⅱ级切除4例,Ⅲ级切除4例,Ⅳ级切除1例。术后病理分级,WHO Ⅰ级13例,WHO Ⅱ级1例。术后出现硬膜下积液1例,走路不稳、闭目难立1例,剧烈呕吐1例,一侧肢体肌力下降1例。术后随访5~45个月,平均(23.6±12.82)个月,无死亡病例,无肿瘤复发。结论:详细的术前评估、适当的手术入路、术中对静脉窦的处理以及肿瘤切除程度的评估,必要的术后辅助放射治疗,可以降低窦汇区脑膜瘤治疗的风险和复发率。
窦汇;横窦;脑膜瘤;显微手术;立体定向放射治疗
【DOI】10.3969/j.issn.1002-0217.2017.01.021
窦汇区脑膜瘤临床较少见,按Yasargil分型,属于后内侧型小脑幕脑膜瘤,可累及小脑幕、大脑镰、直窦、双侧横窦、上矢状窦、枕窦等重要结构,手术入路的选择及术中对肿瘤和静脉窦的处理直接影响患者预后[1]。我们回顾性分析2011年11月~2015年4月我院显微切除窦汇区脑膜瘤患者14例的临床资料,现报道如下。
1 资料与方法
1.1 临床资料
1.1.1 患者资料 男性2例,女性12例,年龄21~78岁,平均(50.86±13.63)岁;病程1 d~20年,病程中位数1个月。统计同期脑膜瘤患者247例,其中窦汇区脑膜瘤占5.7%(14/247)。
1.1.2 主要临床表现 头痛8例次(57.1%),头晕7例次(50%),行走不稳3例次(21.4%),呕吐2例次(14.3%),复视1例次(7.1%),视物旋转1例次(7.1%),双下肢乏力1例次(7.1%),尿失禁1例次(7.1%)。其中1例患者无症状,为体检时偶然发现。术前伴发脑积水4例(28.6%)。
1.1.3 影像学检查 所有患者术前均行头颅CT及MRI检查。CT呈稍高密度5例(35.7%),等密度4例(28.6%),稍低密度4例(28.6%),低密度1例(7.1%);TI像呈稍低信号9例(64.3%),等信号5例(35.7%);T2呈等信号7例(50%),稍高信号7例(50%);2例伴有囊性变,实质部分均匀强化,余12例均匀强化。根据MRI测量粗算肿瘤体积(长×宽×高×π/6),8.98~144.19 cm3,平均(47.07±21.86) cm3。肿瘤主体位置位于幕上4例,幕下9例,幕上下接近者1例。术前行MRA检查1例;MRV检查7例,其中有4例一侧横窦完全闭塞,2例一侧横窦部分闭塞,1例左侧横窦、乙状窦显示不清,直窦远端、窦汇及左侧横窦、右侧横窦近乙状窦区局部显示不清。
1.2 手术治疗 所有患者均采用俯卧位,根据肿瘤的主体位置选择适当的手术入路。肿瘤主体位于幕上4例,3例采用枕下小脑幕上入路,1例采用跨幕上下倒“L”型切口;9例幕下者,5例采用倒“L”型切口,3例采用后正中直切口,1例采用跨窦“T”型切口。1例幕上、下均有者,由于肿瘤巨大且穿入侧脑室枕角,采用颞枕部马蹄形切口。术前伴发脑积水4例中有1例术前采用侧脑室枕角穿刺。开颅时注意保护静脉窦,一般选择分块切除肿瘤。根据术前检查评估静脉窦通畅情况,如静脉窦完全闭塞,给予结扎后切除,若静脉窦尚通畅,则尽可能切除窦外肿瘤,静脉窦壁处残留肿瘤给予显微剥离,剥离困难者给予残留,不必追求全切。
1.3 术后辅助治疗及随访 对于肿瘤未完全切除者及WHO分级Ⅱ级者辅助放射治疗。每3个月随访一次,采取门诊复查或电话随访。门诊随访者行头颅CT或MRI复查及详细的体格检查。
2 结果
按脑膜瘤simpson切除分级标准,Ⅰ级切除5例,Ⅱ级切除4例,Ⅲ级切除4例,Ⅳ级切除1例。术中见肿瘤基底位于横窦、窦汇8例,窦汇2例,直窦、横窦及窦汇1例,窦汇、横窦、乙状窦1例,直窦、窦汇2例。术后病理提示:13例为典型脑膜瘤(WHO Ⅰ级),Ki-67阳性标记指数<5%;1例为非典型脑膜瘤(WHO Ⅱ级),Ki-67阳性标记指数>5%。术后出现硬膜下积液1例,随访时CT检查提示积液吸收。走路不稳、闭目难立1例,剧烈呕吐1例,一侧肢体肌力下降1例,上述症状经治疗后均好转。本组术后随访5~45个月,平均(23.60±12.82)个月。术后KPS评分:100分13例,90分1例。术后随访MRI检查提示:simpson Ⅰ级、Ⅱ级和Ⅲ级切除者未见肿瘤复发,simpsonⅣ级切除1例者体积无明显增加。本组无死亡病例,结果满意(典型病例影像学表现见图1)。
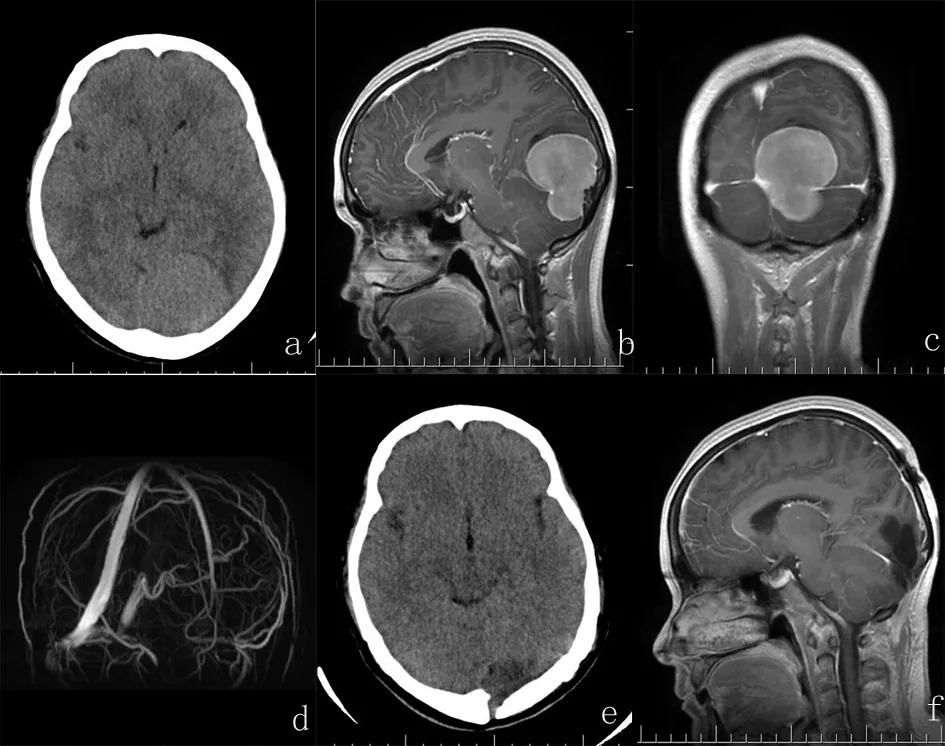
a:患者术前头颅CT,肿瘤呈等密度;b、c:患者术前MRI,提示脑膜瘤均匀强化,并起源于窦汇区;d:MRV提示左侧横窦完全闭塞不显影;e:术后复查头颅CT,提示肿瘤完全切除;f:术后14个月复查MRI,未见肿瘤复发。
图1 窦汇区脑膜瘤患者手术前后影像学资料
3 讨论
3.1 窦汇区脑膜瘤发病率 窦汇区脑膜瘤属于后内侧型小脑幕脑膜瘤,肿瘤起源于窦汇或侵入窦汇区,临床少见,其具体发生率尚无统计。据文献报道,小脑幕脑膜瘤的发生率占颅内脑膜瘤的2%~4%[2]及5%[3],均不超过5%,本文统计同期脑膜瘤患者247例,窦汇区脑膜瘤占5.7%,高于文献报道。
3.2 临床表现 窦汇区脑膜瘤的临床表现较隐匿,早期无特异性症状,病程长短不一,取决于肿瘤生长的位置及方向,以及是否早期侵犯静脉窦。当肿瘤压迫或侵犯主要静脉窦,特别是窦汇受累时,因静脉回流障碍而出现颅内压增高,或随着肿瘤生长至体积较大时亦会形成占位效应而引起颅内压增高。因此,窦汇区脑膜瘤常表现为头痛、头晕、呕吐等颅内压增高症状[1,4],本组病例中头痛是最早和最常见的症状,见于8例患者。走路不稳发生率仅次于头痛、头晕,见于3例患者,均为伴发脑积水者,且患者肿瘤对小脑压迫不明显,考虑由继发性脑积水引起。
3.3 术前评估 详细的术前影像学检查有利于手术切口的设计、术中操作、减少术后并发症。术前应常规行头颅CT及MRI检查,CT可显示肿瘤有无钙化,肿瘤周围骨质增生与破坏情况;MRI可初步判断肿瘤的血供及质地软硬情况,T1增强扫描明显强化提示肿瘤血供丰富,T2像肿瘤信号越高,提示肿瘤质地较软[5-6]。目前MRV已常规应用于静脉窦附近肿瘤的检查,可用于评价引流静脉和静脉窦通畅情况,有利于术中对静脉窦的处理[7],避免了DSA有创检查及增加患者负担,虽然DSA可以明确脑膜瘤与周围血管关系以及肿瘤的供血动脉,可辅助栓塞治疗减少肿瘤血供,但由于其并发症较多,广泛应用于脑膜瘤术前检查及辅助治疗仍有争议[8-9]。
3.4 手术入路 窦汇区脑膜瘤的手术入路应采取个体化方案,根据术前影像学检查提供的信息来确定手术入路,包括肿瘤大小、位置、生长方向、占位效应、颅骨是否侵犯、脑组织受压以及是否伴发脑积水等情况。窦汇区脑膜瘤手术围绕静脉窦进行,注意防止空气栓塞[1]。术前伴发脑积水者,可给予行脑室穿刺释放脑脊液。大多数患者采用单幕上或幕下入路即可,除非受入路角度和空间限制,无法直视下切除另一侧肿瘤,对于肿瘤主体位于幕上者,我们采用枕下小脑幕上入路为主,可充分暴露幕上肿瘤,幕上肿瘤分块切除后切开小脑幕暴露幕下残留肿瘤。对于肿瘤主体位于幕下者,我们采用枕部倒“L”型切口或后正中切口,对幕下肿瘤均能达到良好的暴露效果。
3.5 术中处理 窦汇区脑膜瘤位置特殊,开颅时注意对静脉窦的保护,避免损伤,如有损伤出血,可采用明胶海绵或肌肉轻轻压迫并脑棉覆盖。暴露肿瘤后先寻找肿瘤供血动脉,电凝切断后再行包膜内分块切除,切除肿瘤时动作轻柔,避免过度牵拉枕叶而引起全皮质盲[1]。对于残存的少许肿瘤有时需要切开小脑幕,切开小脑幕时注意保护脑组织及小脑幕窦。术中对窦汇区静脉窦的处理尤其重要,如术前影像学检查及术中发现静脉窦仍有血流,单纯切除受累静脉窦会有风险,应予保留[10-11],尽管可以缝合、修补、重建静脉窦[12],但未必均可成功,且耗时耗力并增加手术风险[13]。对肿瘤的切除程度应考虑到效益/风险比,如静脉窦完全闭塞,患者已耐受并已通过其他旁路静脉代偿,此时可切断静脉窦达到Ⅰ级切除,否则应仔细剥离窦壁处肿瘤,必要时将窦壁少许肿瘤残留,电凝烧灼灭活即可,留作术后放射治疗。
3.6 术后辅助治疗 位于深部的脑膜瘤以及毗邻重要血管神经等关键部位的脑膜瘤可选择立体定向放射治疗。 Pollock BE等研究表明,立体定向放射治疗对于WHO分级Ⅰ级者5年控制率为95%,WHO分级Ⅱ级者5年控制率为60%[14]。因此,立体定向放射治疗对于脑膜瘤术后辅助治疗效果较肯定。Velho V等认为脑膜瘤完全切除后仍有可能复发,而次全切除或部分切除后其复发率是完全切除的5倍和10倍[7]。因此,对于simpson Ⅲ~Ⅳ级切除者以及WHOⅡ级及以上者,术后应常规辅助立体定向放射治疗,但对于simpson Ⅱ级切除者是否需行放射治疗目前尚无定论。
窦汇区脑膜瘤临床较少见,详细的术前评估及术中对静脉窦的处理影响患者预后,对于完全闭塞的静脉窦可给予切除,对于尚且通畅的静脉窦不必追求肿瘤全切除,窦壁附近残留少许肿瘤留作术后放射治疗,避免窦汇区损伤而引起严重并发症。对于simpson Ⅲ~Ⅳ级切除者以及WHOⅡ级及以上者,术后应常规辅助立体定向治疗,并且需要密切随访早期发现肿瘤复发。
[1] 吴波,刘卫东,黄光富,等.窦汇区脑膜瘤的显微手术治疗[J].中华神经外科杂志,2010,26(1):72-74.
[2] HASHEMI M,SCHICK U,HASSLER W,etal.Tentorial meningiomas with special aspect to the tentorial fold:management,surgical technique,and outcome[J].Acta Neurochir(Wien),2010,152(2):827-834.
[3] AGUIAR PH,TAHARA A,DE ALMEIDA AN,etal.Microsurgical treatment of tentorial meningiomas:Report of 30 patients[J/OL].Surg Neurol Int,2010,1:36[2016-07-28].https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2940096.DOI:10.4103/2152-7806.66851.
[4] 周世聪,王光敏,陈艳荣,等.窦汇区脑膜瘤的手术治疗策略[J].中国医师进修杂志,2014,37(29):52-54.
[5] 毛承亮,唐凯,詹升全,等.巨大内侧型蝶骨嵴脑膜瘤的外科治疗[J].中国微侵袭神经外科杂志,2013,18(8):358-360.
[6] 杨少锋,林佩纯,张增良,等.蝶骨嵴内侧脑膜瘤的显微外科手术体会[J].中华神经外科杂志,2008,24(1):52-54.
[7] VELHO V,AGARWAL V,MALLY R,etal.Posterior fossa meningioma “our experience” in 64 cases[J].Asian J Neurosurg,2012,7(3):116-124.
[8] CARLI DF,SLUZEWSKI M,BEUTE GN,etal.Complications of particle embolization of meningiomas:frequency,risk factors,and outcome[J].AJNR Am J Neuroradiol,2010,31(1):152-154.
[9] SINGLA A,DESHAIES EM,MELNYK V,etal.Controversies in the role of preoperative embolization in meningioma management[J].Neurosurg Focus,2013,35(6):E17.
[10] 王鹏,余新光,林欣,等.89 例小脑幕脑膜瘤的显微外科手术治疗[J].中国微侵袭神经外科杂志,2007,12(2):62-65.
[11] 管玉华,赵东刚,姚龙飞,等.小脑幕巨大脑膜瘤的显微手术治疗[J].中国微侵袭神经外科杂志,2014,19(1):34-35.
[12] SINDOU M,AUQUE J,JOUANNEAU E.Neurosurgery and the intracranial venous system[J].Acta Neurochir Suppl,2005,94(1):167-175.
[13] 魏学忠,冯思哲,李智勇.侵及颅内主要静脉系统脑膜瘤的手术治疗[J].中华神经外科杂志,2004,20(1):6-9.
[14] POLLOCK BE,STAFFORD SL,LINK MJ.Stereotactic radiosurgery of intracranial meningiomas[J].Neurosurg Clin N Am,2013,24(4):499-507.
Microsurgical treatment of meningiomas in torcular herophili region
SHEN Jun,SHAO Xuefei,XU Zonghua,JIANG Xiaochun,XU Shanshui,LIU Cegang,DAI Yi,MAO Jie,FANG Xinyun
Department of Neurosurgery,The First Affiliated Hospital of Wannan Medical College,Wuhu 241001,China
Objective:To investigate the strategies by microsurgical treatment of meningiomas in torcular herophili region.Methods:The data,including clinical information,surgical approach,extent of the tumor removed,postoperative adjunctive treatment,were retrospectively analyzed in 14 cases of meningiomas at torcular herophili region treated by microsurgery in our hospital between November 2011 and April 2015.Results:By Simpson grading,the extent of tumor resection was in grade Ⅰ in 5 cases,gradeⅡ in 4,grade Ⅲ in 4,and grade Ⅳ in 1.Postoperative histopathology by WHO classification revealed that 13 cases were in grade Ⅰ and 1 case in grade Ⅱ.The complications included subdural effusion in 1 case,ataxia and Romberg′s sign in 1,severe vomiting in 1,and unilateral muscle weakness in another 1.The follow-up ranged from 5 to 45 months,with a mean(23.6±12.82)months.No death or relapse occurred.Conclusion:Careful preoperative planning,appropriate surgical approach,intraoperative venous sinus protection and evaluation of the extent of tumor removed plus needed postoperative adjunctive radiotherapy may reduce the risks of surgery and relapse for meningiomas in the torcular herophili region.
torcular herophili;transverse sinus;meningiomas;microsurgical treatment;stereotactic radiotherapy
1002-0217(2017)01-0068-03
2016-07-28
沈 军(1984-),男,住院医师,硕士,(电话)13965181360,(电子信箱)shenyuanziyan@163.com。
R 739.45
A
