影响持续性血液透析患者腰椎、股骨和颈骨密度危险因素的相关分析*
2017-01-19胡波李蓓睿符业王铁萍
胡波 李蓓睿 符业 王铁萍
(攀钢集团总医院肾内科,四川 攀枝花 617063)
影响持续性血液透析患者腰椎、股骨和颈骨密度危险因素的相关分析*
胡波 李蓓睿 符业 王铁萍
(攀钢集团总医院肾内科,四川 攀枝花 617063)
目的:观察尿毒症维持性血透患者骨密度降低发病情况、分析其影响因素。方法:选择2015年8月在我院维持性血透3月以上的99例尿毒症血透患者,使用双能X线测定腰椎、股骨颈骨密度,收集一般资料和生化指标。单因素分析骨密度的相关因素,多因素非条件logistic回归骨密度降低危险因素。结果:骨密度异常率73.73%,其中腰椎64.64%,股骨颈59例59.59%。非条件logistic回归分析结果:OSTA(腰椎:OR=0.775,P=0.01;股骨颈:OR=0.753,P=0.001);铁蛋白(腰椎:OR=1.003,P=0.07;股骨颈:OR=1.002,P=0.048);男性(股骨颈:OR=0.356,P=0.039)。结论:持续性血液透析(Maintenance hemodialysis, MHD)患者骨矿物质密度(Bone mineral density,BMD)降低常见,亚洲人的骨质疏松自我评估工具(Osteoporosis Self-assessment Tool for Asians,OSTA)、铁蛋白、性别是MHD患者骨密度异常的危险因素。
维持性血液透析;骨密度异常;铁蛋白
尿毒症维持性血透(Maintenance hemodialysis,MHD)患者骨折,尤其腰椎、髋部骨折后给患者带来极大痛苦甚至死亡,给家庭及社会造成极大的负担。慢性肾功能不全患者骨折的发生率较普通人群明显增加,骨密度(Bone mineral density,BMD)是目前评估骨折风险的最重要手段,骨密度每减少一个标准差,骨折风险增加1.4~2.6倍[1-3]。本文通过对MHD腰椎、股骨颈骨密度相关因素分析旨在尽量减少骨折的发生。
1 临床资料与方法
1.1 研究对象
从2015年8月在我院血透中心175名患者中选择99例患者,选择标准:(1)明确诊断为慢性肾功能衰竭尿毒症,血透3月以上;(2)开始血透年龄≥20岁;(3)所有患者均长期在我院诊治、有完整病历资料,(3)患者依从性好、规律透析、定期检验检查,同意本次研究。排除标准:(1)长期服用糖皮质激素;(2)各种严重心肺、肿瘤、肝胆疾病等疾病;(3)各种原因导致长期卧床不起或者不能独立行走的患者。
1.2 方法
1.2.1 基本数据采集
收集患者性别、年龄、开始血透时间、原发病、女性患者月经史、身高等一般资料。收集患者血透期间20月内(不足20月按实际已有)的干体重、血压;生化指标(日立7600全自动生化仪)血总钙、血磷等;以及电化学发光方法(仪器为ROCHE Elecsys2010)全段甲状旁腺素(Immunoreactive parathyroid hormone,iPTH)、血清铁蛋白(Ferritin,FER)资料,并计算平均值。计算体重指数(BMI)=体重(kg) /身高(m2);亚洲人骨质疏松自我筛查工具(Osteoporosis Self-assessment Tool for Asians,OSTA)=[体质量(kg)-年龄(岁)]×0.2。
1.2.2 腰椎、股骨颈骨密度测定
使用同一台双能X线骨密度仪(法国,Mebix-90型) 检测腰椎、股骨颈骨密度(BMD)。记录第1-4腰椎、股骨颈T 值(T-score)、Z 值(Z-score)。 患者的 BMD 值与本仪器所存的同民族、同地区、同性别正常人青年组(峰值骨量组)的平均值比较所得的标准差,用T值表示。患者的BMD值与同性别、同年龄的正常人平均值比较所得的标准差为Z值。
1.2.3 数据分组
2009年KDIGO指南”[1]指出,“骨质疏松症的定义对于CKD l~3期成年人是适用的。对于3期以后的CKD患者BMD低者应该被称为“CKD-MBD伴低BMD”。骨密度是否正常的判断标准:T值≥-1为骨密度正常,T值<-1为骨密度降低或骨密度异常,根据腰椎、股骨颈分别分为观察组(T值<-1)和对照组(T值≥-1)。
1.3 统计方法
应用SPSS17.0统计软件。采用Pearson相关分析,计量资料采用独立样本t检验;应用非条件Logistic回归Forward:LR法进行多因素危险因素回归分析,P<0.05 认为有统计学意义。
2 结果
本组共99例患者入组,男62例,女37例(绝经24例);原发性肾病57例,糖尿病肾病20例,高血压肾病12例,其他10例。骨密度降低73例(73.74%) 其中腰椎64例(64.65%),股骨颈 59例(59.60%),MHD患者基本情况以及单因素相关分析,见表1。
单因素分析提示影响腰椎BMD的因素:年龄、BMI、OSTA、平均动脉压、FER(P<0.05);影响股骨颈BMD的因素:年龄、OSTA、血清肌酐(P<0.05)。

表1 患者基本情况以及腰椎、股骨颈骨密度的单因素分析
分别以腰椎、股骨颈骨密度是否正常(0=正常,1=异常)进行多因素非条件logistic回归Forward:LR法回归分析:影响腰椎BMD的危险因素见表2,影响股骨颈BMD降低的危险因素见表3,在MHD患者中OSTA、FER是影响BMD降低的危险因素。OSTA越低,BMD降低的风险越高(腰椎OR=0.775,P=0.01;股骨颈OR=0.753,P=0.001);铁蛋白值越高,BMD异常的风险越高(腰椎OR=1.003,P=0.07;股骨颈OR=1.002,P=0.048)。性别是股骨颈BMD异常的影响因素,男性比女性患风险高(OR=0.356,P=0.039)。

表2 腰椎骨密度非条件logistic回归分析结果
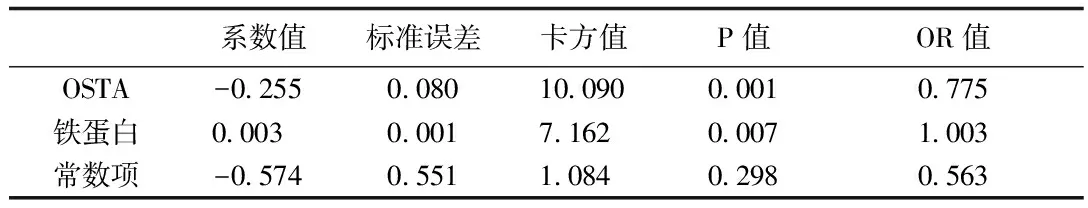
表3 股骨颈骨密度非条件logistic回归分析结果
3 讨论
随着人口老龄化、血液净化技术发展与推广,维持性血透(MHD)人数也越来越多、生存时间也越来越长,生存质量特别是骨健康问题日益引起人们关注[1]。有学者对普通老年性髋部骨折后预后进行了分析中,1年之内,死于各种合并症者达20%,而存活者中50%不能自理[4],而MHD患者因各种原因往往难以承受手术、预后可能更差。在国际骨质疏松基金会(International Osteoporosis Foundation,IFO)2004年世界骨质疏松大会上,英国谢菲尔德大学WHO代谢性骨病研究中心Johnell等对12个临床研究进行荟萃分析后认为,无论男性,还是女性,骨密度(BMD)均是十分重要的骨折危险因素,是很好的骨折(尤其是髋部骨折)预测指标。
肾性骨病(Renal bone disease,RBD)是肾功能不全的常见并发症。虽然骨密度(BMD)异常不是RBD的一种特异性临床类型,但无论RBD的组织学表现如何,多种骨病变均可导致骨量的减少[5]。RBD的确诊需要行病理活检,作为有创性检查,难以常规开展,骨密度因其损伤小,且可较早期了解骨量变化及骨矿化紊乱受损情况,易被患者接受,是目前RBD可靠、理想的早期诊断方法;也是监测CRF患者骨矿含量(Bone mineral content,BMC)及预测骨折危险性的较准确方法[6]。2009年KDIGO指南[1]指出RBD可以出现骨转化、骨矿化、骨容量、线性生长或骨强度的异常。本文通过对影响MHD患者BMD因素分析,以期能及早防止患者骨密度异常,减少MHD患者骨折的发生。我们遵循指南建议,对MHD患者按“CKD-MBD伴低BMD”进行讨论。
现有报道中,MHD患者伴低BMD的发病情况差别较大,但都远高于正常人群。本组资料中BMD正常26.27%,MHD患者伴低BMD73.73%,其中腰椎64.64%,股骨颈59.59%。Kurna-towska等[7]的研究显示67.5%患者BMD降低,与本组资料相似,Lobao[8]等观察48.5%患者BMD减低。王刚等[9]对312例MHD患者观察,BMD正常仅8.3%。笔者以为各组数据相差加大,可能与BMD检测的部位以及样本的选择相关,我们排除了已有骨质疏松后骨折、有糖皮质激素使用史、活动障碍以及各种心肺、肝脏、肿瘤等有明确可能导致骨密度异常因素的患者,当然也不能排除与影响患者生存质量的各组因素相关。
既往肾衰患者骨病预防、治疗主要在“钙离子”代谢领域研究,很少涉及“铁离子代谢"。本研究表明中,铁蛋白(FER)是腰椎、股骨颈BMD异常的危险因素。现有资料中鲜有对MHD患者骨密度与铁蛋白的相关研究,但在普通人群尤其是绝经期女性骨质疏松中两者相关研究较为多见;学者Guggenbuhl研究认为铁过载是骨量减少的一个独立危险因素[10],国内学者张林林[11]通过对435 名普通人群女性体检者研究认为,骨密度与血清铁蛋白升高存在相关性,与本研究相符合。在动物实验中减低铁负荷后,骨骼矿物质密度与未干预对照组比较显著增加[12]。其机制主要可能有:铁负荷过重通过铁蛋白及铁氧化酶作用来抑制成骨细胞增值、分化、矿化[13-14];铁蛋白通过氧化应激途径增加了骨吸收变化,进而产生骨微结构、骨成分、骨量等指标出现不良改变[15]。MHD患者因炎症反应、营养不良等因素可以出现铁蛋白增高;而铁剂作为治疗肾性贫血的常用药物在MHD中广泛使用,不合理使用铁剂必然会导致FER大幅增高,铁负载可能出现CKD-MBD伴低BMD应该引起大家重视。
亚洲人骨质疏松自我筛查工具(OSTA)是基于亚洲8个国家和地区绝经后妇女的研究,收集多项骨质疏松危险因素并进行骨密度测定,从中筛选出11个与骨密度具有显著相关的风险因素,再经多变量回归模型分析,得出能最好体现敏感度和特异度的2项简易筛查指标。本组资料提示OSTA与腰椎和股骨颈骨密度异常明显相关。笔者以为,在CKD-MBD伴低BMD的筛选中,此工具同样适用,可以弥补因骨密度检测费用高,仪器设备相对不足的限制。
性激素分泌减少会影响骨密度,甚至导致骨质疏松为大家所熟知,既往性别因素对骨密度的影响主要集中于女性,尤其是绝经期妇女。本组资料显示MHD患者中男性患者更容易出现股骨颈骨密度降低。人的成骨细胞有雄激素受体[16],男性激素和雌激素一样对骨密度有重要影响[17]。肾功能不全男性患者往往出现性激素紊乱,其机制:下丘脑-垂体功能异常、睾丸功能异常、高催乳血症、锌缺乏等因素[18]。国内学者张光[19]对224例普通人群研究后也认为,男性股骨颈骨量的丢失率和骨质疏松发病率都明显高于腰椎,较女性更易发生股骨颈骨折,所以重视男性骨密度,尤其是股骨颈骨密度的测量是非常必要的。
年龄、体重在普通人群中是导致骨质疏松的因素为大家所熟知,同时本组资料中血压、血清肌酐与骨密度在单因素分析也具有相关性,而多因素相关分析与骨密度异常无相关性。笔者分析其原因考虑:(1)本资料未考虑钙剂、骨化醇、双磷酸盐等药物对骨密度的影响;(2)平均动脉压、血清肌酐等可能与年龄、性别、营养等多种因素有关,其本身可能不是骨密度异常的独立危险因素。(3)可能与数据的收集与处理方式相关;(4)本组资料样本数较少,需要扩大样本量,进一步完善研究。
总之,血透患者中CKD-MBD伴低BMD常见,OSTA可以作为其筛选工具;铁负载是其影响因素;同时应警惕男性患者更容易出现股骨颈骨密度异常。
1 Moe SM, Drüeke TB, Block GA, et al. KDIGO clinical practice guideline for the diagnosis, evaluation, prevention, and treatment of chronic kidney disease-mineral and bone disorder (CKD-MBD)[J]. Kidney Int Suppl, 2009, 8(113): S1-S130.
2 Kanis JA, Borgstrom F, de Laet c, et a1. Assessment of fracture risk[J]. Osteoporosis Int, 2005, 16(6): 581-589.
3 路凌, 孟娜娜, 金超群, 等. 维持性血液透析患者骨密度异常相关因素分析[J].中国血液净化, 2015, 14(6): 325-327.
4 中华医学会骨质疏松和骨矿盐疾病分会. 原发性骨质疏松症诊治指南(2011年)[J]. 中华骨质疏松和骨矿盐疾病杂志, 2011, 04(1): 2-17.
5 Linclberg JS, Moe SM. Osteopomsis in end—state renal disease. Semin Nephrol, 1999, 19(2): 115-122.
6 Panuccio V, Enia G, Tripepi R, et al. Pro-inflammatory cytokines and bone fractures in CKD patients. An exploratory single centre study[J]. BMC Nephrol, 2012, 13(8): 134-134.
7 Kurnatowska I, Zygmunt A, Fijakowska-Morawska J, et a1. Hormonal activity of the hypophysial-gonadal axis versus the mineral bone density and specific markers of bone turnover in haemodialysis population [Article in Polish][J]. Pol Merkur Lekarski, 2006, 20(118): 408-412.
8 Lobao R, Carvalho AB, Cuppari L, et al. High prevalence of low bone mineral density in pre-dialysis chronic kidney disease patients: bone histomorphometric analysis [J]. Clin Nephrol, 2004, 62(6): 432-439.
9 王刚, 姜群, 张东亮, 等. 维持性血液透析患者骨质疏松患病情况及其危险因素分析[J]. 临床和实验医学杂志, 2013, 12(16): 1277-1279.
10Guggenbuhl P, Deugnier Y, Boisdet JF, et a1. Bone mineral density in men with genetic hemochromatosis and HFE gene mutation[J]. Osteoporos Int, 2005, 16(12): 1809-1814.
11张林林, 郑闽前, 徐小卒, 等. 435名女性体检者血清铁蛋白与骨密度的相关性[J]. 中华骨质疏松和骨矿盐疾病杂志, 2014, 7(1): 9-14.
12Liu G, Men P, Kenner GH, et al. Therapeutic effects of an oral chelator targeting skeletal tissue damage in experimental postmenopausal osteoporosis in rats[J]. Hemoglobin, 2008, 32(1-2): 181-190.
13Yamasaki K, Hagiwara H. Excess iron inhibits osteoblast metabolism[J]. Toxicol Lett, 2009, 191(2-3): 211-215.
14Zarjou A, Jeney V, Arosio P, et al. Ferritin ferroxidase activity: a potent inhibitor of osteogenesis[J]. J Bone Miner Res, 2010, 25(1): 164-172.
15Tsay J, Yang Z, Ross FP, et a1. Bone loss due to iron overload in a murine model: importance of oxidative stress[J]. Blood, 2010, 116(14): 2582-2589.
16Magaziner J, Simonsick EM, Kashner TM, et al. Surviva experience of aged hip fracture patients[J]. Am J Public Health, 1989, 79(3): 274-278.
17何涛,杨定焯,刘忠厚,等. 骨质疏松症诊断标准的探讨[J]. 中国骨质疏松杂志, 2010, 16(2): 151-156,104.
18王质刚. 血液透析在肾衰竭中的应用[J]. 中华临床医师杂志(电子版), 2009, 3(6): 897-903.
19张光,王桂芝,吕俊峰,等. 男性腰椎和股骨颈骨密度测量的临床价值[J]. 吉林大学学报(医学版), 2002, 28(5): 498-500.
Correlation analysis of risks of bone mineral density of lumbar spine and femoral neck on maintenance hemodialysis patients*
Hu Bo, Li Bei-rui, Fu Ye, Wang Tie-ping
(Department of Nephrology, General Hospital of Panzhihua Iron and Steel Group, Sichuan Panzhihua 617023)
Objective:To learn about the incidence and risk factors of the abnormal bone mineral density (BMD) in maintenance hemodialysis (MHD) patients. Methods: Ninety-nine MHD patients in our hemodialysis center in August 2015 were enrolled and received MHD treatment over 3 months. Lumbar and femoral neck BMD value were measured by X-ray absorptiometry and the age, gender, height, weight, dialysis vintage of patients were observed. The BMD data was analyzed by one-way ANOVA and logistic regression analysis was performed to identify the risk factors of the abnormal BMD. Results: The rates of abnormal BMD, lumbar femoral neck were 3.73%, 64.64%, 59.59%, respectively. The results of unconditional logistic regression showed that OSTA (lumbar: OR=0.775, P=0.01; femoral neck: OR=0.753, P=0.001), ferritin (lumbar: OR=1.003, P=0.07; femoral neck: OR=1.002, P=0.048). Male (femoral neck: OR=0.356, P=0.039). Conclusion: The prevalence of abnormal BMD was higher in MHD patients; OSTA, ferritin, gender were the risk factors for abnormal BMD.
Maintenance hemodialysis; Bone mineral density abnormality; Ferritin
攀枝花市科技局资助项目(编号:2015CY-5-32)
胡波,女,副主任医师,主要从事肾脏疾病临床诊治工作,Email:tffd123545464@163.com。
2016-8-29)
