不同标准诊断新生儿高胆红素血症治疗后心肌酶谱分析
2017-01-18韩娟
韩 娟
陕西省汉中市人民医院新生儿科(汉中723000)
不同标准诊断新生儿高胆红素血症治疗后心肌酶谱分析
韩 娟
陕西省汉中市人民医院新生儿科(汉中723000)
目的:探讨采用传统病理性黄疸和小时胆红素诊断标准对高胆红素血症患儿的临床和心肌酶检测结果。方法:对照组选择符合病理性黄疸的诊断标准患儿,研究组选择采用小时胆红素概念诊断的高胆红素血症患儿,观察两组患儿入院时和治疗后的血清总胆红素(TB),谷草转氨酶(AST)、乳酸脱氢酶(LDH)、肌酸激酶(CK)、肌酸激酶同工酶(CK-MB)。结果:研究组和对照组患儿治疗后TB、AST、LDH、CK、CK-MB较入院时均降低(P均<0.05)。入院时研究组TB较对照组低(t=19.48,P<0.05),AST、LDH、CK、CK-MB两组间差异均无统计学意义(P>0.05),治疗后研究组TB较对照组高(t=14.35,P<0.05),AST、CK及LDH两组间差异均存在统计学意义(P<0.05),但是CK-MB两组间差异无统计学意义(P>0.05)。结论:采用小时胆红素的概念对患儿进行诊断和治疗可以有效降低心肌酶值。
胆红素增高在适应宫外生活过程中的新生儿中常可见到,在健康新生儿中的黄疸比例占到了84%[1],大部分是自限的,部分患儿的血清胆红素值很高甚至发生胆红素脑病[2]。以往我们采用病理性黄疸概念,对患儿进行治疗,但血清总胆红素(Serllm total bilirubin,TB)水平对个体的危害性受机体状态和内环境等多种因素影响,因此不能简单地用一个固定的界值作为干预标准,目前国际上通用Bhutani曲线对高胆红素血症的危险性进行评估,国内也有专家研制了相关胆红素评估曲线[3]。2014年中华医学会儿科学分会新生儿组提出“新生儿高胆红素血症诊断和治疗专家共识”[4],我们开始使用小时胆红素对患儿进行监测和干预,取得了良好效果,下面将对采用这两种指标进行治疗的患儿作临床和心肌酶分析。
资料与方法
1 一般资料 收集我院2014年1月至2015年8月间收治的胎龄≥35周和<42周、出生体重≥2500g和≤4000g的以未结合胆红素升高的新生儿黄疸患儿为研究对象,其中对照组选择我院2014年1月至2014年10月以《儿科学》第7版关于新生儿病理性黄疸为诊断标准的新生儿黄疸患儿168例(男91例,女77例),胎龄(38.4±2.6)周,出生体重(3270±539)g,入院时间(94±36)h;研究组选择我院2014年11月至2015年8月采用小时胆红素[4]指标进行诊断的患儿132例(男71例,女61例),胎龄(39.2±2.1)周,出生体重(3369±501)g,入院时间(48±20)h。两组患儿均得到家属知情同意,均符合排除标准:①严重溶血性贫血、达到或超过换血标准的患儿;②具有明显感染,先天性心脏疾病的患儿;③存在先天性畸形、肝、肾、肺等器质性病变的患儿;④有血液、免疫等系统疾病的患儿;⑤有围生期窒息史的患儿;⑥存在其他可致皮肤黄染疾病的患儿。并在性别、胎龄、出生体重方面差异均无统计学意义(P>0.05),具有可比性。
2 研究方法 所有患儿入院时,进行常规检查包括生化指标:谷丙转氨酶、血清总胆红素(TB)、谷草转氨酶(Aspartate transaminase, AST)、乳酸脱氢酶(Lactic dehydrogenase, LDH)、肌酸激酶(Creatine kinase.CK)、肌酸激酶心肌同工酶(Mbisoenzyme of creatine kinase,CK-MB)等。对于符合新生儿高胆红素血症诊断标准的患儿进行蓝光照射治疗,并给予常规综合治疗,经复查胆红素后再决定是否需蓝光治疗。
3 观察指标 记录患儿入院时及1周后的血清总胆红素(TSB),谷草转氨酶(AST)、乳酸脱氢酶(LDH)、肌酸激酶(CK)、肌酸激酶同工酶(CK-MB)。

结 果
1 两组患儿治疗前后TB、AST、LDH、CK、CK-MB比较 见表1。两组患儿入院时TB、AST、LDH、CK、CK-MB较高,治疗后TB、AST、LDH、CK、CK-MB较入院时均降低,治疗前后比较有统计学差异(P<0.05)。
2 两组间患儿血清总胆红素、CK、CK-MB及LDH比较 见表1。入院时研究组血清总胆红素较对照组低(P<0.05),两组间差异存在统计学意义,CK、CK-MB及LDH心肌酶两组间差异均无统计学意义(P>0.05)。治疗结束后研究组血清总胆红素较对照组高,两组间差异存在统计学意义(P<0.05),CK及LDH两组间差异均存在统计学差异(P<0.05),但是CK-MB两组间差异无统计学意义(P>0.05)。
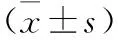
表1 两组患儿治疗前后TB、AST、LDH、CK、CK-MB比较
讨 论
多年来我们一直采用生理性黄疸和病理性黄疸的概念,对出现胆红素升高的患儿进行干预,所以导致部分患儿的过分干预或未及时发现胆红素升高的趋势,自2014年中华医学会儿科学分会新生儿学组形成了“新生儿高胆红素血症诊断和治疗专家共识”[4]后,我们也积极应用,本研究对应用不同概念的新生儿高胆红素血症患儿治疗前后的血清胆红素及心肌酶进行了分析。
本研究发现研究组患儿入院年龄较对照组小,治疗结束后研究组的胆红素值较对照组高,两组间差异有统计学意义,这与我们积极诊断高胆红素血症并评估患儿的高危因素有关。采用小时胆红素概念后,增加了高胆红素血症的监测力度,注重了高危因素的评估,及时对胆红素增高的患儿进行了治疗,这对于预防重度高胆红素血症以及重要器官的损伤均具有十分重要的意义,同时也减少了过度干预,节约了资源和时间,减少了患儿的痛苦。
我们进一步对治疗前后的检测结果分析发现:治疗前两组间胆红素值差异无统计学意义,但随着治疗后胆红素的降低,研究组的胆红素值较对照组高,两组间差异有统计学意义,同时AST、LDH、CK研究组的值较对照组低,两组间差异有统计学意义,CK-MB两组间差异无统计学意义。心肌酶中的AST、LDH、CK、CK-MB等是目前常用的心肌损害有关的检查项目[5],它们分布在全身组织中,特别是心、肝、肺、肾、脑中含量高,这些组织损伤后使细胞膜完整性丧失,AST、LDH、CK、CK-MB逸出,血清中含量增高。梁景忠等[6]分析发现:高胆红素血症的患儿心肌酶损伤与黄疸程度呈正相关。所以我们认为采用小时胆红素的概念对新生儿高胆红素血症进行干预和治疗更能有效降低心肌酶的值,这可能与及时发现患儿胆红素增高并积极采取措施相关。
近年随着对胆红素毒性作用的深入研究,发现胆红素对一些重要器官及免疫系统会不同程度的损伤[7]。国内对高胆红素血症患儿的心肌损伤的研究结论也不一致。本研究发现:研究组与对照组在入院时的心肌酶都有不同程度的增高,治疗结束后随着胆红素值的降低心肌酶值也是降低的,且前后具有统计学差异。所以我们认为胆红素增高后对组织是有一定程度的损伤,尤其从CK-MB中可以看出。在动物实验中,也发现内源性胆红素增高引起主动脉扩展,改变心肌功能作用的一致性[8]。还有研究发现:高胆红素血症新生儿心肌酶可升高达正常值15倍以上[9]。新生儿高胆红素血症引起心肌损害的病因及发病机制尚不清楚,可能是由于血清内胆红素含量过高,争夺白蛋白结合位点,引起与白蛋白结合的物质出现代谢异常,并干扰线粒体内氧化反应,从而引起心肌细胞肿胀、心肌损伤[10]。虽然新生儿高胆红素血症导致心肌受损的机制还不明确,心肌酶谱上升诊断心肌受损也不是绝对性的,但临床仍然不可忽视其参考价值。
[1] Bhutani VK, Stark AR, Lazzeroni LC,etal. Predischarge screening for severe neonatal hyperbilirubinemia identifies infants who need phototherapy [J]. J Pediatr, 2013,162(3):477-482.
[2] Vandborg PK, Hansen BM, Greisen G,etal. Follow-up of neonates with total serum bilirubin levels ≥25 mg/dL: A Danish population-based study [J]. 2012,130(1):61-66.
[3] Yu ZB,Dong XY,Han SP,etal.Transeutaneous bilirubin nomogram for predicting neonatal hyperbilirubinemia in healthy term and late-preterm Chinese infants [J].Eur J Pediatr,201l,170(2):185-191.
[4] 中华医学会儿科学分会新生儿学组,《中华儿科杂志》编辑委员会. 新生儿高胆红素血症诊断和治疗专家共识 [J].中华儿科杂志,2014,52(10):745-748.
[5] 张仙花.岩黄连治疗新生儿高胆红素血症63例[J].陕西中医,2013,34(7):786-787.
[6] 梁景忠,李彩芳.新生儿高胆红素血症心肌酶学检测及其临床意义[J].陕西医学杂志,2010,39(9):1242-1243.
[7] Das RR, Naik SS. Neonatal hyperbilirubinemia and childhood allergic diseases: a systematic review [J]. Pediatr Allergy Immunol,2015,26(1):2-11.
[8] Bakrania B, Du-Toit EF, Ashton KJ,etal. Hyperbilirubinemia modulates myocardial function, aortic ejection, and ischemic stress resistance in the Gunn rat [J]. Am J Physiol Heart Circ Physiol, 2014, 307(8): 1142-1149.
[9] Minucci A,Canu G,Gentile L,etal.Identmcation of a novel mulation in UDP-glucuronosyltransferase(UGTlAl) gene in a child with neonataI unconjugated hyperbilirubinemia [J].Clin Biochem,2013,46(1-2):170-172.
[10] Gao XY,Yang B,Hei MY,etal. Clinical study of myocardial damage induced by neonatal jaundice in normal birth weight term infants [J].Zhonghua Er Ke Za Zhi,2012,50(5):343-349.
(收稿:2016-06-08)
Clinical and myocardial enzyme characteristics of neonatal hyperbilirubinemia after treatment using different indicators for diagnosis
Han Juan.Department of Neonatology,
Hanzhong Municipal People’s Hospital of Shaanxi Province (Hanzhong 723000)
Objective: To describe the clinical and myocardial enzyme characteristics of neonatal hyperbilirubinemia after treatment using diagnostic standard of pathologic jaundice or hour-bilirubin. Methods:A descriptive study was carried out by reviewing the clinical files containing side-effect ,TB,AST,LDH,CK and CK-MB of neonatal who were diagnosed hyperbilirubinemia.Neonatal diagnosed pathological jaundice allocated to control group. Neonatal diagnosed using hour-bilirubin allocated to experimental group. Results: The experimental group was admitted to hospital more early (t=3.49,P<0.05). Two groups of children with TB, AST,LDH,CK and CK-MB on admission were lower after treatment(P<0.05).The experimental group was lower than control group of TB, AST,CK and LDH on admitting (P<0.05). However, there was no statistical significance of CK-MB value (P>0.05).Conclusion: Our results revealed that it can effectively reduce the value of myocardial enzyme with reference to the concept of the hour-bilirubin to diagnosis and treatment.
Jaundice,neonatal/therapy Jaundice,neonatal/blood Bilirubin/metabolism Lactate dehydrogenase/ metabolism
黄疸,新生儿/治疗 黄疸,新生儿/血液 胆红素/代谢 乳酸脱氢酶/代谢
R725.7
A
10.3969/j.issn.1000-7377.2017.01.010
