神经外科患者手术部位感染回顾性调查分析
2017-01-11商临萍
董 妞,商临萍
(1 山西医科大学护理学院,山西 太原 030001; 2 山西医科大学第一医院,山西 太原 030001)
神经外科患者手术部位感染回顾性调查分析
董 妞1,商临萍2
(1 山西医科大学护理学院,山西 太原 030001; 2 山西医科大学第一医院,山西 太原 030001)
目的 探讨神经外科患者手术部位感染(SSI)的特点及危险因素,为进一步防控SSI提供理论依据。方法采用回顾性调查方法,收集2015年1—12月某院神经外科收治患者病例资料,分析患者SSI情况及其危险因素。结果神经外科手术患者715例,发生SSI 40例,发生率为5.59%。脑血管术后患者SSI发生率为7.69%,居首位;其次是颅脑肿瘤,发生率为5.94%。40例SSI患者均为器官腔隙/颅内感染。不同手术类型、手术时间、住院时间、NNIS评分患者SSI发生率比较,差异均有统计学意义(均P<0.05)。结论神经外科患者SSI发生率与手术类型、手术时间、住院时间、手术危险指数等因素有关,应采取针对性的预防措施,降低SSI发生率。
神经外科; 手术部位感染; 危险因素; 医院感染
[Chin J Infect Control,2016,15(12):939-941]
手术部位感染(surgical site infection,SSI)是外科手术患者常见的并发症之一,居医院感染的第3位,仅次于呼吸道和泌尿道感染,占住院患者医院感染的14%~16%[1],占外科患者医院感染的35%~40%[2]。神经外科作为医院感染的高发科室[3-4],收治的患者具有病情危重、不同程度意识障碍、手术时间长、手术难度大等特点,因此更易发生SSI。加之抗菌药物难以通过血脑屏障,一旦患者发生颅内感染,病死率可高达57%[5]。本研究旨在对2015年1—12月神经外科收治的715例患者进行回顾性分析,探讨SSI的危险因素,为制定防治策略提供理论依据。
1 资料与方法
1.1 一般资料 选取2015年1—12月某院神经外科收治的715例手术患者作为研究对象,其中男性357例,女性358例;年龄8~85岁,平均(51.01±14.95)岁;术前住院时间0~21 d,平均(8.57±4.47)d。
1.2 诊断标准 SSI的诊断根据卫生部制定的《医院感染诊断标准(试行)》和《外科手术部位感染预防与控制技术指南(试行)》[6]进行诊断。器官/腔隙感染指无植入物者术后30 d以内、有植入物者手术后1年以内发生的累及术中解剖部位(如器官或者腔隙)的感染,至少具备以下情况之一:(1)放置于器官/腔隙的引流管有脓性引流物;(2)器官/腔隙的液体或组织培养有致病菌;(3)经手术或病理组织学或影像学诊断器官/腔隙有脓肿;(4)外科医生诊断为器官/腔隙感染。
1.3 监测方法 采用回顾性分析方法,制定神经外科SSI信息收集表,借助杏林医院感染实时监测系统,并查阅电子病历收集整理资料。信息收集条目包括:不同手术类型、不同手术时间、不同住院时间以及不同危险指数的患者SSI情况。危险指数评分标准(NNIS)参照卫生部制定的《医院感染监测规范》[7],综合手术时间、切口类型和术前麻醉评分(ASA)对患者进行危险指数分级。
1.4 统计分析 应用SPSS 13.0软件对数据进行统计分析,计数资料采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 SSI发生情况 神经外科收治的715例患者共发生SSI 40例,SSI发生率为5.59%,40例患者均为器官腔隙/颅内感染。感染发生在术后2~25 d,平均发生于术后(7.48±4.27)d。
2.2 不同疾病患者SSI发生率 以脑血管疾病患者SSI发生率较高,为7.69%,颅脑肿瘤次之(5.94%)。见表1。
2.3 SSI危险因素分析 结果表明,不同手术类型、手术时间、住院时间、NNIS评分患者SSI发生率比较,差异均有统计学意义(均P<0.05),而不同年龄、性别、ASA分级患者SSI发生率比较,差异均无统计学意义(均P>0.05)。见表2。
表1 神经外科不同疾病患者SSI发生情况
Table 1 Occurrence of SSI in patients with different diseases in department of neurosurgery
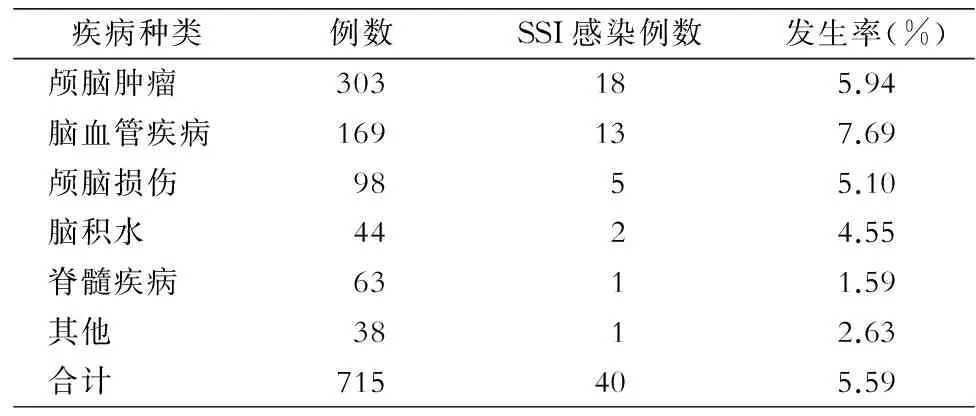
疾病种类例数SSI感染例数发生率(%)颅脑肿瘤303185.94脑血管疾病169137.69颅脑损伤9855.10脑积水4424.55脊髓疾病6311.59其他3812.63合计715405.59
表2 神经外科患者SSI危险因素分析
Table 2 Risk factors for SSI in patients in department of neurosurgery
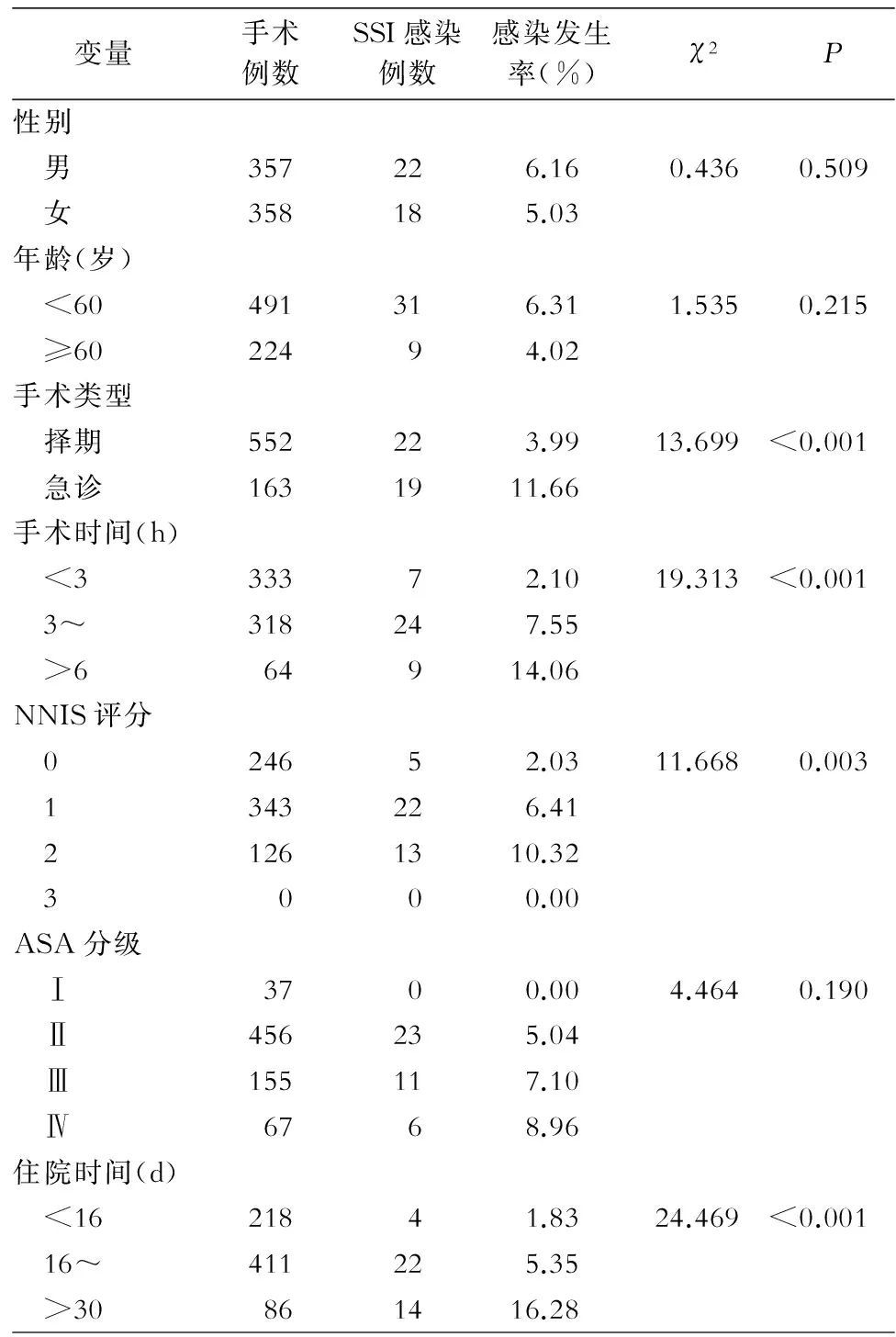
变量手术例数SSI感染例数感染发生率(%)χ2P性别 男357226.160.4360.509 女358185.03年龄(岁) <60491316.311.5350.215 ≥6022494.02手术类型 择期552223.9913.699<0.001 急诊1631911.66手术时间(h) <333372.1019.313<0.001 3~318247.55 >664914.06NNIS评分 024652.0311.6680.003 1343226.41 21261310.32 3000.00ASA分级 Ⅰ3700.004.4640.190 Ⅱ456235.04 Ⅲ155117.10 Ⅳ6768.96住院时间(d) <1621841.8324.469<0.001 16~411225.35 >30861416.28
2.4 SSI病原菌分布 对发生器官腔隙/颅内感染的40例患者脑脊液进行培养,共分离病原菌14株,其中多耐药凝固酶阴性葡萄球菌7株,泛耐药铜绿假单胞菌4株,多耐药棒状杆菌2株,敏感乌尔新不动杆菌1株。药敏结果显示凝固酶阴性葡萄球菌对磺胺类、大环内酯、林可酰胺类、头孢菌素类等抗菌药物耐药;铜绿假单胞菌对喹诺酮类、四环素类、碳青霉烯类等抗菌药物耐药。
3 讨论
神经外科是医院感染的高危科室,同时也是SSI的高发病区。本院自实施目标性监测以来,神经外科SSI发生率为5.59%,与吴琛等[8]学者的报道相近。
神经外科手术患者以颅内感染为主,且培养的细菌对多种抗菌药物耐药,合理应用抗菌药物,严防耐药菌的产生仍是我们面临的一大难题。原发疾病脑血管疾病、颅脑肿瘤、颅脑损伤患者的SSI感染率较高,分别为7.69%、5.94%、5.10%,主要与手术类型、手术方式的选择、手术时间的长短有关,此外脑血管病、颅脑损伤患者大多以急诊手术为主,术前准备不充分、术中清创不彻底也可能增加患者感染的风险。因瘤体所致消耗性损伤,机体防御功能低下,加之手术时间长、创伤大,颅内肿瘤患者更易发生感染。
神经外科手术患者发生SSI的危险因素较多,除原发疾病外,手术也对患者造成二次伤害,增加各种并发症的发生概率。本次回顾性调查结果显示,手术类型、手术时间、住院时间、NNIS评分是患者发生SSI的危险因素。(1)手术类型:急诊手术患者医院感染发生率是择期手术患者的2.92倍,可能与急诊患者病情突发且较严重,术前可能存在潜在的感染病灶,加之医护人员救人心切而未严格遵守无菌操作原则和规范执行手卫生有关。(2)手术时间:手术时间越长,患者发生SSI的概率越高。长时间的手术增加了脑组织暴露于空气中的时间,增加其与病原菌接触的机会。另一方面,随着时间的延长,各种定植在医护人员外科手套上的细菌量也随之增加,且有研究[9-10]表明,术中换手套能够降低感染风险。但术中更换手套在我国《外科手术部位感染预防与控制技术指南(试行)》[6]中并未提及,且临床观察发现多数医护人员术中更换手套的意识不强。李秀云等[11]的研究表明,术中肉眼难以发现的手套穿孔现象很常见,因此长时间的手术所致的手套穿孔或定植菌增加也会加大患者发生SSI的风险。(3)住院日数:发生SSI的风险随住院时间的延长而增加。医院本是人口密集的地方,同时也是细菌、病毒容易滋生的场所,加之手术部位天然屏障的破坏,容易导致感染。
手术环节的复杂,致使围手术期任何一项操作不慎均有可能增加患者发生SSI的风险,除以上提及的危险因素外,术前备皮不当、经鼻手术患者鼻腔未去定植、术中失血过多、不可避免的低体温等均可能增加患者发生SSI的风险。本组回顾性调查并未对每例患者进行全程床旁监测及出院后随访,若要明确手术患者在围手术期各个环节中面临的危险因素,还需进一步开展更精细的前瞻性调查研究。
[1] 徐敏,聂绍发,刘爱萍,等.综合医院外科手术部位感染的监测研究[J].中华疾病控制杂志,2005,9(4):358-359.
[2] Murray BW, Huerta S, Dineen S, et al. Surgical site infection in colorectal surgery: a review of the nonpharmacologic tools of prevention[J]. J Am Coll Surg, 2010, 211(6):812-822.
[3] 吴安华,文细毛,李春辉,等. 2012年全国医院感染现患率与横断面抗菌药物使用率调查报告[J].中国感染控制杂志,2014,13(1):8-15.
[4] 王燕炯,王蕊,金凤玲,等.国内医院外科系统医院感染现状的循证分析[J].中国循证医学杂志,2012,12(7):855-860.
[5] 谢多双.医院感染流行病学研究[D].武汉:华中科技大学,2011.
[6] 中华人民共和国卫生部.外科手术部位感染预防与控制技术指南(试行)[S].北京,2010.
[7] 胡梅,汤金红,江静静,等.2013—2014年住院患者医院感染调查分析[J].中外医学研究,2015,13(35):92-93.
[8] 吴琛,冯薇,乔美珍,等.神经外科手术部位感染目标性监测分析与对策[J].河北医药,2014,36(17):2628-2630.
[9] 徐博媛,王文好,谭彩姬,等.双层手套预防骨科手术感染率的分析[J].吉林医学,2012,33(13): 2857-2858.
[10] 赵泉,王强,张兰英,等.脑脊液分流术后感染的原因分析及护理干预[J].中国康复理论与实践,2014,20(5):497-500.
[11] 李秀云,徐敏,赵体玉.双层手套在外科手术中保护作用的调查研究[J].中华医院感染学杂志,2005,15(5): 504-506.
(本文编辑:张莹)
Retrospective analysis on surgical site infection in patients in department of neurosurgery
DONGNiu1,SHANGLin-ping2
(1NursingCollegeofShanxiMedicalUniversity,Taiyuan030001,China; 2TheFirstHospitalofShanxiMedicalUniversity,Taiyuan030001,China)
Objective To explore characteristics and risk factors for surgical site infection(SSI) in patients in the department of neurosurgery, so as to provide theoretical basis for prevention and control of SSI.Methods Clinical data of patients who were admitted to a department of neurosurgery from January to December 2015 were collected with retrospective survey method, SSI and risk factors in patients were analyzed.Results Among 715 patients undergoing neurosurgery, 40(5.59%) had SSI. SSI mainly occurred in patients following cerebral vascular surgery, accounting for 7.69%, followed by patients following intracranial tumor surgery(5.94%). 40 patients were all with organ space/ intracranial infection. Difference in SSI in patients with different types of operation, duration of operation, length of hospital stay, and National Nosocomial Infections Surveillance (NNIS) scores were all significant(allP<0.05).Conclusion Incidence of SSI in patients in the department of neurosurgery are related with operation type, duration of operation, length of hospital stay, and operation risk index, preventive measures should be taken to reduce the incidence of SSI.
neurosurgery; surgical site infection; risk factor; healthcare-associated infection
10.3969/j.issn.1671-9638.2016.12.010
2016-03-01
山西省科技攻关项目 (20140313012-6)
董妞(1990-),女(汉族),河南省商丘市人,护士,主要从事临床护理研究。
商临萍 E-mail:shanglp2002@163.com
R181.3+2
A
1671-9638(2016)12-0939-03
