奈达铂同步放化疗对Ⅰb2~Ⅱb期宫颈癌的治疗作用观察*
2017-01-07李彩红
李彩红
徐州医学院第二附属医院 放疗科(徐州 221006)
·论 著·
奈达铂同步放化疗对Ⅰb2~Ⅱb期宫颈癌的治疗作用观察*
李彩红
徐州医学院第二附属医院 放疗科(徐州 221006)
目的 探讨奈达铂同步放化疗对Ⅰb2~Ⅱb期宫颈癌的治疗效果和安全性。方法 对2009年2月至2012年9月徐州医学院第二附属医院收治且病历资料完整的Ⅰb2~Ⅱb期宫颈癌患者98例进行回顾性分析,98例患者依据治疗方案不同,分为同步放化疗组(n=47)及单纯放疗组(n=51),两组患者分别采用奈达铂联合放疗及单纯放疗治疗。采用电化学发光法及微粒子酶免疫分析法,检测治疗前后两组患者血清人细胞角蛋白21-1片段(CYFRA21-1)及人鳞状细胞癌相关抗原(SCC-Ag)水平变化;并比较两组相关免疫功能指标、近远期疗效及不良反应发生情况。结果 同步放化疗组治疗后,血清CYFRA21-1、SCC-Ag水平明显低于单纯放疗组(P<0.05);同步放化疗组患者治疗后,CD3+、CD4+、CD4+/CD8+及NK细胞均高于同期单纯放疗组(P<0.05);同步放化疗组近、远期疗效均明显优于单纯放疗组(P<0.05);同步放化疗组治疗期间,恶心、呕吐等胃肠道反应和骨髓抑制等血液系统毒性反应为0度的患者发生率明显低于单纯放疗组(P<0.05),而两组患者放射性膀胱炎和放射性直肠炎发生率比较,差异无统计学意义(P>0.05)。结论 奈达铂同步放化疗可明显提高Ⅰb2~Ⅱb期宫颈癌的治疗效果及远期生存率。
宫颈癌;奈达铂;顺铂;同步放化疗
宫颈癌是育龄妇女临床高发的恶性肿瘤之一,发病隐匿,发病率和死亡率仅次于乳腺癌。早期宫颈癌多采用手术治疗,而Ⅰb2~Ⅱb期宫颈癌主要采用放射治疗,但单纯放疗的效果并不理想,患者复发率及并发症发生率高,生存率低[1]。目前,以顺铂为基础的同步放化疗等宫颈癌综合治疗措施逐渐被推广应用,疗效明显,但在治疗过程中,患者常会出现骨髓抑制、胃肠道反应等而致化疗中止,放疗暂停[2]。奈达铂作为新型铂类药物,与顺铂相比,其水溶性好,毒性小,不良反应较轻,不易发生耐药[3-4]。本研究为观察奈达铂同步放化疗对Ⅰb2~Ⅱb期宫颈癌的临床疗效及安全性,对徐州医学院第二附属医院收治且使用奈达铂同步放化疗治疗的Ⅰb2~Ⅱb期宫颈癌患者进行回顾性分析,现报道如下。
1 资料与方法
1.1 临床资料
对2009年2月至2012年9月徐州医学院第二附属医院收治且病历资料完整的Ⅰb2~Ⅱb期宫颈癌患者98例进行回顾性分析,入选病例经病理学确诊为宫颈癌Ⅰb2~Ⅱb期。98例患者依据治疗方案不同,分为同步放化疗组(n=47)及单纯放疗组(n=51)。同步放化疗组患者年龄28~67(48.5±6.9)岁,其中,鳞癌35例,腺癌12例;Ⅰb2期12例, Ⅱa期29例,Ⅱb期6例。单纯放疗组患者年龄27~65(49.3±7.1)岁,其中,鳞癌35例,腺癌16例;Ⅰb2期13例,Ⅱa期31例,Ⅱb期7例。两组患者年龄、病情和临床分期一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
单纯放疗组首先采用三维适形放疗(3D-CRT)或调强放疗(IMRT)技术外照射放疗,6MV-X线直线加速器,靶区包括子宫、宫颈、阴道等原发肿瘤区域及骼总、骼外、骼内、闭孔、骶前淋巴结等区域和其周围组织。放疗5次/周,剂量2.0 Gy/次,总照射剂量为50 Gy。之后行腔内后装照射治疗,采用以铱192为放射源的后装放疗机,中间档铅治疗后,1次/周, 腔内后装治疗,每次A点剂量30~36 Gy/5~6 f。同步放化疗组在放疗开始间歇期,给予奈达铂30 mg/m2静脉滴注,1次/周,共化疗6周期。治疗期间,两组患者定期查肝功、肾功和血常规,必要时给予保肝、护肾、止吐及升白细胞等对症治疗。
1.3 观察指标
治疗前后分别采集两组患者空腹静脉血5 mL,3 000 r/min,离心半径13.5 cm,离心10 min,分离血清,分别采用电化学发光法及微粒子酶免疫分析法,检测两组患者血清人细胞角蛋白21-1片段(CYFRA21-1)及人鳞状细胞癌相关抗原(SCC-Ag)水平,CYFRA21-1参考值为3.3 mg/L,SCC-Ag参考值为1.5 mg/L。另取部分血样,经密度梯度离心后,采用流式细胞术,检测两组患者治疗前后外周血中淋巴细胞(CD3+、CD4+、CD8+T细胞)及NK细胞的比例变化,并计算CD4+/CD8+比值。比较两组近期、远期疗效以及治疗期间的不良反应情况。
1.4 疗效标准
疗效标准依据RECIST标准[5]进行制定,完全缓解(CR):肿瘤病灶完全消退;部分缓解(PR):肿瘤病灶体积缩小>50%;稳定(SD):肿瘤病灶体积缩小不足50%或增大不足25%;进展(PD):肿瘤病灶体积增大>25%或有新病灶。总有效率=(CR+PR)/总例数×100%,控制率=(CR+PR+SD)/总例数×100%。毒副反应依据WHO制定标准进行评价,0度:无毒副反应;Ⅰ度:轻度;Ⅱ度:中度;Ⅲ度:中度但无法耐受;Ⅳ度:严重毒副反应。
1.5 统计学分析

2 结果
2.1 两组治疗前后血清CYFRA21-1和SCC-Ag水平比较
两组治疗前血清CYFRA21-1、SCC-Ag水平比较,差异无统计学意义(P>0.05),治疗后血清CYFRA21-1、SCC-Ag水平较治疗前明显下降(P<0.05),同步放化疗组治疗后血清CYFRA21-1和SCC-Ag水平明显低于单纯放疗组(P<0.05)(表1)。

表1 两组治疗前后血清CYFRA21-1和SCC-Ag水平比较
注:与治疗前比较,*P<0.05
2.2 两组治疗前后外周血中淋巴细胞及NK细胞比例比较
两组治疗前外周血CD3+、CD4+、 CD4+/CD8+及NK细胞比例差异无统计学意义(P>0.05),治疗后CD3+、CD4+及CD4+/CD8+均明显降低,NK细胞比例明显升高(P<0.05);同步放化疗组患者治疗后, CD3+、CD4+、CD4+/CD8+及NK细胞均高于同期单纯放疗组(P<0.05)(表2)。
2.3 两组近期疗效比较 两组患者均获随访,无脱落病例,平均随访时间为(29.6±4.4)月,同步放化疗组的总有效率及控制率均明显高于单纯放疗组(P<0.05)(表3)。
2.4 两组远期疗效比较
两组1年生存率比较,差异无统计学意义(P>0.05),同步放化疗组患者3年生存率明显高于单纯放疗组(P<0.05),局部复发率及远处转移率明显低于单纯放疗组(P<0.05)(表4)。

表2 两组治疗前后外周血中T淋巴细胞亚群及NK细胞比例比较 ±s,%)
注:与治疗前比较,*P<0.05

表3 两组近期疗效比较 [n(%)]
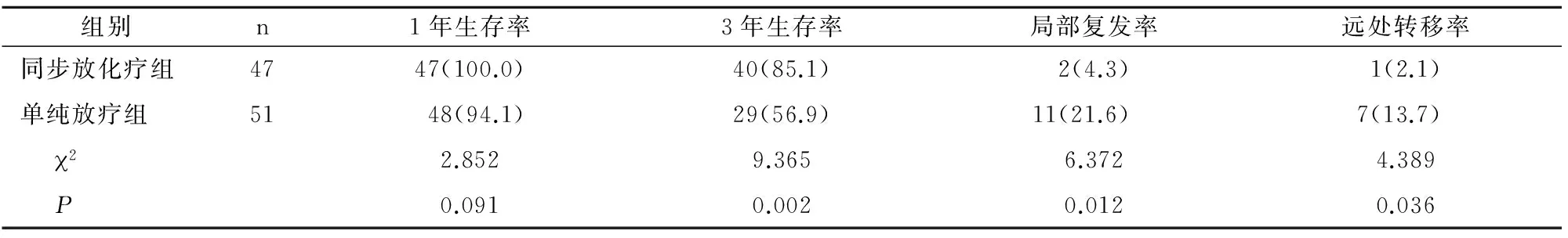
表4 两组远期疗效比较 [n(%)]
2.5 两组不良反应情况比较
同步放化疗组治疗期间恶心、呕吐等胃肠道反应和骨髓抑制等血液系统毒性反应为0度的患者比例明显低于单纯放疗组(P<0.05);而两组患者放射性膀胱炎和放射性直肠炎各等级比例比较,差异无统计学意义(P>0.05)(表5)。

表5 两组主要不良反应情况比较 [n(%)]
注:与单纯放疗组比较,*P<0.05
3 讨论
子宫颈癌发病率居世界女性生殖道恶性肿瘤的首位,近年来其发病率逐渐上升[5]。宫颈癌患者早期诊断率低、临床恶性程度高、病程进展快、术后5年生存率低,严重威胁女性身心健康。Ⅰb2~Ⅱb期宫颈癌患者往往需进行放疗来缩小肿瘤组织体积,以利于手术切除,但部分患者治疗后仍未达到满意效果,且随着放疗剂量的加大,毒性反应也随之增强[6-8]。同步放化疗是指在放疗的同时进行化疗,通过化疗药物,促使癌细胞同步进入放疗敏感期,并增加对放疗的敏感性,抑制癌细胞损伤后修复而发挥作用[9]。有研究[10]表明,同步放化疗治疗可明显提高Ⅰb2~Ⅱb期宫颈癌的控制率,降低复发转移率,提高患者生存率。
目前,Ⅰb2~Ⅱb期宫颈癌的治疗并没有统一标准。顺铂是以往临床最常用的铂类药物,但由于其具有较大的肝肾毒性反应,影响治疗效果和患者依从性[11]。奈达铂与顺铂分子结构相似,但其溶出度高,具有广谱的抗癌作用,毒性反应轻,不存在明显耐药性。CYFRA21-1和SCC-Ag是宫颈癌的标志物,其中,CYFRA21-1属于中间丝蛋白,是上皮细胞骨架的主要成分,在宫颈癌患者外周血及淋巴结等高表达;SCC-Ag是肿瘤相关抗原TA-4的亚型,在大部分宫颈癌鳞状细胞癌患者血清中浓度较高[4]。本研究结果显示,治疗后两组患者血清CYFRA21-1和SCC-Ag水平均较治疗前明显下降,且同步放化疗组下降更明显,说明同步放化疗可明显改善上述指标,对Ⅰb2~Ⅱb期宫颈癌患者治疗效果更为明显,与文献[12]报道相符。本研究中,同步放化疗组患者的总有效率、疾病控制率和3年生存率均明显高于单纯放疗组,而局部复发率及远处转移率均明显低于单纯放疗组,提示奈达铂同步放化疗可明显改善Ⅰb2~Ⅱb期宫颈癌患者的近远期疗效,尤其是提高其远期生存率,与文献[13]研究结果相符。
T淋巴细胞亚群和NK细胞是机体抗肿瘤的第一道防线,也是机体免疫反应中的重要组成部分。本研究结果显示,治疗后两组患者外周血中CD3+、CD4+T细胞及CD4+/CD8+均明显降低,NK细胞比例增加,且治疗后两组间差异有统计学意义(P<0.05),提示同步放化疗及单纯放疗均会对Ⅰb2~Ⅱb期宫颈癌患者造成一定的免疫抑制,因而同步放化疗免疫抑制作用有明显减轻[14];此外,化疗药物使肿瘤局部出现炎症反应,刺激机体抗肿瘤免疫功能增强。两组患者治疗期间不良反应均以胃肠道反应和骨髓抑制为主,同步放化疗组发生率明显高于单纯放疗组,但患者可耐受,经止吐、升白细胞等对症治疗后明显改善,仍可完成治疗;两组患者放射性膀胱炎和放射性直肠炎的发生率差异无统计学意义(P>0.05)。本研究结果表明,奈达铂同步放化疗较单纯放疗可明显提高Ⅰb2~Ⅱb期宫颈癌的近期临床疗效,改善患者的远期生存率[15]。 综上所述,奈达铂同步放化疗可明显提高Ⅰb2~Ⅱb期宫颈癌的治疗效果及远期生存率,具有较好的应用前景。
[1]章静菲, 王彤,武明辉,等.北京市1399例宫颈癌的流行现状及临床特点[J].中华医学杂志,2011,91(43):3058-3061.
[2]吴琼, 徐晓婷,姬磊,等.不同化疗方案同期联合放疗治疗中晚期宫颈癌的临床观察[J].临床肿瘤学杂志,2014,19(2):156-159.
[3]Ke Q H, Zhou S Q, Su X Y,etal. Analysis of the initial efficacy of nedaplatin combined with megestrol in concurrent chemoradiotherapy for advanced cervical cancer[J]. Zhonghua Zhong Liu Za Zhi, 2011, 33(8):629-631.
[4]吴琳, 王丽,魏栋辉,等.紫杉醇联合铂类方案治疗中晚期宫颈癌患者的临床研究[J].现代生物医学进展,2016,16(5):926-929.
[5]谢莺, 张庆华.新辅助化疗联合放疗与单纯放疗治疗局部晚期宫颈癌的疗效比较[J].临床和实验医学杂志,2013,12(6):445-446.
[6]Siegel R, Ward E, Brawley O,etal. Cancer statistics, 2011: the impact of eliminating socioeconomic and racial disparities on premature cancer deaths [J]. CA Cancer J Clin, 2011, 61(4):212-236.
[7]Takekuma M, Hirashima Y, Ito K ,etal. Phase II trial of paclitaxel and nedaplatin in patients with advanced/recurrent uterine cervical cancer: a Kansai Clinical Oncology Group study [J]. Gynecol Oncol , 2012, 126(3):341-345.
[8]武雅琴, 陆谔梅.同步放化疗和单纯放疗治疗局部晚期宫颈癌的临床观察[J].中外医学研究,2015,13(24):34-35.
[9]叶伟军, 曹新平,刘宏英,等.奈达铂与顺铂同期放化疗治疗中晚期宫颈癌的疗效观察[J].广东医学,2013,34(21):3323-3325.
[10] 张蕾, 唐杰,张娟娟,等.同步放化疗与单纯放疗治疗局部晚期宫颈癌的Meta分析[J].中华临床医师杂志(电子版),2014,8(15):2827-2832.
[11] 姚安梅, 李春燕,高尚风,等.局部晚期宫颈癌患者综合治疗的可行性分析[J].西安交通大学学报(医学版),2013,34(3):375-378.
[12] 高琴, 张丹丹, 白帆, 等. 紫杉醇联合铂类方案治疗中晚期宫颈癌患者的临床疗效及对血清 CYFRA21-1、SCC-Ag 的影响[J]. 疑难病杂志, 2015, 14(1):53-56.
[13] 宋红梅, 桂金川, 方向东, 等. 放疗联合紫衫醇奈达铂化疗治疗中晚期宫颈癌的临床观察[J].中外医学研究, 2012,10(11): 6-7.
[14] 李学真, 邹文,李敏,等.多西他赛联合卡铂同步放化疗门诊治疗中晚期宫颈癌的近期疗效观察[J].中国全科医学,2012,15(30):3523-3525.
[15] 王春霞, 吕红丽,朱慎梅,等.奈达铂和顺铂同步放化疗治疗晚期宫颈癌的临床疗效比较[J].肿瘤药学,2014,4(4):290-293.
Observation on the Therapeutic Effect of Nedaplatin Concurrent Chemoradiotherapy in the Treatment of Cervical Cancer at StageⅠb2~Ⅱb
LiCaihong.
DepartmentofRadiotherapy,TheSecondAffiliatedHospitalofXuzhouMedicalCollege,Xuzhou221006,China
Objective To explore the therapeutic effect and safety of nedaplatin concurrent chemoradiotherapy in the treatment of cervical cancer at stageⅠb2~Ⅱb. Methods The complete medical records of 98 patients with cervical cancer at stageⅠb2~Ⅱb treated in The Second Affiliated Hospital of Xuzhou Medical College from February of 2009 to September of 2012 were collected and analyzed retrospectively. Those patients were divided into the concurrent chemoradiotherapy group (n=47) and the radiotherapy group (n=51) according to the different treatment protocols. The patients in the concurrent chemoradiotherapy group were given the nedaplatin concurrent chemoradiotherapy, while the patients in the radiotherapy group received the radiotherapy alone. The methods of electrochemiluminescence (ECL) and particle enzyme immunoassay (MEIA) were adopted to detect the changes of serum CYFRA21-1 and SCC-Ag before and after treatment. Then the comparisons were made between the two groups in terms of the related immunological function indexes, the short-term and long-term efficacy and the adverse reactions. Results The levels of serum CYFRA21-1 and SCC-Ag in the concurrent chemoradiotherapy group were significantly lower than those in the radiotherapy group after treatment (P<0.05). The levels of CD3+, CD4+, CD4+/CD8+, and NK cell in the concurrent chemoradiotherapy group were significantly higher than those in the radiotherapy group in the corresponding periods (P<0.05). The short-term and long-term efficacy in the concurrent chemoradiotherapy group was significantly superior to that in the radiotherapy group (P<0.05). The occurrence rates of the gastrointestinal adverse reactions such as nausea and the toxic reactions of hematological system such as bone marrow suppression in the concurrent chemoradiotherapy group were significantly higher than those in the radiotherapy group (P<0.05), while there were no significant differences between the two groups in the occurrence rate of radiation-induced cystitis and rectitis (P>0.05). Conclusion The nedaplatin concurrent chemoradiotherapy can significantly enhance the therapeutic effect and long-term survival rate in the treatment of cervical cancer at stageⅠb2~Ⅱb.
Cervical cancer; Nedaplatin; Cisplatin; Concurrent chemoradiotherapy
http://www.cnki.net/kcms/detail/51.1705.R.20161216.1710.004.html
10.3969/j.issn.1674-2257.2016.06.005
江苏省医药卫生科研项目(No:1502000320)
R711.14
A
