肺心病合并冠心病患者血清sST2、NT-proBNP水平变化及意义
2017-01-06李生浩杜映荣徐肇元代敏李红娟周宇航吴颖洁
李生浩,杜映荣,徐肇元,代敏,李红娟,周宇航,吴颖洁
(昆明市第三人民医院,昆明650041)
肺心病合并冠心病患者血清sST2、NT-proBNP水平变化及意义
李生浩,杜映荣,徐肇元,代敏,李红娟,周宇航,吴颖洁
(昆明市第三人民医院,昆明650041)
目的 探讨肺心病合并冠心病患者血清可溶性人基质裂解素2(sST2)、N末端脑钠肽前体(NT-proBNP)水平变化及意义。方法 选取肺心病患者60例,将合并冠心病的22例患者作为C组,不合并冠心病的单纯肺心病患者38例作为B组。选取健康体检者30例作为A组。A组于体检当天、B组及C组于入院当天采肘静脉血5 mL,采用双抗夹心ELISA法检测血清sST2水平,采用化学发光法检测血清NT-proBNP水平。结果 B、C组血清NT-proBNP、sST2水平均高于A组(P均<0.05),C组血清NT-proBNP、sST2水平均高于B组(P均<0.05)。血清sST2与NT-proBNP水平呈正相关(r=0.593,P<0.01)。结论 肺心病合并冠心病患者的血清sST2、NT-proBNP水平均高于单纯肺心病患者,二者联合检测在肺心病合并冠心病的诊断中均具有较高的价值。
肺源性心脏病;右心衰竭;可溶性人基质裂解素2;N末端脑钠肽前体;肾功能
肺源性心脏病(以下简称肺心病)是中老年人常见的慢性病之一,最主要的病因为慢性阻塞性肺疾病(COPD),临床以外周浮肿、浆膜腔积液、肝肿大等右心衰竭征象为主要表现。肺心病患者同时合并冠心病发病率较高。N末端脑钠肽前体(NT-proBNP)是心力衰竭重要的生物学标志物[1],但受肾功能不全[2]、感染[3]等因素影响较大。血清可溶性人基质裂解素2(sST2)是一种受体蛋白,发生心力衰竭时因心肌细胞受到机械牵张而释放入血,可与特异性配体IL-33结合,导致IL-33无法与跨膜型ST2(ST2L)结合,从而失去ST2/IL-33通路对心脏的保护作用,故常称sST2为“诱骗受体”[4]。研究显示,sST2水平升高是扩张型心肌病、缺血性心肌病、高血压性心脏病等左心衰竭的预测因子[5]。但sST2对肺心病合并冠心病患者的诊断意义尚不明确。2015年10~12月,我们对肺心病合并冠心病患者的血清sST2及NT-proBNP水平进行了检测,并与单纯肺心病患者比较,探讨肺心病合并冠心病患者血清sST2、NT-proBNP水平变化及意义。
1 资料与方法
1.1 临床资料 选取同期我院收治的肺心病患者60例,男31例、女29例,年龄(68±13)岁。将有明确冠心病病史及通过冠状动脉CT检查确诊合并冠心病的22例患者作为C组,不合并冠心病的单纯肺心病患者38例作为B组。肺心病诊断标准参照中华医学会呼吸分会2013年制定的《慢性阻塞性肺疾病(COPD)诊治指南》中对肺心病的诊断标准[6]。冠心病诊断标准参照2013年《ESC稳定性冠状动脉疾病管理指南》中对冠心病的诊断标准[7]。纳入标准:年龄≥45岁;既往有明确肺心病史;既往有明确COPD病史(或肺功能测定证实为COPD);出现外周浮肿、肝肿大、胸腔积液等肺心病临床表现;通过心电图、超声心动图和胸部CT检查证实为肺心病。排除标准:左心扩大、左心室射血分数≤45%或肺淤血;发热;急性心肌梗死;心肌炎;恶性肿瘤;急性创伤;脑血管意外;肝硬化;败血症;消化道出血;肺动脉栓塞;肾小球肾炎、肾病综合征、多囊肾、肾囊肿、泌尿系感染及梗阻;拒绝签署知情同意书。选取同期在我院体检的健康体检者30例作为对照组(A组),男14例、女16例,年龄(65±14)岁。三组间年龄、性别、BMI、糖化血红蛋白A1c、空腹血糖差异无统计学意义。患者均签署知情同意书。本研究通过昆明市第三人民医院伦理委员会批准。
1.2 血清sST2、NT-proBNP水平检测 A组于体检当天、B组及C组于入院当天采肘静脉血5 mL,采用双抗夹心ELISA法测定血清sST2水平,采用化学发光法检测血清NT-proBNP水平。
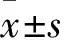
2 结果
2.1 各组血清sST2、NT-proBNP水平比较B、C组血清NT-proBNP、sST2水平均高于A组(P均<0.05)。C组血清NT-proBNP、sST2水平均高于B组(P均<0.05)。见表1。
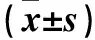
表1 各组血清sST2、NT-proBNP水平比较
注:与A组比较,*P<0.05;与B组比较,#P<0.05。
2.2 肺心病患者血清sST2与NT-proBNP水平的关系 血清sST2与NT-proBNP水平呈正相关(r=0.593,P<0.01)。
3 讨论
肺心病是因肺组织结构和(或)功能异常,导致肺动脉压增高,最终引起右心扩张、肥厚等右心系统重构的一种心脏病,最常见的病因是COPD,我国40岁及以上人群COPD的患病率高达8.2%[8]。肺心病所致的心力衰竭占所有失代偿性心力衰竭的10%~30%[9]。临床常见肺心病合并冠心病的情况,冠心病因可导致心肌缺血、缺氧、心肌舒缩能力下降,将使肺心病患者更易于发生心力衰竭,增加致死致残的机会,进一步降低生活质量。
NT-proBNP是目前常用的心力衰竭诊断指标之一。NT-proBNP为由心室肌细胞合成的激素原前体,裂解后去除26个氨基酸的信号肽,以含108个氨基酸的pre-proBNP形式分泌,随后再次裂解并等量释放出具有活性的BNP片段和无活性的NT-proBNP片段。NT-proBNP半衰期较BNP长,临床上广泛应用于心力衰竭的诊断。对于左心衰竭,NT-proBNP的敏感性及特异性均较高,且与不良预后密切相关[1]。研究发现,右心衰竭患者血清NT-proBNP水平也明显升高[10]。但因易受感染[3]、肾功能不全[2]等多种因素干扰而降低其特异性,临床应用受到一定的限制;且有研究[11]发现,左心衰竭患者NT-proBNP高于肺心病右心衰竭的患者,说明NT-proBNP在左右心功能不全中的诊断价值有所差别,可能与左右心室壁对容量负荷及压力负荷的承受能力不同有关。蔺雪峰等[12]研究证实,稳定型心绞痛、不稳定型心绞痛、心肌梗死患者血清NT-proBNP水平均升高,表明NT-proBNP水平受到冠心病的影响。本研究发现,B、C组血清NT-proBNP高于A组,且C组血清NT-proBNP水平均高于B组,提示单纯肺心病及肺心病合并冠心病患者的血清NT-proBNP水平均升高,且肺心病合并冠心病患者的血清NT-proBNP水平高于单纯肺心病患者,表明NT-proBNP可作为肺心病右心功能不全的诊断指标。
除NT-proBNP外,sST2也是当前心力衰竭生物学标志物领域的热点研究对象。研究表明,sST2可反映心室的压力负荷和容量负荷,并与心肌重构相关。心肌细胞中存在IL-33/ST2L信号途径,参与炎症反应、细胞凋亡及心肌重构等。sST2可替代ST2L作为“诱骗受体”中和IL-33,从而阻断IL-33对心脏的保护作用[4],尤其是抗心肌重构的作用。Bayes-Genis等[13]研究表明,ST2对慢性心力衰竭的远期预后价值超过了包括NT-proBNP在内的多种传统危险因子,如纽约心功能分级、肾小球滤过率、左心室射血分数等。研究[14]发现,敲除sST2基因可导致严重的心肌肥厚和间质纤维化,而抗sST2抗体封闭sST2后,则可以减弱心肌肥厚和间质纤维化的程度。sST2诊断心力衰竭的敏感性略低于NT-proBNP,可能与其产生机制、释放时相、释放速率有关[15]。但以上研究主要针对左心功能不全。右心室壁厚度仅为左室壁的1/3左右,承受机械牵张的能力不同,左心功能不全的心力衰竭生物学标志物,是否同样适用于右心功能不全尚不明确。Zheng等[16]研究发现,特发性肺动脉高压(IPAH)患者的sST2水平与心指数、肺血管阻力呈正相关,能反映IPAH的严重程度,认为sST2能作为肺动脉高压(PAH)病情恶化的独立预测因子。Agoston-Coldea等[17]研究也证实,sST2有助于对COPD所致PAH的诊断和预后评估。Chida等[18]研究发现,PAH患者的NT-proBNP、sST2与心功能分级有很好的相关性,其水平升高与不良预后显著相关。本研究发现,B、C组血清sST2水平高于A组,且C组血清sST2水平均高于B组,提示单纯肺心病及肺心病合并冠心病患者的血清sST2水平均升高,且肺心病合并冠心病患者的血清sST2水平高于单纯肺心病患者,表明sST2可作为肺心病右心功能不全的诊断指标。本研究发现,sST2和NT-proBNP间呈正相关性,表明二者均可作为诊断肺心病合并冠心病患者的敏感生物学标志物。
综上所述,肺心病合并冠心病患者的血清sST2、NT-proBNP水平均高于单纯肺心病患者,二者在肺心病合并冠心病的诊断中均具有较高的价值。
[1] Troughton R, Michael Felker G, Januzzi JL Jr. Natriuretic peptide-guided heart failure management[J]. Eur Heart J, 2014,35(1):16-24.
[2] Takase H, Dohi Y. Kidney function crucially affects B-type natriuretic peptide (BNP), N-terminal proBNP and their relationship[J]. Eur J Clin Invest, 2014,44(3):303-308.
[3] 张帅,张虹霞,林蕊艳,等.氮末端脑钠肽前体在不同降钙素原水平社区获得性肺炎患者中的临床意义研究[J].中国全科医学,2015,16(19):2301-2305.
[4] Sanada S, Hakuno D, Higgins LJ, et al. IL-33 and ST2 comprise a critical biomechanically induced and cardioprotective signling system[J]. J Clin Invest, 2007,117(6):1538-1549.
[5] 丁兵. IL-33及可溶性ST2在心力衰竭中的价值和意义[D]. 苏州:苏州大学,2014.
[6] 中华医学会呼吸病学分会慢性阻塞性肺疾病学组 慢性阻塞性肺疾病诊治指南(2013年修订版)[J]. 中国医学前沿杂志(电子版), 2014,6(2):67-79.
[7] Montalescot G, Sechtem U, Achenbach S, et al. 2013 ESC guidelines on the management of stable coronary artery disease: the Task Force on the management of stable coronary artery disease of the European Society of Cardiology [J]. Eur Heart J, 2013,34(38):2949-3003.
[8] Zhong N, Wang C, Yao W, et al. Prevalence of chronic obstructive pulmonary disease in China: a large, population-based survey[J]. Am J RespirCrit Care Med, 2007,176(8):753-760.
[9] Han MK, McLaughlin VV, Criner GJ, et al. Pulmonary diseases and the heart[J]. Circulation, 2007,116 (25):2992-3005.
[10] 单长波,范建新.慢性阻塞性肺疾病致右心衰竭 NT-proBNP 水平和 Tei 指数相关性[J].国际呼吸杂志, 2016,36(5):358-360.
[11] 肖靖华.血浆脑利钠肽前体检测在COPD合并慢性肺源性心脏病中的诊断价值[D].广州:暨南大学,2015.
[12] 蔺雪峰,石爽,张丽琴. 冠心病患者血清hs-CRP、NT-proBNP、ADMA检测及其临床意义[J]. 陕西医学杂志, 2016,45(1):104-105.
[13] Bayes-Genis A, de Antonio M, Vila J, et al. Head-to-head comparison of 2 myocardial fibrosis biomarkers for long-term heart failure risk stratification: ST2 versus galectin-3[J]. J Am Coll Cardiol, 2014,63(2):158-166.
[14] Ciccone MM, Cortese F, Gesualdo M, et al. A novel cardiac bio-marker: ST2: a review[J]. Molecules, 2013,18 (12):15314-15328.
[15] 徐亚妹,葛均波. 新型心衰标志物sST2的生物学特征和临床意义[J]. 中华检验医学杂志,2015,38(7):498-501.
[16] Zheng YG, Yang T, He JG, et al. Plasma soluble ST2 levels correlate with disease severity and predict clinical worsening in patients with pulmonary arterial hypertension[J]. Clinical Cardiology, 2014,37(6):365-370.
[17] Agoston-Coldea L, Lupu S, Hicea S, et al. Serum levels of the soluble IL-1 receptor family member ST2 and right ventricular dysfunction[J]. Bio Med, 2014,8(1):95-106.
[18] Chida A, Sato H, Shintani M, et al. Soluble ST2 and N-terminal pro-brain natriuretic peptide combination, Useful biomarker for predicting outcome of childhoodpulmonary arterial hypertension[J]. Circ J, 2014,78(2):436-442.
云南省昆明市官渡区科技局社会发展与科技惠民计划资助项目(官科计字2015S01号)。
杜映荣(E-mail: dyr_km@163.com)
10.3969/j.issn.1002-266X.2016.46.020
R541.5
B
1002-266X(2016)46-0068-03
2016-04-20)
