颅脑CT影像表现与ICP相关性分析
2017-01-05王佳音康德智林元相方文华姚培森
王佳音,康德智,林元相,方文华,姚培森
颅脑CT影像表现与ICP相关性分析
王佳音,康德智,林元相,方文华,姚培森
目的 回顾性分析证明通过评分量表对颅脑CT影像学特征转化的数值与颅内压(ICP)之间具有的相关性,探索并形成可预测ICP的CT评分量表,用以指导临床治疗。方法 收集我科行单纯的有创ICP监测的患者66例。以鹿特丹分级评分表作为原始的CT评分量表,在此基础上创建了5个新CT评分量表。将患者颅脑CT平扫影像表现通过CT评分量表转化为数值,与其相对应的ICP值进行相关性分析。结果 通过评分量表转化的CT评分值与其行对应的ICP具有相关性(P<0.01)。其中新CT评分量表-1相关系数最大。结论 CT评分值与ICP具有明显的相关性。新CT评分量表-1能够较好的预测ICP,评分超过5分时提示ICP值超过20 mmHg,需进一步进行临床干预。
鹿特丹分级评分表;新CT评分量表;颅内压;相关系数
随着有创颅内压(ICP)监测技术及设备的日益完善,其在神经外科中的应用已比较成熟。根据ICP的变化随时调整治疗方案,提高治愈率,已经得到许多神经外科医师的肯定[1]。由于进行有创ICP监测的费用高,在中国许多基层医院仍无法实行。本研究的重点在于证明CT影像学特征与ICP之间具有的相关性,通过CT的影像学表现初步评估患者的ICP,以指导临床治疗。
1 资料与方法
1.1 一般资料 收集2013年1~12月福建医科大学附属第一医院神经外科患者共66例。年龄1~81(32.5±1.8)岁。其中男35例,女31例。动脉瘤12例,脑外伤16例,脑肿瘤21例,脑出血(动脉瘤破裂除外)15例,静脉窦血栓溶栓术后出血1例,亚急性硬膜下血肿1例。纳入标准:①患者入院置入ICP监测装置(Camino、Codman脑室型或脑实质型装置),均未行其它手术,术后24 h内进行第一次颅脑CT平扫。②置入ICP探头后,颅脑CT检查前60 min未实施引起颅内压改变的操作,或使用引起颅内压改变的药物。③无合并糖尿病、高血压等其它基础疾病。排除标准:①有行ICP装置置入术以外的手术操作。②术后进行临床操作:如腰穿、腰大池置管等。③患有其它基础疾病,如糖尿病、高血压等。
1.2 方法 鹿特丹分级评分表(见表1)是将CT影像学表现通过评分量表转化为评分值的一个评分量表。以该评分表为基础,增加了 “有无脑沟脑回的消失”形成新CT评分量表-1(正常0分,受压、消失1分),余项未变(见表2);将“硬膜外脑损伤”拆为“有无幕上血肿”和“有无幕下血肿”形成新CT评分量表-2,余项未变;将“中线移位”增加了移位大于10 mm这一分项,形成新CT评分量表-3,余项未变;将“脑室内出血或蛛网膜下腔出血”拆为“有无脑室内出血”和“有无蛛网膜下腔出血”形成新CT评分量表-4,余项未变;将以上所有的改变项组合形成新CT评分量表-5,余项未变。每次进行CT影像学评分时,按包括鹿特丹分级评分表在内的共计6个评分量表分别进行评分。ICP值取CT检查前60 min内的ICP平均值(每10 min读取1次ICP值)。检查前60 min,患者处于安静平稳状态,未进行临床操作或使用引起颅内压改变的药物。
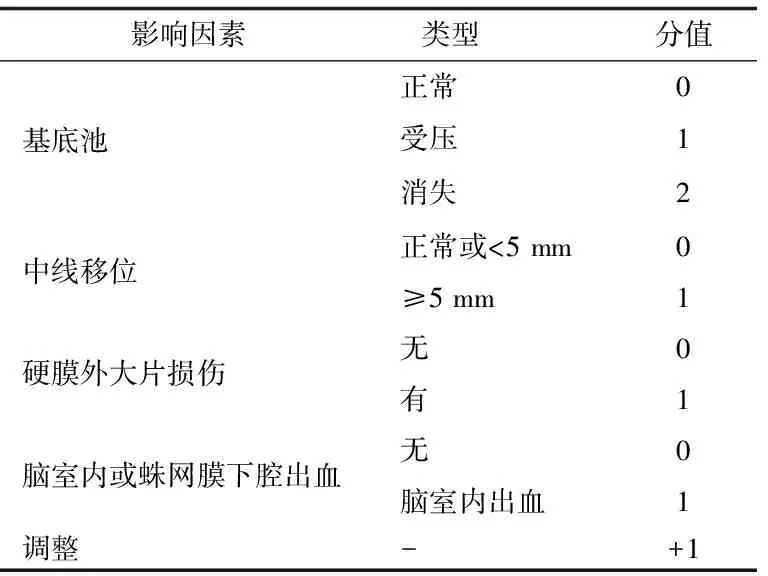
表1 鹿特丹分级评分表
鹿特丹分级评分表的调整是所有评分均加1分,是为了与格拉斯哥昏迷评分标准(GOS)评分表及另一个CT影像学分级表Marshall CT classification of TBI相适应[2]。
1.3 统计学方法 采用SPSS 19.0统计学软件,将CT评分值与ICP进行双变量相关性分析。各新CT评分量表所得CT评分值与所对应的ICP进行线性回归分析。检验水准α=0.05。
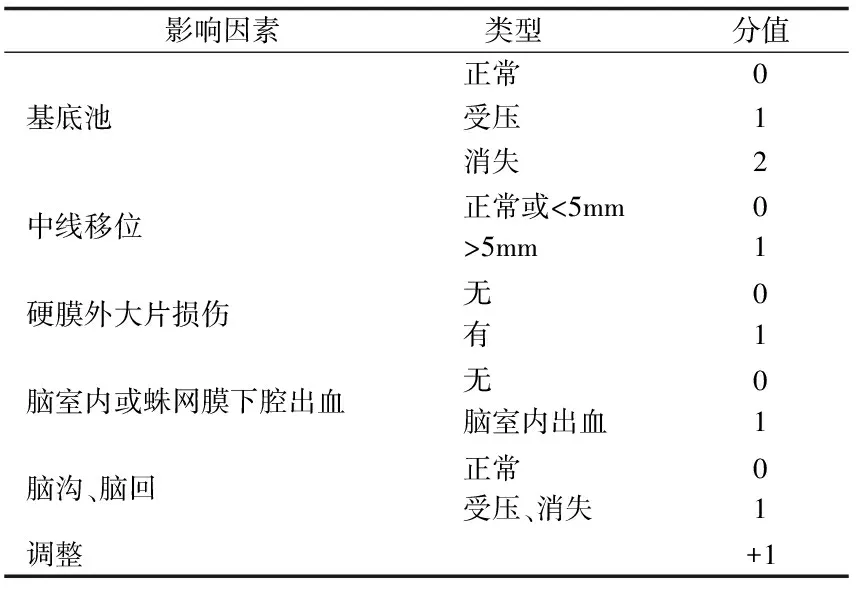
表2 新CT评分量表-1
2 结 果
CT影像学表现通过6个量表的转化分别取得6批新的CT评分值,均与ICP呈正相关,见表3。
经统计后得出:新CT评分量表-1较鹿特丹分级评分表的相关系数增加了0.300,是相关系数最大的。再将新CT评分量表-1所得CT评分值与所对应的ICP进行线性回归分析(见图1)。

表3 CT评分值与ICP的相关性
从图1可以得出,当评分等于5分时,其对应的ICP等于20 mmHg,由此可知当评分>5分时,需要对患者进行降压处理。当评分等于7分时,对应ICP大于30 mmHg,提示患者颅内压极高,应该手术治疗。
3 讨 论
鹿特丹分级评分表是由影像学医师所创,对CT的影像学表现进行评分。有研究证明CT的影像学评分与GCS评分存在负相关[2, 3];Bobinski 等[4]证明CT的影像学评分与GOS评分有明显正相关。而ICP是否与CT评分值存在相关性,目前尚未有相关报道。本研究初步证明了ICP与CT评分值存在相关性,但是鹿特丹分级评分表中仍有许多能引起ICP改变的因素未考虑。本研究通过回顾性分析,提过寻找更多的影响因素以进一步完善CT评分量表。
新CT评分量表-1在鹿特丹分级评分表的基础上增加了“脑沟脑回的改变”[5]项,统计计算相关性系数结果为r=0.845(P<0.01),CT评分值与ICP有强相关性,相关系数较鹿特丹分级评分表相关系数增加了0.300。将ICP值分成三层[6]:当ICP持续<15 mmHg时,颅内压在正常范围,临床上无需特殊处理;当ICP持续≥15 mmHg≤20 mmHg时考虑颅高压,但此时可予加强临床观察,暂不需降压处理;当ICP持续>20 mmHg时则需进行临床干预[7]。新CT评分量表-1的CT评分值与ICP进行等级相关性分析r=0.729(P<0.01),具有强相关性。新CT评分量表-1所得CT评分值与所对应的ICP进行线性回归分析,得出当CT评分值>5时,ICP>20 mmHg需要进行临床干预。
新CT评分量表-2在鹿特丹分级评分表的基础上将“硬膜外脑损伤”改为“幕上血肿”“幕下血肿”两项[8],相关系数较鹿特丹分级评分表相关系数减少了0.073。可能是幕上、下的血肿在未引起脑疝时,仅有颅腔内局部压力升高,对于整体颅内压影响并不大。使用脑实质型的颅内压监测装置如果血肿处于颅内压探头所在处的硬膜外,会使所测得的ICP明显升高,且随着脑搏动周期其ICP变化较大,甚至在患者出现咳嗽或憋气等动作时会使ICP异常升高。使用脑室型的颅内压监测装置,如果血肿与放置的脑室同侧或不同侧所得ICP存在偏差。所以其相关性不如鹿特丹分级评分表。
新CT评分量表-3在鹿特丹分级评分表的基础上改进了“中线移位”这一项[9],相关系数较鹿特丹分级评分表相关系数减少了0.047。根据最新《美国颅脑损伤处理指南》中线移位大于5 mm提示颅内压升高,而本研究所提示的中线移位大于10 mm是否较移位大于5 mm ICP升高更严重暂无报道,而移位处于二者之间时ICP是否就一定大于移位5 mm,小于移位10 mm的,现国内外暂无报道。所以其相关性不如鹿特丹分级评分表。
新CT评分量表-4在鹿特丹分级评分表的基础上将“脑室内出血或蛛网膜下腔出血”分为两项[10],相关系数较鹿特丹分级评分表相关系数减少了0.073。 我们考虑患者出现脑室内出血并发蛛网膜下腔出血,按照鹿特丹分级评分表仅能加一分,故将其分开进行评分,相关系数反而减少了。
新CT评分量表-5综合了所有的改变因素,相关系数较鹿特丹分级评分表相关系数减少0.092。
CT评分值与ICP存在相关性,只能说是反应了一种趋势。如能改进研究方法,进行前瞻性研究,统一颅内压监测装置的厂家和装置类型。尽量取得能反应患者真实的ICP(取值应在患者术后行第一次CT检查前尽量排除影响颅内压的因素,连续观察颅内压的变化趋势,通过统计分析取一个最能真实反映患者颅内压的值)[11]。最理想是建立患者的ICP数据库,便于与CT评分量表转化的数值进行统计学分析。继续研究的重点是如何进一步完善CT评分量表,充分考虑各个影响因素,并使评分表简练,便于评分。
综上所述,CT影像学特征通过评分量表转化的数值与ICP具有明显的相关性。新CT评分量表-1能较好的预测ICP值,当评分>5分时提示ICP值>20 mmHg时需进一步临床干预。因此,新CT评分量表-1对临床治疗具有一定的指导作用,但也不能否认其它量表的作用,特别是鹿特丹分级评分表在国际上是得到认可的,而本文的新CT评分量表-1仅代表作者个人的观点,只是一个临床上的小发现,未经权威证实,接下来还有许多研究工作需要进行。
[1] 秦德广,黄文勇,邓略初,等. 去骨瓣减压术中持续颅内压监测的意义[J]. 临床神经外科杂志,2015,12(4):303-305.
[2] Bobinski L,Olivecrona M,Koskinen LO.Dynamics of brain tissue changes induced by traumatic brain injury assessed with the Marshall,Morris-Marshall,and the Rotterdam classifications and its impact on outcome in a prostacyclin placebo-controlled study[J].Acta Neurochir(Wien),2012,154(6):1069-1079.
[3] Mattioli C,Beretta L,Gerevini S,etal.Traumatic subarachnoid hemorrhage on the computerized tomography scan obtained at admission: a multicenter assessment of the accuracy of diagnosis and the potential impact on patient outcome[J].J Neurosurg,2003,98(1):37-42.
[4] Bobinski L,Olivecrona M,Koskinen LO.Dynamics of brain tissue changes induced by traumatic brain injury assessed with the Marshall,Morris-Marshall,and the Rotterdam classifications and its impact on outcome in a prostacyclin placebo-controlled study[J]. Acta Neurochir (Wien),2012,154(6):1069-1079.
[5] Zhang L,Bae J,Hardy WN,etal.Computational study of the contribution of the vasculature on the dynamic response of the brain[J].Stapp Car Crash J,2002,46:145-164.
[6] Bratton SL,Chestnut RM,Ghajar J,etal.Guidelines for the management of severe traumatic brain injury.VI.Indications for intracranial pressure monitoring[J].J Neurotrauma,2007,24 Suppl 1:S37-S44.
[7] 黄齐兵,张源,苏雨行,等.重型颅脑损伤患者的颅内压监测与预后的相关性[J].中华医学杂志,2013,93(23):1788-1790.
[8] Fernandes HM,Siddique S,Banister K,etal.Continuous monitoring of ICP and CPP following ICH and its relationship to clinical,radiological and surgical parameters[J].Acta Neurochir Suppl,2000,76:463-466.
[9] Chen W,Belle A,Cockrell C,etal.Automated midline shift and intracranial pressure estimation based on brain CT images[J].J Vis Exp,2013(74):3791,3871.
[10] Dahlqvist MB,Andres RH,Raabe A,etal.Brain herniation in a patient with apparently normal intracranial pressure:a case report[J].J Med Case Rep,2010,4:297.
[11] Smielewski P,Lavinio A,Timofeev I,etal.ICM+,a flexible platform for investigations of cerebrospinal dynamics in clinical practice[J].Acta Neurochir Suppl,2008,102:145-151.
(2016-07-16收稿 2016-11-16修回)
(本文编辑 刘喜元)
362000福建泉州,福建医科大学附属第二医院神经外科(王佳音); 350000福州,福建医科大学附属第一医院神经外科(康德智、林元相、方文华、姚培森)
康德智, E-mail: kdz9988@sina.com
R 445.3
B
10.16485/j.issn.2095-7858.2016.06.020
