胃镜下诊治时机对肝硬化上消化道出血患者预后的影响
2016-12-24杜进璇
胡 珉 杜进璇 陈 新
·临床研究·
胃镜下诊治时机对肝硬化上消化道出血患者预后的影响
胡 珉 杜进璇 陈 新
肝硬化是由多种病因反复作用形成的,以弥漫性肝脏损伤和门静脉高压为主要表现的慢性进行性肝脏疾病[1],晚期常并发上消化道出血、肝性脑病、继发感染等严重并发症。上消化道出血是肝硬化晚期较常见的并发症,病死率较高[2]。胃镜已经成为上消化道出血较为重要的诊疗方法[3],但治疗时机的选择目前仍然存在争议,尽早行胃镜下止血可以明确出血部位并及时进行治疗。但也有研究认为,早期行胃镜下止血会增加再次出血的可能[4]。本研究对既往行胃镜止血的140例肝硬化合并上消化道出血患者的预后进行分析,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取2011年1月至2014年10月在新疆医科大学第六附属医院以及新疆维吾尔自治区人民医院北院行胃镜下止血(急性上消化道出血者,或经药物止血无效者)的肝硬化合并上消化道出血患者共140例,进行回顾性分析研究。140例患者中男89例、女51例,年龄45~72岁,平均(59.09±13.44)岁,其中乙型肝炎肝硬化82例(58.57%)、酒精性肝硬化20例(14.28%)、丙型肝炎肝硬化16例(11.43%)、自身免疫性肝硬化10例(7.14%)、原发性胆汁性肝硬化9例(6.34%)、原因不明3例(2.14%)。食管静脉曲张破裂出血98例(70.00%)、门脉高压性胃病出血36例(25.71%)、消化性溃疡出血3例(2.14%)、急性胃黏膜病变3例(2.14%)。根据胃镜下止血时机分为3组:A组(首次出血后8 h内行胃镜下止血)48例、B组(首次出血后8~24 h内止血)49例、C组(首次出血后24~48 h内止血)43例。纳入标准:(1)对麻醉剂及治疗药物无过敏史;(2)顺利完成胃镜下止血治疗;(3)患者或家属知情同意。排除标准:(1)随访资料不完整;(2)合并胃癌及肝细胞癌、重度胃溃疡、门脉高压性胃病者;(3)住院期间自动出院的患者。3组患者在年龄、性别、民族、病情严重程度、入院初始血红蛋白(Hb)含量、出血性质、身体基础状况等方面均无统计学差异(P>0.05),具有可比性。
1.2 研究方法
1.2.1 基础治疗 所有患者入院后立即行心电监护,快速建立静脉通道,根据出血量进行补液(包括平衡液、全血、血浆代用品等),血压过低者给予多巴胺,同时给予质子泵抑制剂。当患者循环基本稳定时(在多巴胺维持下血压未显著降低)行床旁急诊胃镜诊治。
1.2.1 胃镜止血 术前均口服盐酸达克罗宁胶浆1支行咽部麻醉,并由患者或家属签署知情同意书。根据出血部位、出血量分别采取一种或多种止血方法,具体包括:(1)黏膜下注射冰生理盐水止血,使用1∶10 000的肾上腺素盐水药物喷洒止血;(2)用wilson-cook多连发套扎器,自食管胃连接部对曲张静脉呈螺旋形进行套扎;(3)经内镜分层推注法在曲张静脉或出血灶周围血管注入组织胶及硬化剂;(4)内镜下钛夹止血。
1.2.3 观察指标 (1)出血部位检出率:在胃镜诊疗过程中确定出血部位,并记录检出所用时间,超过30 min仍未检出者,即可认定为未检出。(2)并发症发生率:指患者实施胃镜止血后1周内并发症的发生情况,包括出血、胸痛、感染、栓塞、穿孔等,并记录并发症的发生时间。(3)再出血发生率:参照2008年肝硬化门静脉高压食管胃静脉曲张出血的防治共识意见[5],出血控制后再次出现活动性出血,表现为呕血或便血、收缩压下降>20 mmHg(1 mmHg=133.32 Pa)或者心率增快>20 次/min、Hb下降>30 g/L。早期再出血指出血控制后72 h至6周内出现活动性出血;晚期再出血指出血控制6周以后出现活动性出血。1周内进行每日随访,1~2个月为每周随访,3个月至12个月为每月1次电话随访,共随访12个月。(4)病死率:指因肝硬化而死亡的患者,随访12个月。
1.3 统计学方法
采用SPSS20.0进行数据录入和统计学分析,计数资料采用χ2检验,计量资料比较采用t检验;应用生存分析方法对不同时机胃镜下止血患者的出血部位检出率、病死率、并发症的发生率及再出血发生率等进行比较,检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 患者出血部位检出率的比较
经卡方检验结果显示,3组患者出血部位的检出率不同,其中A组出血部位的检出率显著高于C组,差异具有统计学意义(P<0.05),见表1。经生存分析发现,3组的检出时间分布均不相同(log-rankχ2=7.00,P=0.03),A组检出所用时间显著少于C组,差异有统计学意义(P<0.05),见图1。
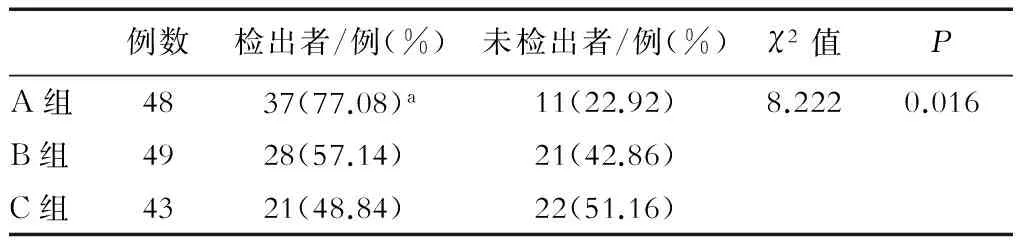
表1 患者出血部位的检出率比较
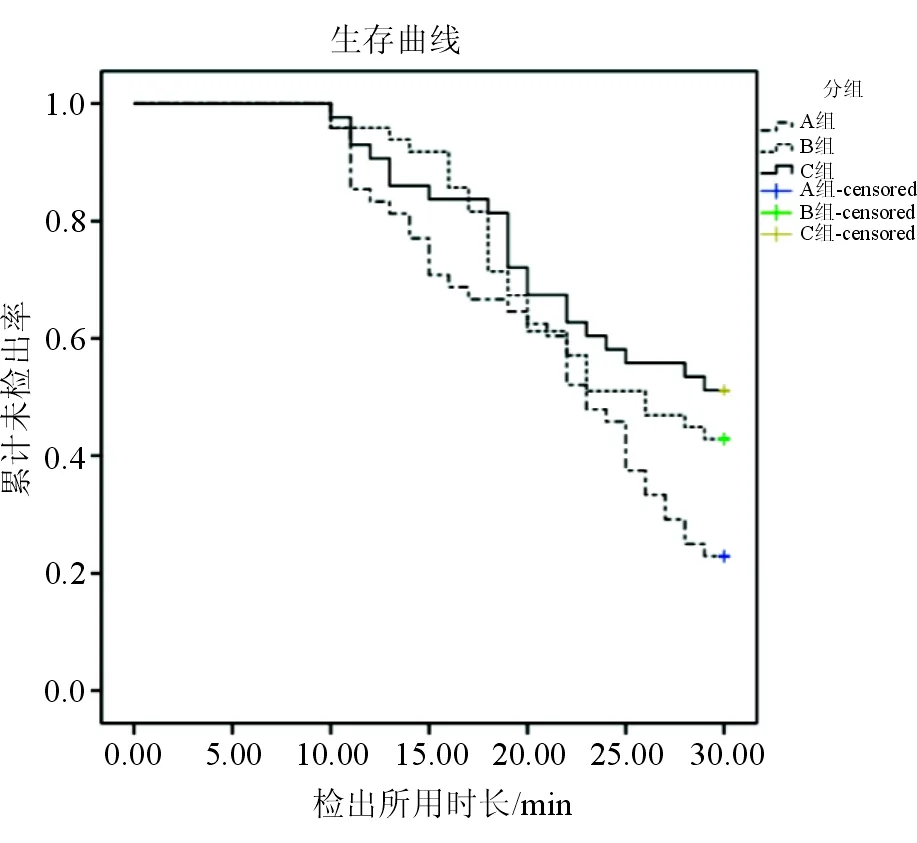
图1 3组患者出血部位检出率的生存分析
2.2 患者并发症发生率的比较
本研究结果显示,3组并发症发生率的比较差异无统计学意义(P>0.05),见表2。生存分析结果显示,3组并发症发生的时间差异也无统计学意义(log-rankχ2=1.29,P=0.525),见图2。
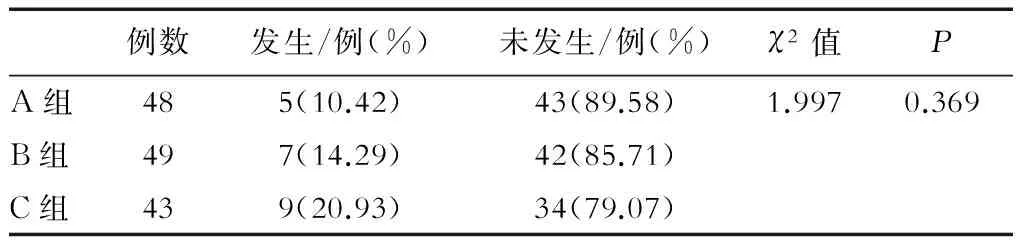
表2 患者并发症发生率的比较
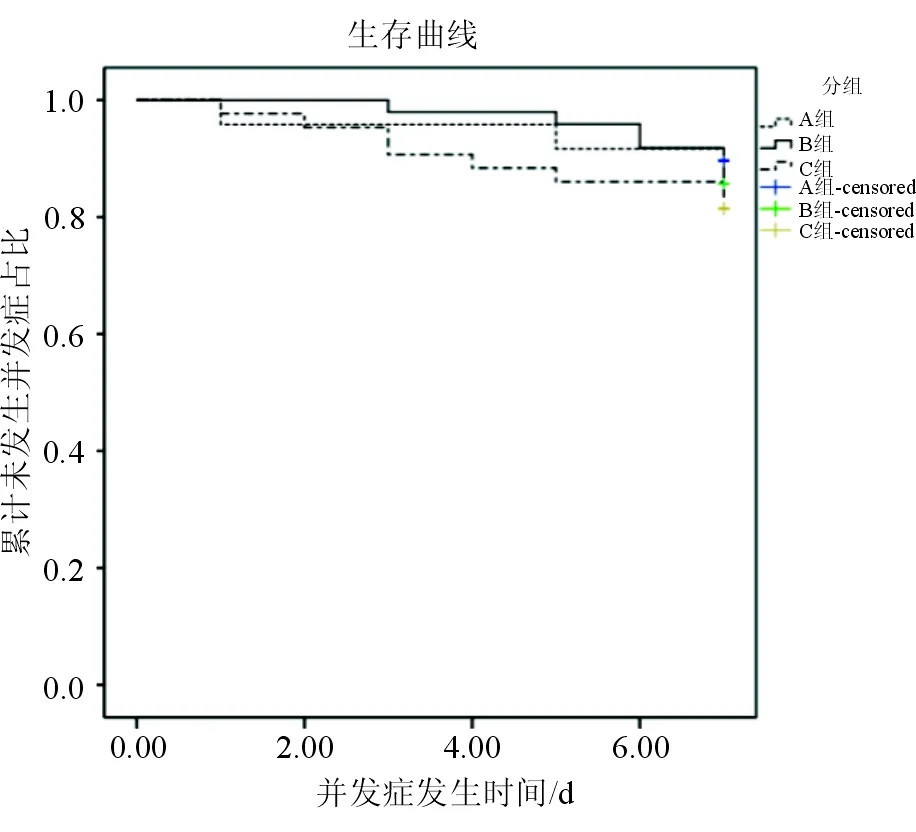
图2 患者并发症发生率的生存分析
2.3 患者住院时间及输血量的比较
本研究结果显示,3组患者住院时间及输血量之间的差异具有统计学意义。经两两比较发现,C组住院时间高于A组,差异具有统计学意义(P<0.05);C组的输血量高于A组以及B组,且差异均有统计学意义(P均<0.05),见表3。

表3 患者住院时间及输血量的比较
2.4 患者再出血率的比较
结果显示,3组患者早期发生再次出血的概率差异有统计学意义。进一步两两比较发现,C组再出血发生率显著高于A组,差异具有统计学意义(P<0.05)。3组患者晚期再出血率的差异无统计学意义(P>0.05),见表4。生存分析结果显示,3组间早期再出血时间差异具有统计学意义(log-rankχ2=8.544,P=0.014),其中A组再出血的时间少于C组,且差异有统计学意义(P<0.05);而晚期3组间的差异无统计学意义(log-rankχ2=0.742,P=0.690),见图3。
2.5 患者病死率的比较
本研究结果显示,3组患者早期、晚期病死率之间的差异无统计学意义(P>0.05),见表5。生存分析结果也显示,3组患者死亡时间比较的差异无统计学意义(log-rankχ2=0.963,P=0.618),见图4。
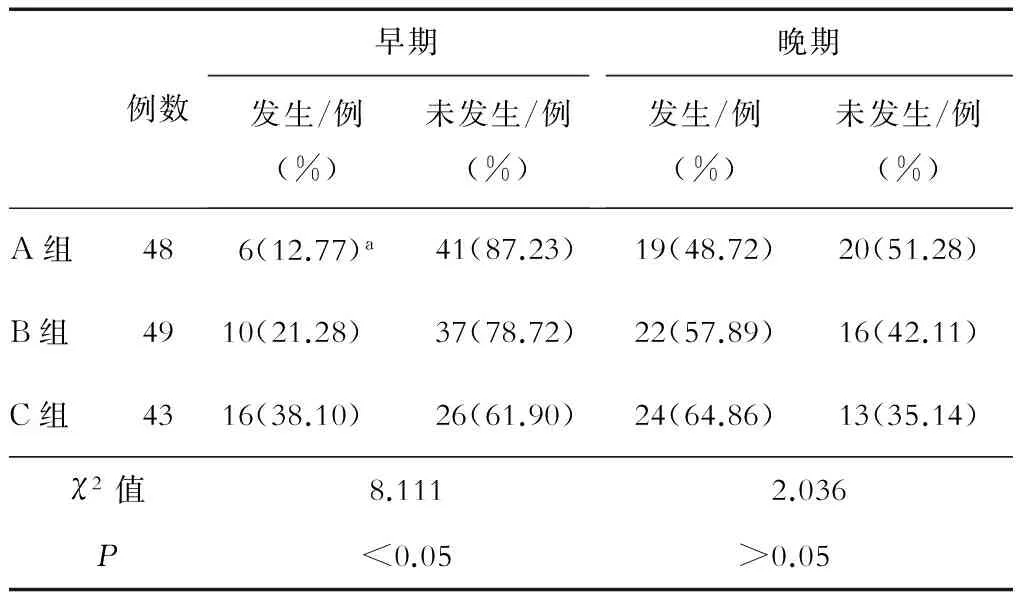
表4 患者再出血发生率的比较
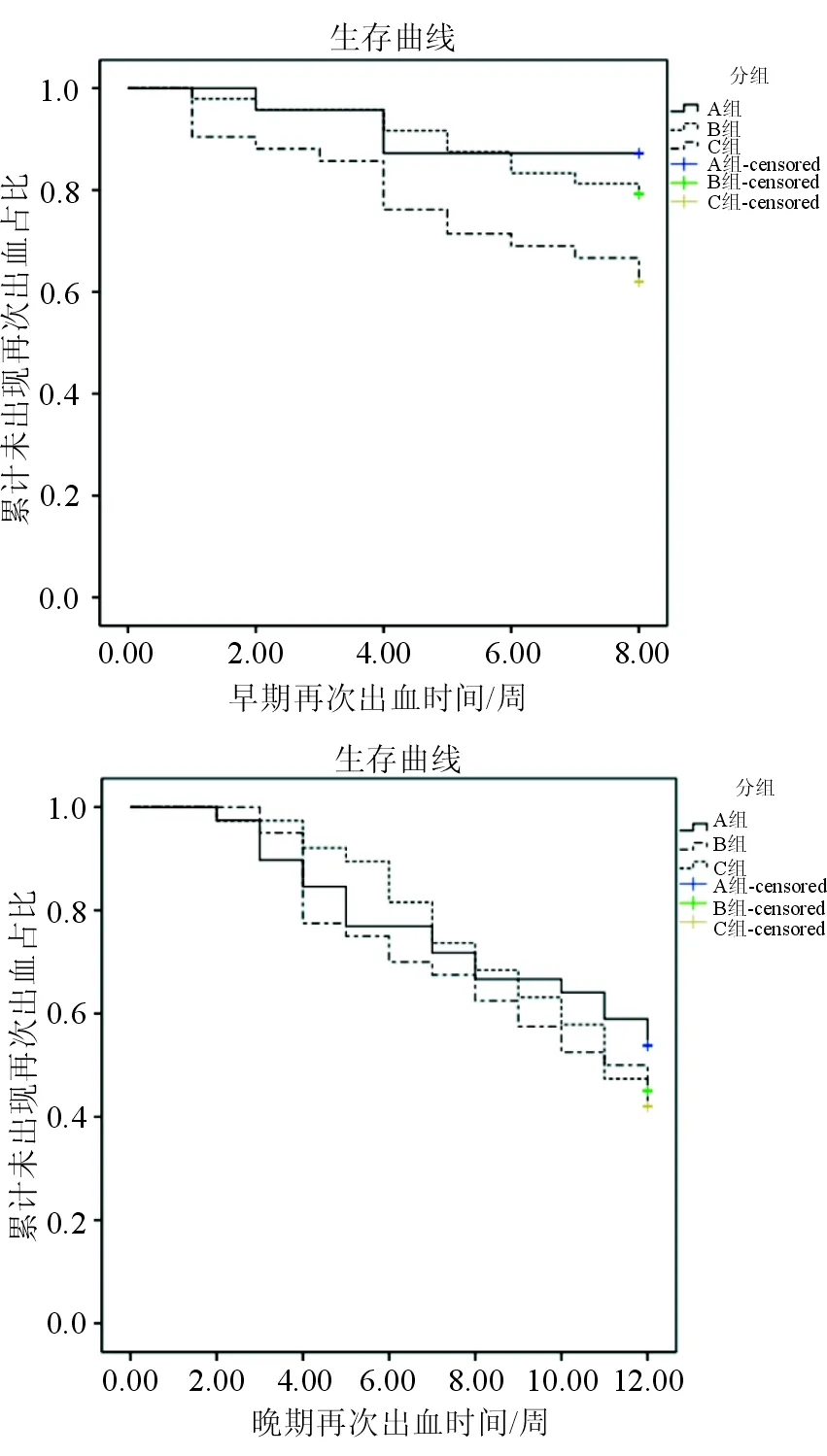
图3 患者再出血发生率的生存分析
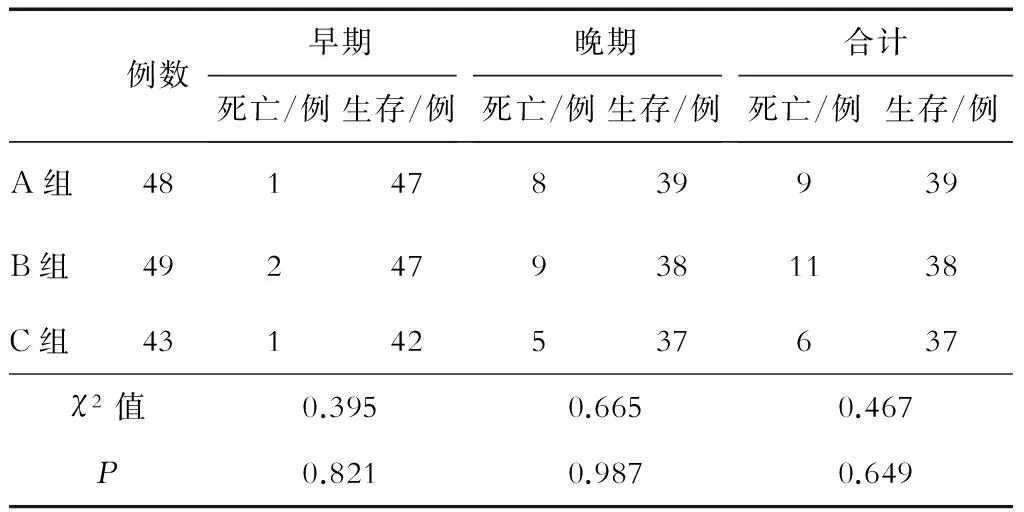
表5 患者病死率的比较
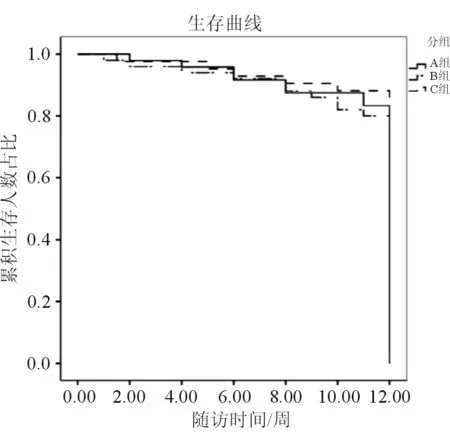
图4 患者病死率的生存分析
3 讨论
肝硬化患者常常伴有上消化道出血,出血之后常需要使用胃镜进行上消化道止血,但如何选择止血时机目前仍无统一定论[4,6]。有部分研究认为,过早行胃镜止血可能会增加再次出血的可能,并且仍不能有效防止新发出血点的出现,可能需要进行二次手术,从而加重患者的病情[7]。本研究主要为肝硬化胃镜止血时机的选择提供数据参考。
本研究结果显示,首次出血后8 h内行胃镜下止血可以明显提高出血点的检出率,并减少检出所用时长。这可能是由于早期出血为活动性出血点,检测到出血点的概率较高,而在8 h之后,出血常常表现为自行愈合或转变为小出血点等,使检查到出血点的概率下降,影响胃镜下止血手术的治疗效果。过往有研究显示,早期行胃镜检查对出血点的检出率有提升作用,与本研究的结果相似[8]。
本研究结果提示,早期行胃镜检测、止血后,患者的出血时间明显减少,从而使出血量下降,这是输血量下降的主要原因。另外,本研究中C组的出血点检出率低于A组,提示隐藏的出血点是其增加输血用量的另一个重要原因。因此,应早期进行胃镜检查并进行止血治疗,可达到减少输血量、缩短住院时间的目的。过往的研究也得出了类似的结论[9]。
本研究中C组的出血点检出率较低,其隐性出血点可能会再次成为大出血点,从而提高早期再次出血率。因此提示,早期行胃镜下止血,其出血点的检出率是影响再次出血的重要原因,这与以往的报道相一致[10]。另外,本研究中3组患者长期再次出血率无明显差异,提示长期再出血率的主要影响因素为患者的病情严重程度,而非治疗手段。过往有研究显示,肝硬化患者上消化道出血的主要影响因素为肝硬化分级[11]。
此研究结果显示,胃镜介入治疗上消化道出血的时间,不论是在8 h内或8~24 h,对于患者的并发症、病死率均无显著影响。这可能是由于本研究中的并发症,主要是指手术中及手术后所带来的胃肠道出血、损伤等,但是不论时机如何选择,均需要行此手术,因此导致并发症的差异并不明显。过往研究显示,肝硬化患者生存时长的主要影响因素为肝性脑病,而胃镜介入止血不能从根本上解决肝性脑病的形成,因此对于并发症、病死率的影响较小[12]。
综上所述,早期(8 h以内)使用胃镜下止血治疗可以明显提高出血点的检出率,从而达到减少后期输血量、缩短住院时长、降低早期再出血发生率的目的,但对病死率并无显著影响。
1 Sola E, Sole C, Gines P. Management of uninfected and infected ascites in cirrhosis[J]. Liver Int, 2016, 36 (Suppl 1): 109-115.
2 Chang CC, Chen SH, Pan S, et al. Endoscopic mucosal resection with a cap-fitted endoscope for early gastric carcinoma with focal submucosal invasion in a patient with decompensated liver cirrhosis[J]. J Formos Med Assoc, 2001, 100: 841-843.
3 陶科明, 王利明, 姚运河. 胃镜下止血与药物止血治疗胃癌急性出血的临床疗效比较[J]. 国际消化病杂志, 2014, 34: 420-421.
4 陈琰, 屈昌民, 曹艳菊, 等. 不同时机急诊胃镜对肝硬化出血治疗价值[J]. 胃肠病学和肝病学杂志, 2015, 24: 456-458.
5 中华医学会消化病分会. 2008年肝硬化门静脉高压食管胃静脉曲张出血的防治共识(2008, 杭州)[J].内科理论与实践, 2009, 4: 152-153.
6 杨从华, 姚群梅. 急诊胃镜在急性重症上消化道出血中应用分析[J]. 中国伤残医学, 2014, 22: 130-131.
7 Bajaj JS. Review article: potential mechanisms of action of rifaximin in the management of hepatic encephalopathy and other complications of cirrhosis[J]. Aliment Pharmacol Ther, 2016, 43(Suppl 1): 11-26.
8 陈杰. 4826例健康体检者中胃癌及其癌前病变的胃镜结果分析[J]. 国际消化病杂志, 2015, 35: 226-228.
9 王晓梅, 赵蕊, 吴云海, 等. 早期限制性液体复苏联合无痛胃镜治疗肝硬化上消化道大出血临床分析[J]. 传染病信息, 2015, 28: 297-300.
10 柴宝, 原丽莉, 郭亚荣. 肝硬化食管静脉曲张破裂出血180例胃镜下硬化治疗临床分析[J]. 中国药物与临床, 2014, 14: 787-789.
11 刘铮. 急诊内镜对肝硬化合并上消化道出血的诊断与治疗价值[D]. 石家庄: 河北医科大学, 2015.
12 孙立东, 张玫, 汤哲. 289例失代偿期肝硬化患者预后分析[J]. 山东医药, 2009, 49: 10-12.
(本文编辑:周骏)
830092 乌鲁木齐,新疆医科大学第六附属医院消化内科(胡珉,杜进璇);830054 乌鲁木齐,新疆维吾尔自治区人民医院北院消化内科(陈新)
10.3969/j.issn.1673-534X.2016.05.0016
2016-01-30)
