卵巢颗粒细胞瘤的MRI表现与病理对照分析
2016-12-24梁峰王明杰李旭丹陈淑艳邹建勋
梁峰 王明杰 李旭丹 陈淑艳 邹建勋
●检测诊断
卵巢颗粒细胞瘤的MRI表现与病理对照分析
梁峰 王明杰 李旭丹 陈淑艳 邹建勋
卵巢颗粒细胞瘤是低度恶性的卵巢性索间质肿瘤,较为少见,其发病率占卵巢恶性肿瘤的2%~5%[1-2]。本文回顾性分析9例经病理证实为卵巢颗粒细胞瘤患者的MRI影像学资料,对MRI表现与病理诊断进行对比分析,以探讨MRI表现特点,提高诊断准确性。
1 临床资料
1.1 一般资料 搜集本院2005年2月至2013年12月经MRI检查发现且经手术病理证实的9例卵巢颗粒细胞瘤患者资料,年龄8~61岁,其中40~61岁8例,40岁以下仅1例(8岁)。9例患者中,因腹胀、腹痛和月经紊乱就诊3例,绝经后阴道出血就诊3例,发现渐大腹部包块数年就诊2例,另1例儿童因乳腺发育怀疑性早熟就诊,均行B超检查且发现附件区或盆腹腔包块而收治入院。
1.2 检查方法 (1)影像学检查:9例患者均行MRI平扫及增强检查。采用GE 1.5T超导型核磁共振成像系统,体部表面线圈。行轴面、矢状面、冠状面平扫,SE T1WI序列,FSE T2WI序列,FRFSE抑脂T2WI序列;再手推注入对比剂钆喷替酸葡甲胺0.1moml/kg行FSPGR抑脂T1WI序列轴面、矢状面及冠状面增强扫描。(2)病理学检查:9例患者均行患侧卵巢及肿瘤切除术,切除肿瘤组织制备病理切片后行HE染色,镜下观察。
2 检查结果
2.1 肿瘤大小与形状 9例患者卵巢颗粒细胞瘤均位于盆腔内,其中单侧卵巢肿块8例(左侧3例,右侧5例),双侧病变1例,大小为3.5 cm×4.2 cm~24.6 cm× 26.1 cm,肿块边界清楚,呈类圆形或分叶状。
2.2 MRI表现 根据肿瘤的MRI信号特点,本组病例分为实性肿块型3例和囊实性肿块型6例。3例实性肿块型中,信号均匀2例,实性肿块内见出血、囊变1例,增强扫描肿块强化程度低于子宫肌层,与周围肌肉强化程度相仿,1例典型者见图1。6例囊实性肿块型中,信号混杂,T2WI瘤内见多发、大小不等的囊状分房影,呈蜂窝样改变,囊壁厚薄不均匀,5例肿瘤内见出血信号,T2WI部分囊变区内见液-液平面,1例典型者见图2,增强扫描实性部分强化程度低于子宫肌层,囊性部分无强化。9例患者中,4例显示子宫体均匀增大、子宫内膜增厚,2例子宫内膜局部信号异常;3例肿瘤周边见少量液体,4例伴有腹水。
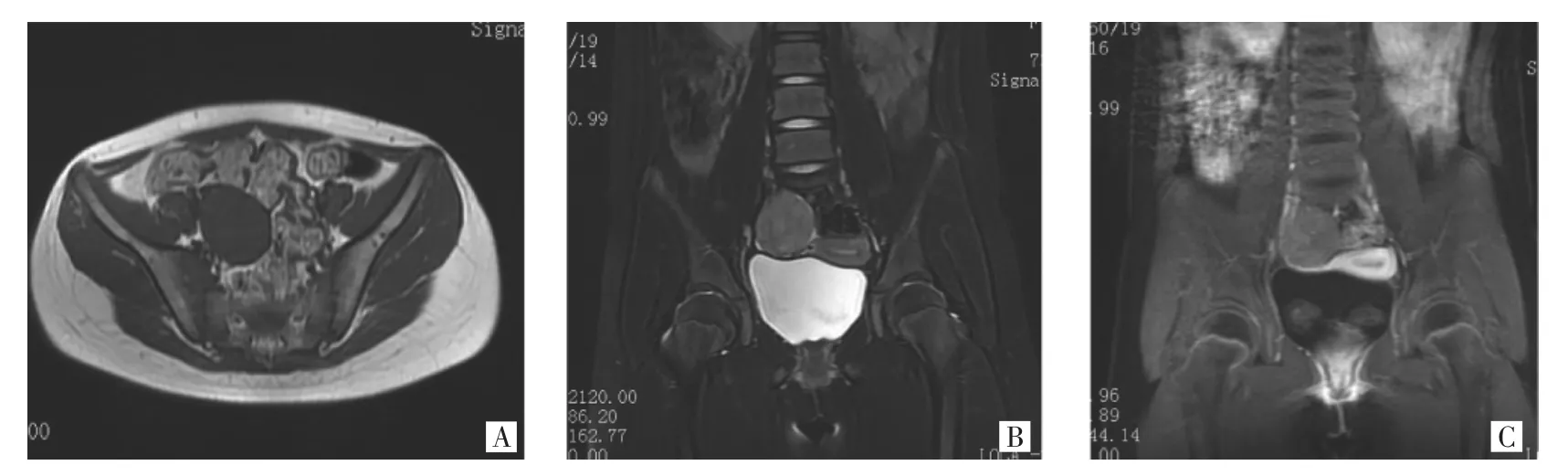
图1 1例卵巢颗粒细胞瘤实性肿块型MRI表现(A:右侧附件区实性肿块,T1WI呈等信号;B:T2WI病灶呈稍高信号,周围见少量液体;C:增强扫描肿块强化程度低于子宫肌层,与周围肌肉强化程度相仿)
2.3 手术与病理所见 9例患者术中所见肿瘤的形态、 大小、部位均与MRI相仿,有完整包膜,肿瘤边界清楚,与周围结构无粘连,6例患者腹腔内有少量积液,呈淡黄色,200~600ml。肿瘤组织脆而软,切面呈淡黄色或灰白色,其中肿瘤内见不同程度囊性变7例,见出血6例。病理学检查:成人型颗粒细胞瘤8例,见典型的卡-埃小体,肿瘤组织为排列致密的梁状细胞;幼年型颗粒细胞瘤1例,肿瘤细胞均匀一致,几乎无卡-埃小体。此外,2例伴有子宫内膜腺癌。9例均未见盆腔及远处转移。

图2 1例卵巢颗粒细胞瘤囊实性肿块型MRI表现(A:盆腔内肿块,信号混杂,T1WI内见斑片状高信号出血影;B:T2WI肿块内见多发大小不等的囊变影,并伴有子宫增大、子宫内膜增厚及腹水。C:盆腔内巨大肿块,形态不规则,呈分叶状,信号混杂,T1WI内见斑片状高信号出血影;D:T2WI肿块呈囊实性,内见多发大小不等的囊变影,部分囊内出血,见液-液平面,肿瘤周边见少量液体)
3 讨论
3.1 临床特点 卵巢颗粒细胞瘤具有内分泌功能,75%以上具有雌激素活性,临床表现依年龄及生育情况而异:青春期前可出现假性性早熟;育龄期妇女出现内分泌紊乱症状;绝经后妇女常有不规则阴道出血、子宫内膜增生,3%~25%伴有子宫内膜癌[3]。卵巢颗粒细胞瘤可发生在任何年龄,发病高峰为45~55岁,可分为成年型(95%)和幼年型(5%),成人型颗粒细胞瘤镜下可见大量卡-埃小体,幼年型几乎无卡-埃小体,核分裂像多见。颗粒细胞瘤中,5%~15%可因囊性肿瘤破裂而继发出血性腹膜炎;10%可出现腹腔积液;10%临床症状隐匿,不伴Meigs综合征[4]。卵巢颗粒细胞瘤极少发生远处转移,但有晚期复发的特点,治疗以手术为主,辅以化疗或放疗,患者的5年生存率可达90%,术后需长期随访[5]。
3.2 MRI表现及病理特点 主要表现如下:(1)均为盆腔肿块,大小不一,呈类圆形或不规则分叶状,肿瘤较小时以实性肿块为主,肿瘤体积较大时以囊实性肿块为主。(2)内部信号均匀或混杂。实性肿块信号较均匀,部分肿块内含囊性结构或片状出血;囊实性肿块内出现多发、大小不等的囊变,部分囊内伴有出血,T2WI可见液-液平面。颗粒细胞瘤病理组织为排列致密的梁状细胞,实体内可见多发囊变,囊内为液体或出血。颗粒细胞瘤组织脆,易脱落,造成出血坏死囊变,囊内分隔为未囊变坏死的颗粒细胞成分组成。(3)平扫时肿瘤实质与子宫肌层信号相仿,增强扫描强化程度低于子宫肌层。(4)瘤周可见少量液体,可伴有腹水,与肿块大小无关。(5)可伴有子宫体积增大、子宫内膜增生和信号异常。
文献报道卵巢颗粒细胞瘤表现为实性者少见,影像学表现以实性肿块内多发囊变最常见,少数呈单一较大囊性病灶[6]。刘波等[7]认为附件区实性肿块内多发囊变为颗粒细胞瘤的典型表现;冯少仁等[8]认为囊实性肿块可能是卵巢颗粒细胞瘤的典型征象。本组颗粒细胞瘤MRI表现特征与以上文献报道一致。此外,出血是颗粒细胞瘤另一种常见的MRI特征性表现,即肿瘤内信号高低混杂,部分囊变区形成液-液平面。卵巢颗粒细胞瘤多具有雌激素活性,T2WI常可发现子宫增大,子宫内膜增厚、恶变的征象。因此,在诊断卵巢颗粒细胞瘤时,应特别注意子宫内膜的改变。
3.3 鉴别诊断 卵巢颗粒细胞瘤需与卵巢上皮癌、子宫浆膜下及阔韧带肌瘤、Brenner肿瘤等鉴别。(1)卵巢上皮癌:实性肿块型多表现为菜花状,常有不规则坏死,增强扫描后实性肿块、囊壁及间隔成分明显强化;囊实性肿块型一般形态不规则,边界欠清,囊壁及囊内间隔常有突起的软组织结节,可伴腹腔、腹膜后淋巴结肿大和腹膜、网膜、肠系膜等转移。(2)子宫浆膜下及阔韧带肌瘤:表现为盆腔较大的实性肿块,子宫浆膜下或阔韧带肌瘤内部一般无囊腔,T1WI、T2WI信号等同于肌肉信号,强化程度多高于卵巢颗粒细胞瘤,不伴有子宫内膜增生。(3)Brenner瘤:发病率低,肿瘤囊性变少见,可伴有钙化。(4)卵巢巧克力囊肿:囊内信号常混杂,以不同时期的出血信号为主,多与周边组织有粘连,囊肿无实性部分。卵巢颗粒细胞瘤的MRI表现有一定特点,结合临床表现及实验室检查,加强鉴别诊断。
[1] Stuart G C,Dawson L M.Update on granulose cell tumors of the ovary[J].Curr Opin Obstet Gynecol,2003,15(1):33-37.
[2] Schumer S T,Cannistra S A.Granulosa cell tumor of the ovary [J].J Clin Oncol,2003,21(6):1180-1189.
[3] Outwater E K,Wagner B J,Mannion C,et al.Sex cord-stromal and steroid tumors of the ovary[J].Radio Graphics,1998,18(6): 1523-1546.
[4] Sun Ho Kim,Seung H K.Granulosa Cell Tumor of the Ovary: Common Findings and Unusual Appearances on CT and MRI[J]. J Comput Assist Tomogr,2002,26(5):756-761.
[5] 袁海琳,曾华英,陈亚梅.卵巢颗粒细胞瘤研究新进展[J].国外医学妇产科学分册,2007,34(3):203-206.
[6] Ko S F,Wan Y L,Ng S H,et al.Adult ovarian granulosa cell tumors spectrum of sonographic and CT findings with pathologic correlation[J].AJR,1999,172(5):1227-1233.
[7] 刘波,魏光师,陈树良,等.卵巢颗粒细胞瘤的MRI诊断[J].临床放射学杂志,2003,22(4):295-297.
[8] 冯少仁,刘国辉,胡银华,等.MRI对卵巢颗粒细胞瘤的诊断价值[J].放射学实践,2012,27(4):440-443.
2014-09-22)
(本文编辑:陈丹)
323000 丽水市人民医院放射科
王明杰,E-mail:wangmj1976@163.com
