超声介入联合胆道镜对急性结石性胆囊炎患者胃肠功能的影响
2016-11-30刘智军
李 勇,常 青,刘智军
(1.唐山市第八医院外科,唐山 06300;2.唐山市工人医院头颈外科,唐山 06300)
超声介入联合胆道镜对急性结石性胆囊炎患者胃肠功能的影响
李 勇1,常 青2,刘智军1
(1.唐山市第八医院外科,唐山 06300;2.唐山市工人医院头颈外科,唐山 06300)
目的:探讨超声介入联合胆道镜对急性结石性胆囊炎患者胃肠功能的影响。方法:将92例急性结石性胆囊炎患者分为两组,每组46例;观察组采用超声介入联合胆道镜取石术治疗;对照组采用腹腔镜胆囊切除术治疗。对比两组手术情况、症状改善情况、并发症发生情况;观察两组治疗前后血清胃动素(MTL)、血管活性肠肽(VIP)水平变化情况。结果:观察组术后住院时间、治疗费用、体温恢复时间、术后首次排气时间、肠鸣音恢复时间均显著低于对照组,差异有显著性意义;两组治疗后MTL水平显著升高,VIP水平显著降低;观察组治疗后MTL显著高于对照组,VIP水平显著低于对照组,差异有统计学意义;观察组并发症发生率(4.35%)显著低于对照组(19.57%),差异有统计学意义。结论:超声介入联合胆道镜取石术治疗急性结石性胆囊炎的疗效确切,能显著改善患者胃肠功能,降低并发症的发生。
超声介入;胆道镜;急性结石性胆囊炎;胃肠功能
腹腔镜胆囊切除术是目前临床治疗急性胆囊炎的主要手术之一,与开腹手术相比,具有手术时间短、创伤小、出血量少、恢复快等优点[1]。但随着该术的普及,医源性损伤也逐渐上升,尤其是对于高危病情患者,腹腔镜手术、麻醉的风险及并发症发生率、病死率均较高[2]。为寻找更为有效的治疗急性结石性胆囊炎的手术方式,本研究对46例急性结石性胆囊炎患者采用超声介入联合胆道镜取石术治疗,与腹腔镜胆囊切除术进行分析,探讨其在临床的运用价值。
1 资料与方法
1.1 一般资料 选取2014年11月~2015年10月我院收治的急性结石性胆囊炎患者92例;全部患者符合《外科学》中急性结石性胆囊炎诊断标准[3]。按照不同的治疗方式及患者意愿分为两组,每组46例。观察组男19例,女27例,年龄49~78岁,平均(62.35± 4.19)岁,发病时间47~72h,平均(65.17±3.26)h,结石直径6~20mm,平均(13.05±3.14)mm,其中单发18例,多发28例,胆囊壁厚度(8.21±2.49)mm,体温(38.74±0.78)℃,WBC(18.49±3.72)×109/L,伴有高血压7例,冠心病6例,糖尿病7例。对照组男17例,女29例,年龄48~76岁,平均(62.02±4.25)岁,发病时间46~71h,平均(64.31±3.18)h,结石直径7~19mm,平均(13.12±3.09)mm,其中单发19例,多发27例,胆囊壁厚度(8.32±2.07)mm,体温(38.72±0.69)℃,WBC(18.35±3.61)×109/L,伴有高血压8例,冠心病5例,糖尿病6例。两组患者男女比、年龄、发病时间、结石直径、胆囊壁厚度、体温、WBC、合并症对比差异无统计学意义(P>0.05),具有可比性。
1.2 入选和排除标准 入选标准:①无穿刺禁忌症;②保守治疗3d后无效者;③美国麻醉师协会(ASA)等级≥3级;④家属及患者同意知情。
排除标准:①胆囊解剖层状不清,有开腹手术指征;②胆囊畸形、恶变、穿孔、坏疽者;③伴有其他器官结石;④Mirrizi综合征。
1.3 治疗方法 观察组:采用超声介入联合胆道镜取石术。①PTGD,术前禁食禁饮12h,取左侧卧位,进行B超检查,全面了解胆囊解剖结构、结石形态、大小、部位等。于右侧第7或8肋间间隙穿刺,靶点部位为胆囊颈,使用6F导管针,经肝进入胆囊腔,回抽胆汁确认能顺利抽出,将胆管置入胆囊颈内,运用注射器将胆汁抽尽,然后注入适量生理盐水充盈胆囊,夹闭引流管。于右侧肋缘下穿刺,靶点部分为胆囊底,采用16F的导管针穿入胆囊腔,取出针芯,留置引流袋。②扩张窦道,大约PTGD术后7~10d后,确认无消化道瘘及出血症状后进行。术前禁食禁饮12h,术前30min注射哌替啶进行局部麻醉,在超声引导下,将导丝经16G导管进入胆囊腔内,牵出16F导管,期刊引流管口约0.5cm的切开,运用筋膜扩张器由18F、20F、22F依次增大扩张窦道,最后留置20F的扩张器外鞘,移除扩张器,留置并固定20F的引流管,拔除外鞘。③胆道镜取石,在扩张窦道后3~7d,确认引流物无消化道瘘及出血后,移除引流管。将胆道镜(日本ECN-1530型)插入窦道,根据不同结石类型,运用碎石机、取石钳、冲洗吸引的方式尽可能取出全部结石。在超声下确认无残留结石后,运用甲硝唑冲洗,并留置引流管。术后2d确认无明显结石后,拔除引流管。⑤术后处理,术后口服牛磺熊去氧胆酸以预防结石复发,并进行预防性抗生素注射1~3d。
对照组:采用腹腔镜胆囊切除术治疗。取头高脚低体位,全麻后建立二氧化碳气腹,选取常规四孔法穿刺,仔细观察肝总管、动脉、胆囊管等部位的解剖结构,分离胆囊组织,解剖胆囊三角,夹闭胆囊管及动脉,将胆囊切除后取出,缝扎残端。术后服牛磺熊去氧胆酸以预防结石复发,并进行预防性抗生素注射1~3d。
1.4 观察指标 观察并记录两组手术基本情况,包括手术时间、术中出血量、术后住院时间、治疗费用;记录两组临床症状改善时间,包括体温恢复时间、术后首次
排气时间、肠鸣音恢复时间。于治疗前及治疗后3d,抽取患者空腹静脉血5mL,采用放射免疫分析法检测血清VIP、MTL水平变化情况。记录治疗过程中,并发症发生情况,包括切口感染、肺部感染、黄疸、腹泻。
1.5 统计学处理 采用SPSS21.0数据处理,计数资料采用百分比表示,行χ2检验;计量资料采用mean±SD表示,符合正态分布的组内比较行配对t检验,组间比较行独立样本t检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 两组手术及恢复情况比较 两组手术时间、术中出血量对比差异无统计学意义(P>0.05);观察组术后住院时间、治疗费用、体温恢复时间、术后首次排气时间、肠鸣音恢复时间均显著低于对照组,差异有显著性意义(t=8.373、17.798、4.819、8.593、9.626,P<0.05)。见表1。
2.2 两组治疗过程中血清MTL、VIP水平变化 两组治疗前血清MTL、VIP水平对比差异无统计学意义(P>0.05);两组治疗后MTL水平显著升高,VIP水平显著降低(P<0.05);观察组治疗后MTL显著高于对照组,VIP水平显著低于对照组,差异有统计学意义(t=6.009、3.625,P<0.05)。见表2。
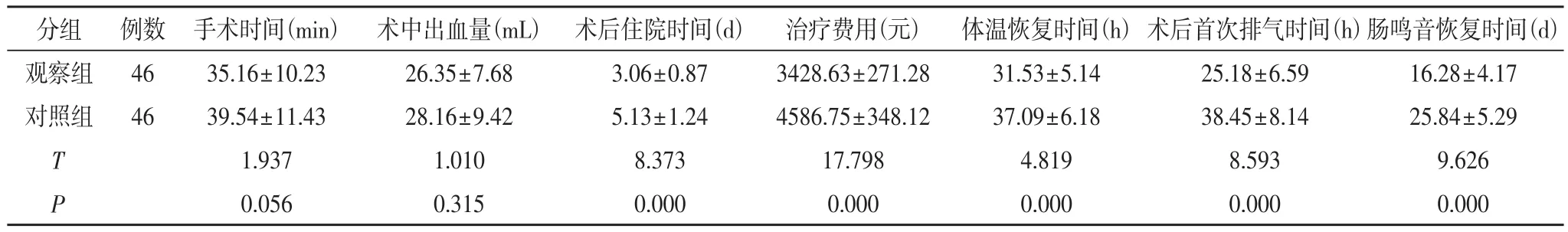
表1 两组手术时间、术中出血量、术后住院时间、治疗费用、体温恢复时间、术后首次排气时间、肠鸣音恢复时间对比
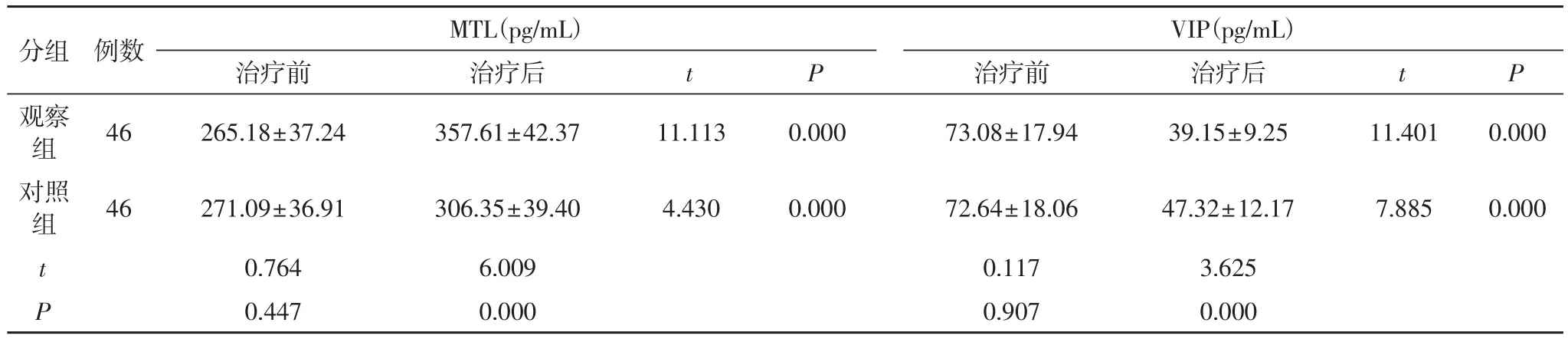
表2 两组血清MTL、VIP水平变化
2.3 两组并发症发生情况 观察组并发症发生率(4.35%)显著低于对照组(19.57%),差异有统计学意义(χ2=5.244,P<0.05)。见表3。
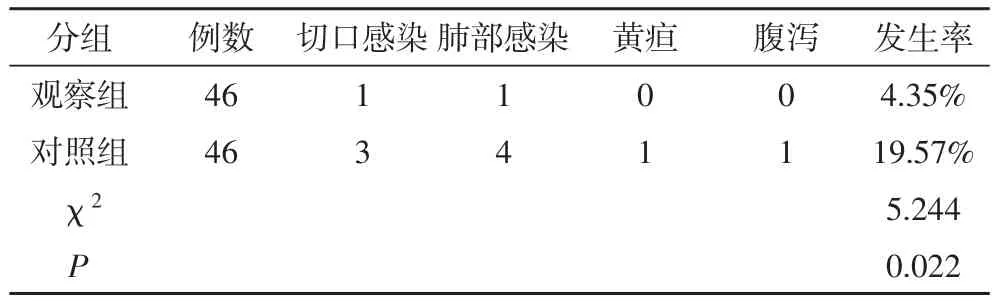
表3 两组并发症发生情况
3 讨论
急性结石性胆囊炎会随着发病时间的延长,水肿及粘连的程度逐步加深,手术治疗难度也逐渐增大,因此临床治疗原则为尽早进行手术治疗,但临床实践发现,手术越早,麻醉及手术的风险也就越高,病死率也越高[4]。目前许多专家认为,发病72h内行腹腔镜手术的安全的[5-6]。通常48h后患者的胆囊、肝脏、肠管等脏器粘连及水肿较为严重,进行腹腔镜手术时应首先仔细观察各组织间的解剖结构,避免盲目进行取石操作,防止造成医源性损伤[7]。
超声介入联合胆道镜取石术的治疗过程为,首先进行超声引导下经皮经肝胆囊穿刺置管引流术,尽可能将全部胆汁排除体外,然后通过注入生理盐水充盈胆囊,再进行右侧穿刺,双管引流,观察7d后,扩张窦道,引流清除消化道瘘及残留血液,最后通过窦道插入胆道镜取石[8-9]。与腹腔镜相比具有以下优势:①有效,该术能迅速将胆囊减压,及时改善患者临床症状,待病情稳定后,再彻底清除结石[10]。本研究结果显示,观察组体温恢复时间显著低于对照组,结果表明,超声介入联合胆道镜取石术改善患者发热症状显著优于腹腔镜手术。②恢复快,该术抓住急性结石性胆囊炎的病理本质,分步骤有计划的进行治疗,减轻了患者的手术创伤,加快了患者恢复[11]。本研究结果显示,观察组术后首次排气时间、肠鸣音恢复时间、均显著低于对照组,结果表明经超声介入联合胆道镜取石术后,患者胃肠功能恢复更佳。③经济,该术无需长时间住院治疗,无需复杂的手术过程[12]。本研究结果显示,观察组治疗费用显著低于对照组,结果证实了上述说法。④更安全,本研究结果显示,观察组并发症的发生率显著低于对照组。结果证实,超声介入联合胆道镜取石术的安全性显著优于腹
腔镜手术,结果与陈新等报道结果相似[13]。
MTL能直接作用于平滑肌细胞,能持续促进胃运动及胃电活动,同时促进小肠分节运动,从而有效的加快胃肠功能恢复[14]。VIP主要的作用机制为抑制胃肠张力,降低胃酸及胃酶的分泌,抑制消化功能,阻止胃肠功能恢复[15]。本研究结果显示,两组治疗后MTL水平显著升高、VIP水平显著下降,表明两种手术方式均能使急性结石性胆囊炎患者胃肠功能显著提高。而观察组治疗后MTL水平显著高于对照组,VIP水平显著低于对照组,结果提示,观察组患者胃肠功能恢复优于对照组,可能的作用机制与MTL、VIP水平相关,有待临床进一步研究探讨。
综上所述,超声介入联合胆道镜取石术治疗急性结石性胆囊炎的疗效确切,能显著改善患者胃肠功能,降低并发症的发生,与腹腔镜手术相比,具有恢复快、经济、并发症少等优势,值得临床推广运用。
[1] 李晖, 范志勇, 吴武军, 等. 胆囊癌患者手术前后血清 HIF-1α水平的变化特点及临床意义[J]. 湖南师范大学学报(医学版), 2015, 12(3): 38-40.
[2] 方永平, 罗云藩. 腹腔镜胆囊切除术治疗急性胆囊炎的时机选择[J]. 实用医学杂志, 2012, 28(22): 3764-3766.
[3] 吴在德, 吴肇汉. 外科学[M]07版. 北京: 人民卫生出版社, 2008: 500.
[4] 郑庆范, 张学文, 张丹, 等. 超声引导经皮胆囊造瘘术治疗老年急性胆囊炎的研究进展[J]. 中国老年学杂志, 2012, 32(8): 1775-1776.
[5] 陈丽, 邓楠, 韦鸿雁, 等. 腹腔镜下胆囊切除术患者预防应激性溃疡的必要性研究[J]. 湖南师范大学学报(医学版), 2013, 10(2): 20-22.
[6] 朱斌, 张展志, 张能维, 等. 急性胆囊炎“延期”腹腔镜胆囊切除的手术技巧及并发症预防[J]. 中华肝胆外科杂志, 2011, 17(10): 820-822.
[7] 王庚壮, 李霆, 石利国, 等. 老年急性胆囊炎手术时机和方式的选择[J]. 中国老年学杂志, 2013, 33(6): 1272-1274.
[8] 郭发金, 任俊红, 贺声, 等. 超声引导下经皮胆囊穿刺引流术治疗老年人急性胆囊炎的临床观察[J]. 中华老年医学杂志, 2012, 31(1): 36-38.
[9] 李伟, 张庚. 超声引导下经皮胆囊置管引流术治疗老年急性胆囊炎的临床疗效[J]. 中华损伤与修复杂志(电子版), 2013, 8(6): 65-67.
[10] 周大昕, 畅智慧, 马羽佳, 等. 超声联合透视引导经皮穿刺引流治疗急性胆囊炎[J]. 中国临床医学影像杂志, 2013, 24(11): 777-779, 804.
[11] Regimbeau, J. M. , Fuks, D. , Pautrat, K. et al. Effect of postoperative antibiotic administration on postoperative infection following cholecystectomy for acute calculous cholecystitis: A randomized clinical trial[J]. JAMA: the Journal of the American Medical Association, 2014, 312(2): 145-154.
[12] 何海清, 伍华飞. 丝线打结改良迷你腹腔镜胆囊切除术疗效分析[J]. 湖南师范大学学报(医学版), 2011, 08(4): 44-46.
[13] 陈新, 祝志, 韩玉, 等. 急性胆囊炎高危患者经超声介入置管引流的治疗体会[J]. 疑难病杂志, 2012, 11(8): 628-629.
[14] 王涛, 陈琪, 邹树, 等. 超声引导下胆囊穿刺置管联合胆道镜取石治疗胆囊结石[J]. 中华普通外科杂志, 2014, 29(4): 310-311.
[15] Sista, F. , Schietroma, M. , Abruzzese, V. et al. Ultrasonic versus standard electric dissection in laparoscopic cholecystectomy in patients with acute calculous cholecystitis, complicated by peritonitis: Influence on the postoperative systemic inflammation and immune response. a prospective randomized study[J]. Journal of laparoendoscopic and advanced surgical techniques, Part A, 2014, 24(3): 151-158.
Effect of interventional ultrasound combined with choledochoscopy on gastrointestinal function in patients with acute cholecystitis
Li Yong1, Chang Qing2, Liu Zhi-jun1
(1.Tangshan City Eighth Hospital, Surgery, Tangshan 06300, China;2.Tangshan City Workers' Hospital, Head and Neck Surgery, Tangshan 06300,China)
Objective To investigate the effect of interventional ultrasound combined with choledochoscopy on gastrointestinal function in patients with acute cholecystitis. Methods 92 cases of acute cholecystitis were divided into two groups, each group of 46 cases. The observation group with ultrasound intervention combined with choledochoscopy in treatment. The control group was treated with laparoscopic cholecystectomy in the treatment of. Comparing the occurrence of two groups of surgery,
ultrasound intervention; bile duct endoscopy; acute cholecystitis; gastrointestinal function
R657.41
A
1673-016X(2016)05-0048-04
2016-05-28
李勇,E-mail:1294039583@qq.com
symptoms, complications. To observe the changes of serum MTL and VIP levels in the two groups before and after treatment. Results The hospitalization time, cost of treatment, body temperature recovery time, operation after operation in the observation group after the first exhaust time, Chang Mingyin recovery time were significantly lower than the control group. There were significant differences . The two groups after treatment MTL levels were significantly increased, VIP was significantly lower . MTL in the observation group were significantly higher than the control group, the level of VIP was significantly lower than that of the control group. The difference was statistically significant . The complication rate(4.35%)in the observation group was significantly lower than that in the control group(19.57%). The difference was statistically significant . Conclusion The therapeutic effect of ultrasound combined with percutaneous lithotripsy in the treatment of acute gallstone cholecystitis is accurate, can significantly improve the gastrointestinal function, reduce the incidence of complications.
