乙型肝炎肝硬化患者心电图和超声心动图检查异常及其临床意义
2016-10-17叶玉玲权明珠叶萍温静田柳玲黄琛琛耿广安
叶玉玲,权明珠,叶萍,温静,田柳玲,黄琛琛,耿广安
乙型肝炎肝硬化患者心电图和超声心动图检查异常及其临床意义
叶玉玲,权明珠,叶萍,温静,田柳玲,黄琛琛,耿广安
目的探讨心电图和心脏超声心动图检查在乙型肝炎肝硬化患者对心脏功能异常的检出情况,从而对诊断肝硬化性心肌病的意义。方法纳入肝硬化患者167例(A级45例、B级64例和C级58例)、乙型肝炎患者75例和健康体检者90例,使用日本光电9130K十二导联同步心电图机在安静状态下采集心电图,常规行超声心动图检查测量左心室舒张未期直径(LVDd)、左心房前后径(LA)、左心室后壁厚度(LVPW)、室间隔厚度(IVS)、左室射血分数(LVEF)、E峰速度、A峰速度、E峰/A峰速度(E/A)比值等参数指标。结果在167例肝硬化患者中,心电图正常55例,异常112例(67%),在75例乙型肝炎患者中,心电图异常30例(40.0%),在90例健康对照组中,心电图异常20例(22.2%),3组差异显著(P<0.05);Child C级组心电图异常45例(77.5%),与A级组异常24例(53.3%)比,差异显著(P<0.01),与B级组异常43例(67.1%)比,差异也显著(P<0.01),B级与A级组比,心电图异常率也有显著差异(P<0.05);肝硬化组LVDd为(45.62±4.32)mm、LA为(32.21±4.12)mm、IVS为(10.01±1.25)mm、LVPW为(9.8±1.25)mm、A峰为(0.80±0.20),与乙型肝炎组LVDd(43.01±4.7)mm、LA(30.45±1.52)mm、IVS(9.4±0.55)mm、LVPW(9.10±0.22)mm、A峰(0.75±0.45)mm和健康对照组LVDd(42.35±3.1)mm、LA(28.85±2.24)mm、IVS(9.2±1.5)mm、LVPW(9.2±0.80)mm、A峰(0.72±0.13)值比,差异有统计学意义(P<0.05);肝硬化组E/A比值为(1.01±0.33),较乙型肝炎组(1.18±0.20)或健康对照组(1.21±0.32)显著减小,差异有统计学意义(P<0.05)。结论肝硬化患者存在多种心电图异常,且与病变程度相关。左心功能不全以舒张功能不全为主。故对肝硬化患者应定期复查心电图和心脏超声心动图,及早认识肝硬化心肌及心功能损害,为治疗干预及评价预后提供参考。
众所周知,心脏疾病可以导致心源性肝硬化。同时,肝硬化也可引起潜在的心脏结构和功能的改变,导致肝硬化性心肌病[1]。研究发现,肝硬化患者心肌收缩力和心肌对刺激的反应能力减弱,静息时可能无明显的表现,但在应激或不恰当的运动、应用药物、出血、手术等状态下即可诱发心功能的改变,严重时更会导致心力衰竭或猝死,该现象被称为肝硬化心肌病。由于肝硬化患者外周血管阻力下降,动脉血压降低,心脏后负荷显著下降,从而掩盖了严重心力衰竭的症状,导致临床表现隐匿,不易引起临床的足够重视。为提高认识,早期发现,积极防治肝硬化导致的心肌及心功能损害这一“潜在”并发症已成为临床肝病防治工作者重要的研究课题。本研究旨在探讨心电图和超声心动图检查在乙型肝炎肝硬化患者中发生改变的特征,为临床治疗干预及预后判断提供参考。
1 资料与方法
1.1一般资料选取我院2012年1月~2014年12月收治住院的乙型肝炎肝硬化患者167例,男112例,女55例;年龄31~81岁,平均年龄(52.1±10.2)岁。所有患者经临床、实验室、影像学检查诊断,并符合中华医学会肝病学分会和感染病学分会发布的慢性乙型肝炎防治指南(2010年版)[2]。排除高血压病、冠状动脉硬化性心脏病、风湿性心脏病、糖尿病患者。根据肝性脑病、腹水量、白蛋白、凝血酶原时间和血清胆红素水平等指标进行Child-Pugh分级评定[3],其中A级45例,B级64例和C级58例。选择同期确诊收治住院的乙型肝炎患者75例,男50例,女25例,年龄18~65岁,平均年龄(45±12.5)岁及同期来我院行健康体检人员90例作为对照组,男65例,女25例;年龄32~75岁,平均年龄(52.2±10.1)岁。三组性别和平均年龄比较无统计学差异(P>0.05)。
1.2心脏检查使用日本光电9130K十二导联同步心电图机,纸速25 mm/s。在安静状态下采集心电图,按黄宛《临床心电图学》第五版为标准进行心电图测量。使用美国SEQUOIA512彩色多普勒超声诊断仪行心脏检查,探头频率2.5~3.5 MHZ。患者左侧卧位,选左室长轴和心尖四腔进行相关数据测定,测定参数包括左室直径(LVDd)、左房前后径(LA)、室间隔厚度(IVS)、左室后壁厚度(LVPW)、左室射血分数(LVEF)、测定E峰、A峰、E/A比值等指标。
1.3统计学方法应用SPSS 17.0统计软件,计量资料以(±s)表示,采用t检验。计数资料以率(%)表示,采用x2检验,P<0.05表示差异有统计学意义。
2 结果
2.1三组心电图检查情况比较在167例肝硬化患者中,心电图正常55例,异常112例(67%);在75例乙型肝炎患者中,心电图正常45例,异常30例(40%)。异常心电图主要表现为ST-T改变、窦性心动过速、窦性心动过缓、房性早搏、室性早搏、左心室肥厚、低电压、Q-T间期延长等;在90例正常对照组中,正常70例,异常20(22.2%)。肝硬化组心电图异常发生率明显高于乙型肝炎组和正常对照组(P<0.05,表1)。
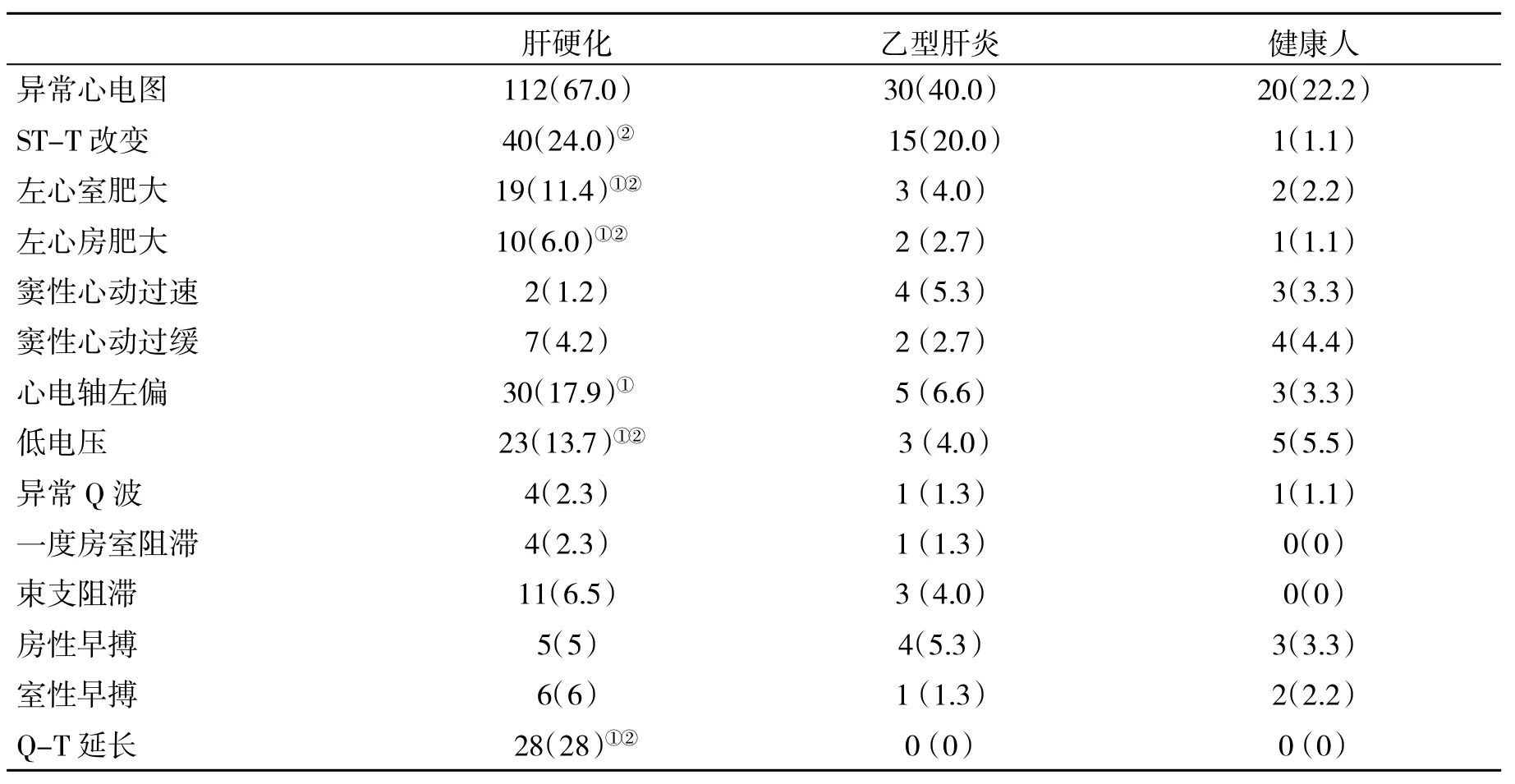
表1 肝硬化患者与乙型肝炎和健康人心电图参数(%)比较
2.2不同Child-Pugh分级患者心电图检查情况比较结果显示,肝硬化患者Child-Pugh分级越差,心电图异常率越高,各级Child-Pugh患者之间心电图异常发生率比较均有显著性差异(P<0.05,表2)。
2.3三组超声心动图参数比较肝硬化组LVDd、 LA、IVS、LVPW、A峰较乙型肝炎组和对照组增大,差异有显著性(P<0.05),E/A峰比值较乙型肝炎组和对照组减小,差异有显著性(P<0.05),而三组E峰和LVEF值比较差异无统计学意义(P>0.05,表3)。

表2 不同Child-Pugh分级患者心电图异常率比较
表3 3组超声心动图参数(±s)比较
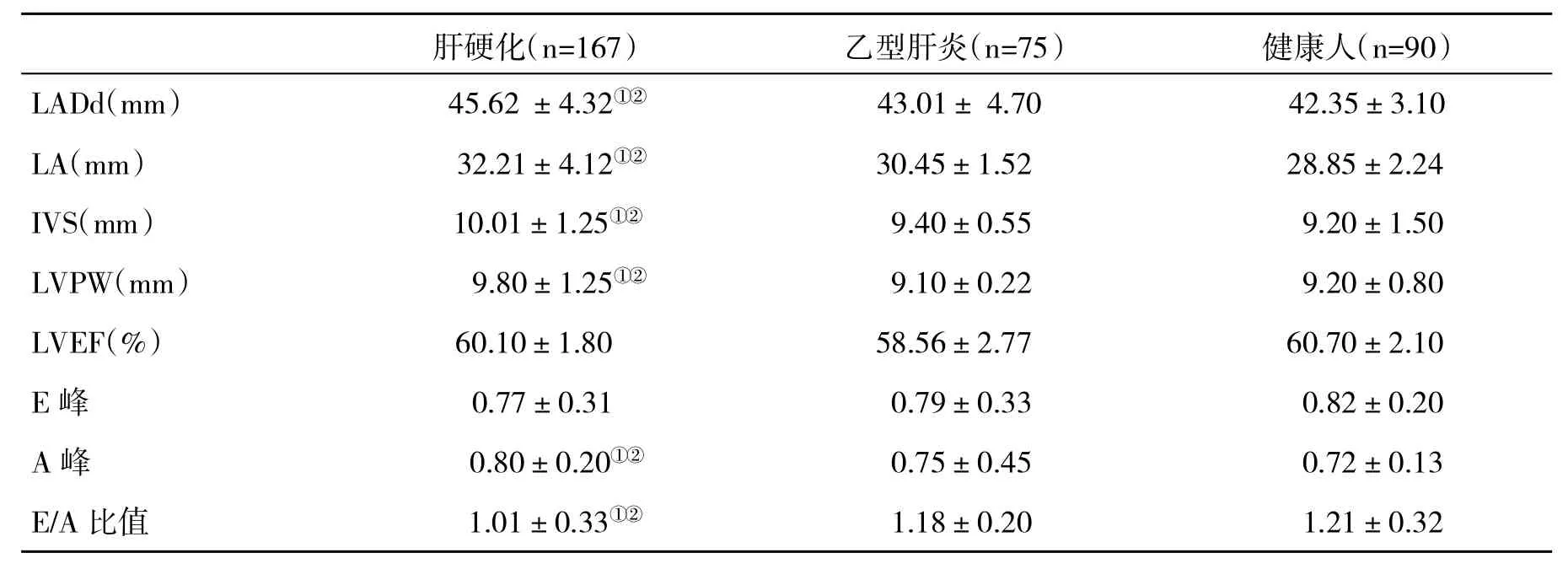
表3 3组超声心动图参数(±s)比较
与乙型肝炎比,①P<0.05;与健康人比,②P<0.01
肝硬化(n=167)乙型肝炎(n=75)健康人(n=90)LADd(mm)45.62±4.32①②43.01±4.7042.35±3.10 LA(mm)32.21±4.12①②30.45±1.5228.85±2.24 IVS(mm)10.01±1.25①②9.40±0.559.20±1.50 LVPW(mm)9.80±1.25①②9.10±0.229.20±0.80 LVEF(%)60.10±1.8058.56±2.7760.70±2.10 E峰0.77±0.310.79±0.330.82±0.20 A峰0.80±0.20①②0.75±0.450.72±0.13 E/A比值1.01±0.33①②1.18±0.201.21±0.32
3 讨论
近年来,Ma Z et al提出了一个新的病种,即肝硬化心肌病[1]。肝硬化性心肌病是肝硬化的并发症之一,主要表现为心肌重构与功能的改变,包括心脏质量容量及心肌厚度、左心功能的变化。由于失代偿期肝硬化肝内组织结构破坏引起肝内功能性动静脉短路,肺内血管结构改变,出现血容量分布异常、神经体液调节紊乱、血管活性物质水平异常、周围血管阻力下降等因素导致了心血管系统处于高动力循环状态[4,5]。这种循环系统的高动力状态可进一步导致心肌结构及功能的异常[6]。
早在1953年,Kowalski首次发现肝硬化患者中存在心功能的异常[7]。我们的研究中心电图结果显示肝硬化患者左心室肥大19例(11.4%),左心房肥大10例(6.0%),超声心动图结果显示肝硬化患者LVDd、LA、IVS、LVPW、A峰较乙型肝炎患者和正常对照组增大,E/A比值减小,明显高于乙型肝炎组或健康对照组,提示肝硬化患者出现了心肌结构和功能不全。左房的大小代表了左室充盈压的高低,是一项能较好反映左心室舒张功能变化的指标[8]。本研究组中显示左心房肥大10例。另外,用E/A峰比值反映左心室舒张功能的价值已被大量的研究所肯定[9]。本研究肝硬化患者E/A值较乙型肝炎组和正常对照组减小,与刘玉兰等[10]研究结果一致,进一步提示肝硬化患者出现心脏舒张功能障碍。心脏输出量和回心血量的增加加重了心室容量负荷,导致心室肥大和心肌细胞增生和肥大[11]。一项针对肝硬化患者的尸检结果[12]发现肝硬化患者较对照组心脏扩大的比例明显增高。心脏结构改变通常发生在左侧心腔,以左室、左房肥大扩张为主,其中又以室间隔增厚、左心室壁广泛变厚多见,组织形态学改变包括心肌肥大、细胞间质和细胞内水肿、细胞损伤等。我们的研究与其结果一致,进一步证实肝硬化患者改变以累及左心为主。
肝硬化患者长期处于高动力循环状态,引起容量负荷及压力负荷的增加,心肌必将受到损害。据文献报道[13~15],失代偿期肝硬化心电图改变以ST-T改变、低电压、Q-T间期延长为主。本组肝硬化患者ST-T改变、低电压、Q-T间期延长的发生率分别为24.0%、13.7%、16.7%,与文献报道相似。其发生机理可能为肝硬化腹水引起膈肌抬高,心脏的解剖位置发生一定的改变。心外膜受到不同程度的压迫而影响到心肌细胞除复极。另外,肝硬化患者营养状况恶化,心肌细胞也受到损害,易出现体内低钾血症而影响心肌复极过程,心电图表现为肢体导联低电压和ST-T改变或Q-T间期延长等。乙型肝炎患者心电图异常也主要表现为ST-T改变、低电压、窦性心动过速、窦性心动过缓、房性早搏和室性早搏等,其发生机理可能为肝炎病毒、抗原抗体、补体形成免疫复合物,由细胞介导炎性反应,引起心肌损害及高胆红素影响心脏传导系统等。但在没有发展为肝硬化时,心脏结构及心脏功能还没有明显异常改变。Child分级是公认的对肝功能综合评价的指标,分为A级、B级、C级,肝功能损害依次加重。随着Child分级的变差,门静脉血流入肝内进行性减少[16~20],Kupffer细胞功能不足,常发生内毒素血症,既可引起心肌细胞浑浊肿胀影响传导,又可引起心搏量增加而致心脏负荷加重。心电图上表现为左室高电压或左心室肥大、P-R间期延长、束支阻滞和Q-T延长。本研究中对不同Child-Pugh分级患者心电图进行比较,发现心电图异常率存在显著性差异,显示肝硬化Child-Pugh分级越差,心电图异常率越高,提示随着肝硬变程度的加重,心脏异常电活动明显增加。
综上所述,肝硬化患者存在心脏结构和功能的异常,以舒张功能受损为主,证实肝硬化心肌病的存在。由于肝硬化心肌病的潜在性和临床表现的隐匿性,在没有应激因素作用时无明显的心功能不全症状,常常不为临床医生发现和重视,可能严重影响预后。所以,对该病的认识可结合临床资料对肝硬化患者定期进行心电图及超声心动图等辅助检查,及早发现,及时进行临床干预治疗。
[1]Ma Z,Lee SS.Cirrhotic cardiomyopathy:getting to the heart of the matter.Hepatology,1996,24:451-459.
[2]中华医学会肝病学分会和感染病学分会.慢性乙型肝炎防治指南(2010年版).实用肝脏病杂志,2011,14(2):81-89.
[3]陈灏珠.实用内科学.12版.北京:人民卫生出版社,2005:1983-2000.
[4]Groszmann RS.Hyperdynamic ciculation of Liver disease:Pathophysiology and clinical consequences.Hopatology,1994,20:1359.
[5]Lin RS,Lee FY,Lee SD,et al.Endotoxemia in patients with chronic liver disease:relationship to severity of liver,presence of esophagealvarices,andhyperdynamiccirculation.JHepatol,1995,22:165-167.
[6]Hong QL,Seyed AG,Samuel A.Cardiac and vascular charges incirrhosis:pathogenicmechanisms.WorldJGastroenterol,2006,12(6):837-842.
[7]Kowalski HJ,Abelmann WH.The cardiac output at rest in Laennec cirrhosis.J Clin Invest,1953,32:1025-1033.
[8]Allison M,Pritchett MD,Douglas W,et al.Diastolic dysfunction and left atrial volume:A population-based study.J Am Col Cardiol,2005,45:87-92.
[9]华琦,高敬.超声心动图观察健康人舒张功能减退与左房增大的相关性及临床意义.中华老年多器官疾病杂志,2006,5(2):99-101.
[10]刘玉兰,肖文斌.肝硬化患者心功能的临床研究.中华消化杂志,2003,23:699-700.
[11]Piscaqlia F,Valqimiqli M,Rapezz C,et al.Left ventricular volumes in liver cirrhosis.Dig Liver Dis,2000,32(5):392-397.
[12]王爱鱼,侯培珍,高军.肝硬化所致心脏损害-附96例尸解分析.中华消化杂志,1998,18(3):184.
[13]张海霞,杨欣苗.肝炎肝硬化患者心电图变化分析.临床和实验医学杂志,2004,3(4):225-227.
[14]张莹兰,吴发明.肝硬化QTc间期变化.临床消化病杂志,2000,12(2):83-84.
[15]向荣成,章宏,顾竹影,等.肝硬化患者门脉血流指数对Child-Pugh分级的意义.中国核医学杂志,1996,6:269.
[16]Li B,Pan Y,Li X.Type 2 diabetes induces prolonged P-wave durationwithoutleftatrialenlargement.JKoreanMedSci,2016,31(4):525-534.
[17]Amirtharaj GJ,Natarajan SK,Pulimood A,et al.Role of oxygen rree radicals,nitric oxide and mitochondria in mediating cardiac alterations during liver cirrhosis induced by thioacetamide.Cardiovasc Toxicol,2016 Apr 30[Epub ahead of print].
[18]Metwaly A,Khalik AA,Nasr FM,et al.Brain natriuretic peptide in liver cirrhosis and fatty liver:Correlation with cardiac performance.Elect Phys,2016,8(2):1984-1993.
[19]Fattouh AM,El-Shabrawi MH,Mahmoud EH,et al.Evaluation of cardiac functions of cirrhotic children using serum brain natriureticpeptideandtissueDopplerimaging.AnnPediatr Cardiol,2016,9(1):22-28.
[20]Ruiz-del-rbol L,Serradilla R.Cirrhotic cardiomyopathy.World J Gastroenterol,2015,21(41):11502-11521.
(收稿:2015-10-20)
(本文编辑:陈从新)
Abnormal changes of electrocardiogramand Doppler echocardiographic parametersin patients withliver cirrhosis
Ye Yuling,Quan Mingzhu,Ye Ping,et al.
Department of Electrocardiogram,105th Hospital of PLA,Hefei 230031
s】ObjectiveTo investigate the changes ofelectrocardiogram and Doppler echocardiography in cirrhotic patients.MethodsA total of 167 cirrhotic patients(45 in Child A,64 in Child B and 58 in Child C),75 patients with hepatitis B and 90 healthy subjects were enrolled in this study.They were examined by Doppler echocardiography and ECG.The left ventricular end-diastolic dimension(LVDd),left atrial anteroposterior dimension(LA),left ventricular posterior wall thickness in diastole(LVPW),interventricularseptalthickness(IVS),left ventricular ejection fraction(LVEF),peak E and A and the ratio of E/A were evaluated.Results112 of 167 cirrhotic patients(67%)had abnormal ECG manifestation,much higher than in hepatitis B(40%)or in healthy control(22.2%,P<0.05);The abnormal changes of ECG in Child-Pugh class C were significant higher than in other two groups(77.5%vs.53.3%in class A or 67.1%in class B(P<0.05);The LVDd was(45.62±4.32)mm,LA was(32.21±4.12)mm,IVS was(10.01±1.25)mm,LVPW was(9.8±1.25)mm,peak A was(0.80±0.20)in patients with cirrhosis,significantly different compared to those[LVDd(43.01±4.7)mm,LA(30.45±1.52)mm,IVS(9.4±0.55)mm,LVPW(9.10±0.22)mm,peak A(0.75±0.45)mm]in patients with CHB or[LVDd(42.35±3.1)mm,LA(28.85±2.24)mm,IVS(9.2±1.5)mm,LVPW(9.2±0.80)mm,peak A(0.72±0.13)]in healthy subjects(P<0.05);E/A ratio in cirrhotic patients was reduced compared with hepatitis B or controls(P<0.05).ConclusionThe change of ECG is variable in cirrhotic patients.As the deficiency ofcardiacdiastolicfunctionsincirrhoticpatients exists,theECGandechocardiographyshouldbe performed regularly in order to manage in time.
Cirrhosis;Cardiomyopathy;Electroc ardiogram;Doppler echocardiography
10.3969/j.issn.1672-5069.2016.05.016
230031合肥市解放军第105医院心电图室
叶玉玲,女,52岁,副主任技师。从事心电学研究。E-mail playyl105@yeah.net
【关健词】肝硬化;心肌病;心电图;超声心动图
