单孔和多孔腹腔镜卵巢囊肿剥除术对卵巢储备功能的影响
2016-09-24戴妮,程丽
戴 妮,程 丽
(鄂州市妇幼保健院,湖北 鄂州 436000)
单孔和多孔腹腔镜卵巢囊肿剥除术对卵巢储备功能的影响
戴妮,程丽
(鄂州市妇幼保健院,湖北 鄂州 436000)
目的探讨单孔和多孔腹腔镜卵巢囊肿剥除术对卵巢储备功能的影响。方法选取2014年1月至2015年1月鄂州市妇幼保健院收治的卵巢囊肿患者180例,随机分为单孔腹腔镜手术(SPLS)组100例和多孔腹腔镜手术(MPLS)组80例,记录两组手术时间、出血量、并发症等情况,所有患者于术前、术后1个月和6个月取外周静脉血测定雌二醇(E2)、促黄体生成素(LH)和促卵泡激素(FSH)水平,比较两组术后卵巢储备功能的变化。结果SPLS组和MPLS组患者手术时间、术中出血量、血红蛋白下降值和住院时间组间比较差异均无统计学意义(t值分别为0.631、1.325、1.087、0.470,均P>0.05),且囊肿破裂发生率差异无统计学意义(χ2=0.526,P>0.05)。术后1个月,两组患者血清E2、FSH、LH水平均较术前升高(t值分别为39.803、35.734、43.148、27.184、24.927、20.807,均P<0.05);术后6个月各指标水平均恢复,较术前无明显差异(t值分别为1.602、1.400、0.189、1.500、0.313、 0.107,均P>0.05)。结论SPLS不会对卵巢储备功能有更明显的影响,同时两种术式治疗效果相近,推荐SPLS替代MPLS进行卵巢囊肿剥除术。
腹腔镜;单孔;多孔;卵巢囊肿剥除术;储备功能
[Key words]laparoscopy; single port; multiple port; ovarian cystectomy; ovarian reserve
卵巢囊肿是妇科一种常见的良性肿瘤,可发生于各年龄段女性,在25~45岁妇女中的发病率约为10%~15%。传统多孔腹腔镜手术(multi-port laparoscopic surgery, MPLS)和单孔腹腔镜手术(single-port laparoscopic surgery, SPLS)都是目前卵巢囊肿切除的常用方法,临床实践表明两种术式对卵巢囊肿的治疗效果基本相当。国内外大量研究发现[1-3],外科手术会对卵巢组织和卵巢床造成破坏,引起卵巢储备功能下降甚至卵巢功能早衰,还有学者提出由于SPLS存在手术器械平行、管状视野和不能形成操作三角等缺点,会造成更严重的组织损伤而引起卵巢储备功能明显下降,值得临床重视[4]。为探讨SPLS和MPLS对卵巢储备功能的影响,本研究随机选取180例卵巢囊肿剥除术为研究对象进行比较,现报告如下。
1资料和方法
1.1一般资料
选取2014年1月至2015年1月在湖北省鄂州市妇幼保健院就诊的卵巢囊肿患者,纳入标准:①年龄18~40岁;②术前腹部B超、血清CA125、癌胚抗原(carcino-embryonic antigen, CEA)和甲胎蛋白(α-fetoprotein, AFP)检查初步排除恶性肿瘤可能,术后组织病理学检查确诊为良性卵巢囊肿;③既往月经周期规律(28~32d);④术前半年未使用性激素药物;⑤了解研究内容并签署知情同意书。排除标准:①术前检查卵巢功能减退者;②腹腔镜转开腹手术;③既往卵巢手术史者;④妊娠或哺乳期妇女。符合入选标准的患者随机分为SPLS组和MPLS组。
1.2手术方法
MPLS:术前清洁灌肠,取头低30°体位,常规消毒铺巾,沿脐轮下缘3cm处纵向切开1cm皮肤,深入皮下,插入1cm的Verres穿刺套管针形成人工气腹,气体流量设置为20L/分钟,压力设置为13mmHg,左右下腹分别行5.5mm切口并完成5.5mm Trocar穿刺;采用电钩打开卵巢皮质,拨棒辅助下分离卵巢皮质和囊肿壁,抓住囊肿壁与正常卵巢组织,反向牵拉至囊肿完全剥离。多数卵巢囊肿剥除时,易引起囊壁破裂,囊液外流而污染腹腔,可预先穿刺囊肿吸出囊液再行剥除,将切除之标本置入取物袋后经脐部切口取出;冲洗创面,双极电凝,针对残留正常卵巢组织过小或年轻有生育要求的患者,创面不采用电凝止血而使用可吸收线缝合,并涂抹透明质酸钠以利于止血和防止粘连。SPLS:应用Sils Port入路平台,消毒铺单后于脐部中心至脐轮下缘作一长约10mm的纵切口,顺序切开各层组织进入腹腔,置入Sils Port扩张切口,腹腔内充入CO2形成人工气腹(气腹压力设置为12~14mmHg);应用10mm 30°腹腔镜、传统腹腔镜器械和预弯的腹腔镜抓钳完成手术操作,具体手术步骤与传统腹腔镜手术相似,以可吸收线缝合腹膜、筋膜,普通尼龙线缝合皮肤切口。
1.3观察指标
所有患者均于手术前、后1个月以及术后6个月时月经第3天,清晨空腹抽取外周静脉血5mL,3 500r/min离心5min,取上层血清,-20℃保存备用,以测定血清雌二醇(estradiol, E2)、促黄体生成素(luteinizing hormone, LH)和促卵泡激素(follicle-stimulating hormone,FSH)水平。检测方法以E2为例:①E2标准品配成一系列不同浓度的标准品溶液,待检样品加入包被抗E2抗体的96孔板,同时设6个空白对照孔;②加检测试剂A,37℃孵育1 小时,加洗涤液洗涤,加检测试剂B,37℃孵育30 min,加入洗涤液洗涤;③加底物,37℃避光孵育10 分钟,测定所有孔的光密度值(optical density, OD值);④绘制E2标准品的“浓度-OD值”标准曲线,计算样品E2水平。采用相同的方法测定LH和FSH的水平。
1.4统计学方法

2结果
2.1两组患者一般资料比较
共180例患者符合入选标准,其中SPLS组100例,MPLS组80例,两组患者年龄、囊肿大小、病理类型、术前性激素水平组间比较差异均无统计学意义(均P>0.05),见表1。
2.2两组手术效果比较
两组手术时间、术中出血量、血红蛋白下降值和住院时间组间比较差异均无统计学意义(均P>0.05),且囊肿破裂发生率差异无统计学意义(P>0.05),两组均未发生手术并发症,手术效果基本相当,见表2。
2.3两组患者术前术后卵巢储备功能比较
术后1个月,两组患者血清E2、FSH、LH水平均较术前升高(t值分别为39.803、35.734、43.148、27.184、24.927、20.807,均P<0.05);术后6个月各指标水平均恢复,较术前无明显差异(t值分别为1.602、1.400、0.189、1.500、0.313、 0.107,均P>0.05),见表3。


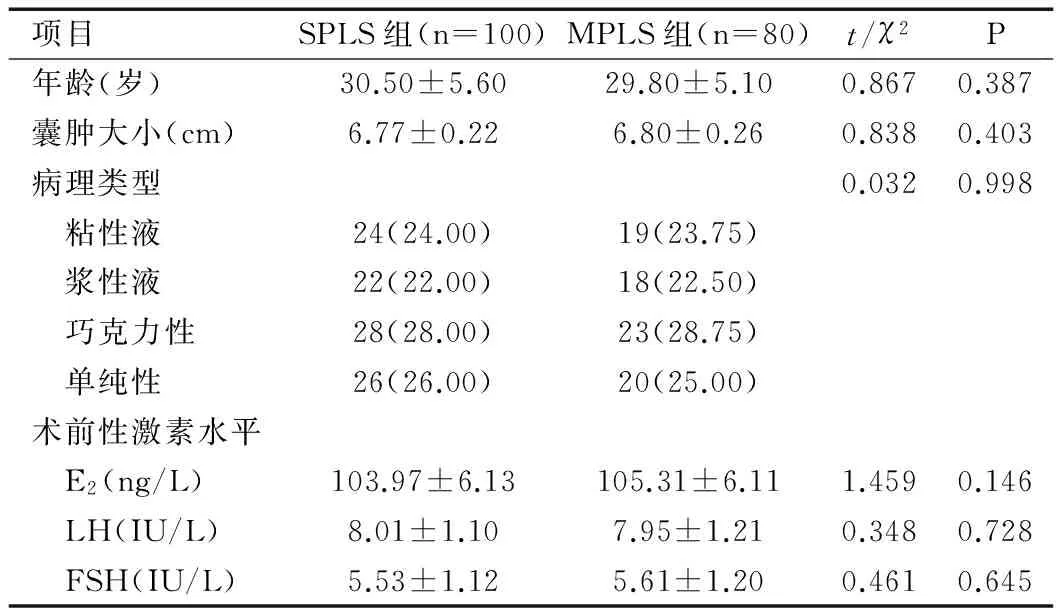
项目SPLS组(n=100)MPLS组(n=80)t/χ2P年龄(岁)30.50±5.6029.80±5.100.8670.387囊肿大小(cm)6.77±0.226.80±0.260.8380.403病理类型0.0320.998 粘性液24(24.00)19(23.75) 浆性液22(22.00)18(22.50) 巧克力性28(28.00)23(28.75) 单纯性26(26.00)20(25.00)术前性激素水平 E2(ng/L)103.97±6.13105.31±6.111.4590.146 LH(IU/L)8.01±1.107.95±1.210.3480.728 FSH(IU/L)5.53±1.125.61±1.200.4610.645


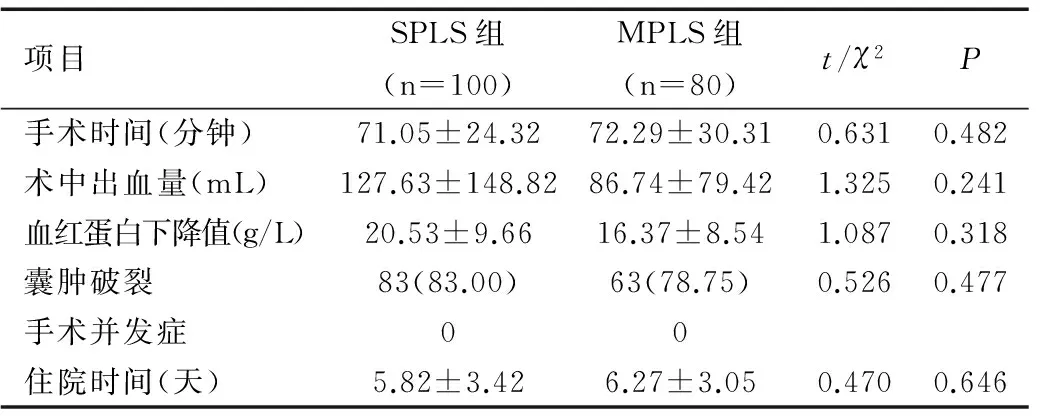
项目SPLS组(n=100)MPLS组(n=80)t/χ2P手术时间(分钟)71.05±24.3272.29±30.310.6310.482术中出血量(mL)127.63±148.8286.74±79.421.3250.241血红蛋白下降值(g/L)20.53±9.6616.37±8.541.0870.318囊肿破裂83(83.00)63(78.75)0.5260.477手术并发症00住院时间(天)5.82±3.426.27±3.050.4700.646


Table 3 Comparison of preoperative and postoperative ovarian hormone ±S)
3讨论
3.1卵巢良性肿物切除概况
卵巢良性肿物是腹腔镜手术的最佳适应证,目前临床最常用的方法即为MPLS,大多数腹腔镜卵巢良性肿物剥除术或卵巢切除术是操作难度相对较低的2级手术,且卵巢良性肿物患者多为年轻女性,手术切口瘢痕外观的要求相对较高,SPLS临床应用日趋增多。SPLS最早由Wheeless于1973年提出,经过多年的发展其手术时间、术中出血量、术中术后并发症等方面均与传统腹腔镜相似,成功率也基本接近,甚至在一些卵巢巧克力囊肿合并广泛盆腔粘连的患者中,经单孔腹腔镜能更安全、顺利地完成手术[3]。SPLS的主要局限是手术器械的相互干扰,所有器械均通过一个切口进入腹腔,违背传统的三角分布原则,产生所谓“筷子效应”,在一定程度上影响术者对距离的判断,使操作精准度下降;其次,单孔切口造成直线视野,镜头在腹腔内易与手术器械相互干扰,影响画面立体感及稳定性。
3.2卵巢储备功能的临床意义
卵巢储备功能是指卵巢内存留卵泡的数量和质量,可基本反映女性的生育能力,卵巢产生卵子能力减弱,卵泡细胞质量下降,导致生育能力下降,称为卵巢储备功能下降[5]。对育龄期患有卵巢囊肿女性而言,仍存在生育要求或必须保留其正常生殖内分泌功能,此年龄段的妇女在卵巢囊肿手术过程中,对卵巢功能保护尤为重要,保留生殖腺以维持女性正常生理功能的手术原则已被大家认可[6-7]。腹腔镜术后卵巢储备下降与疾病本身、手术和止血等多种因素相关,由于操作难度增大、手术时间延长,很多临床医师从直观感觉上认为SPLS造成的卵巢组织创伤应该更明显,从而导致心理上对SPLS的抗拒和不认可,因此探索SPLS和MPLS对卵巢功能的影响具有重要的临床意义。
本研究结果显示,SPLS和MPLS两组手术时间、出血量、并发症等因素组间无差异,两种术式创伤程度基本接近,术后1个月患者均出现血清E2水平下降、LH和FSH水平升高,表明手术创伤早期卵巢储备功都有一定的下降,但术后6个月E2、LH和FSH水平均恢复正常,符合卵巢手术后激素转归的规律,与相关报道一致[8-9]。同时,SPLS组各时点激素水平并不比MPLS组低,表明MPLS在保护参加卵巢功能上并无明显优势。SPLS手术器械均通过单一切口平行进入腹腔,手术器械的相互干扰导致操作难度加大,而正是这种客观条件的限制使术者操作时更加仔细,对正常卵巢组织的保留更加充分,从而对卵巢储备功能的负面影响更低。
本研究的不足也是不可回避的:①目前对卵巢储备功能的评价有多种指标,其中最可靠的是抗苗勒氏管激素(anti-Müllerian hormone, AMH),该指标不受月经周期影响、口服避孕药或GnRH激动剂影响,但由于本院技术力量有限,未能对该指标进行同步检测,研究结果可信度降低[10];②手术技巧是影响手术创伤的重要因素之一,本研究只纳入本院的手术病例,不同医师手术技巧对卵巢储备功能的影响难以充分分析;③由于无法对术中组织的破坏程度进行量化比较,SPLS对卵巢正常组织破坏较少仅为笔者的推测,确切的机制有待进一步的研究。
综上所述,单一孔道的腹腔镜卵巢囊肿剥除术并不会对卵巢储备功能有更明显的影响,结合SPLS与MPLS能达到相同的治疗效果,临床推荐SPLS替代MPLS进行卵巢囊肿剥除术。
[1]Angioni S, Pontis A, Cela V,etal. Surgical technique of endometrioma excision impacts on the ovarian reserve.Single-port access laparoscopy versus multiport access laparoscopy: a case control study [J].Gynecol Endocrinol, 2015, 31(6):454-457.
[2]吴益青,王伟,陈和琼.子宫切除术同时行双侧输卵管切除对卵巢功能的影响[J].中国妇幼健康研究,2015,26(4):774-776.
[3]Yang XH, Ji F, AiLi A,etal. Effects of laparoscopic ovarian endometriosis cystectomy combined with postoperative GnRH-a therapy on ovarian reserve,pregnancy,and outcome recurrence [J].Clin Exp Obstet Gynecol, 2014, 41(3): 272-275.
[4]Yoon B S, Kim Y S, Seong S J,etal. Impact on ovarian reserve after laparoscopic ovarian cystectomy with reduced port number: a randomized controlled trial [J]. Eur J Obstet Gynecol Reprod Biol, 2014,176(1):34-38.
[5]Alborzi S, Keramati P, Younesi M,etal. The impact of laparoscopic cystectomy on ovarian reserve in patients with unilateral and bilateral endometriomas [J]. Fertil Steril, 2014,101(2): 427-434.
[6]Dan H, Limin F. Laparoscopic ovarian cystectomy versus fenestration/coagulation or laser vaporization for the treatment of endometriomas: a meta-analysis of randomized controlled trials [J].Gynecol Obstet Invest,2013,76(2): 75-82.
[7]姜琦,朱福梅.腹腔镜与开腹全子宫切除术对女性卵巢功能影响的比较[J].中国妇幼健康研究,2014,25(2):263-265.
[8]程雪梅.腹腔镜卵巢囊肿剔除术对卵巢功能影响的研究[J].中国妇幼健康研究,2013,24(3):372-374.
[9]Chang H J, Han S H, Lee J R,etal. Impact of laparoscopic cystectomy on ovarian reserve: serial changes of serum anti-Mullerian hormone levels [J]. Fertil Steril, 2010,94(1): 343-349.
[10]史精华,冷金花,宋楠,等.腹腔镜卵巢子宫内膜异位囊肿剥除术对卵巢储备功能的影响[J].现代妇产科进展,2010,19(7):481-485.
[专业责任编辑:安瑞芳]
Effect of single-port and multi-port laparoscopic ovarian cystectomy on ovarian reserve
DAI Ni, CHENG Li
(Maternal and Child Health Hospital of Ezhou, Hubei Ezhou 436000, China)
Objective To evaluate the effect of single-port and multi-port laparoscopic ovarian cystectomy on ovarian reserve. Methods From January 2014 to January 2015, 180 patients with ovarian cysts admitted in Maternal and Child Health Hospital of Ezhou were randomly divided into single-port laparoscopic surgery (SPLS) group (n=100) and multi-port laparoscopic surgery (MPLS) group (n=80). The operation time, blood loss and complications were recorded. Estradiol (E2), luteinizing hormone (LH) and follicle-stimulating hormone (FSH) levels were measured in all patients preoperatively and 1 month and 6 months after surgery. The postoperative changes of ovarian reserve were compared between two groups. Results There were no significant differences in operation time, blood loss, hemoglobin decrease value and duration of hospitalization between two groups (tvalue was 0.631, 1.325, 1.087 and 0.470, respectively, allP>0.05), and the difference in cyst rupture time was not significant (χ2=0.526,P>0.05). One month after surgery, E2, FSH and LH levels rose compared with those before surgery (tvalue was 39.803, 35.734, 43.148, 27.184, 24.927 and 20.807, respectively, allP<0.05). After 6 months, they returned to preoperative levels and were not significantly different from those before surgery (tvalue was 1.602, 1.400, 0.189, 1.500, 0.313 and 0.107, respectively, allP>0.05). Conclusion SPLS does not impact ovarian reserve more significantly. The effect of two procedures is similar, so SPLS is recommended to replace MPLS in ovarian cystectomy.
2015-07-03
戴妮(1974-),女,副主任医师,主要从事妇产科临床工作。
10.3969/j.issn.1673-5293.2016.02.032
R713.4
A
1673-5293(2016)02-0241-02
