左旋甲状腺素对妊娠期SCH妊娠结局 胎儿发育的影响
2016-09-13邓曦潘淑媛林奕媛
邓曦 潘淑媛 林奕媛
左旋甲状腺素对妊娠期SCH妊娠结局 胎儿发育的影响
邓曦 潘淑媛 林奕媛
目的 探讨妊娠期甲状腺功能减退症(SCH)行左旋甲状腺素干预的临床意义。方法 选取SCH患者142例,采用随机数字表分为两组,每组各71例,治疗组给予左旋甲状腺素(L-T4)替代治疗,非治疗组不给予药物治疗;另选取同期正常孕妇165例作为对照组,比较三组甲状腺功能、不良妊娠结局及胎儿脐动脉血叶酸和维生素B12水平。结果 干预前,治疗组和非治疗组的(TT4)、游离甲状腺素(FT4)水平明显低于对照组,促甲状腺激素(TSH)水平明显高于对照组(P<0.05),且两者不存在组间差异(P>0.05);干预后,治疗组TSH水平明显降低,TT4、FT4水平明显升高,与非治疗组比较,差异有统计学意义(P<0.05)。治疗组和对照组不良妊娠结局发生率差异无统计学意义(P>0.05);非治疗组的不良妊娠结局总发生率高于对照组,差异有统计学意义(P<0.05),其中差异最为显著的是妊娠期高血压和羊水过少。治疗组和对照组围生儿的脐动脉血叶酸和维生素B12水平均高于非治疗组,差异有统计学意义(P<0.05);但治疗组和对照组之间,差异无统计学意义(P>0.05)。结论 及时应用L-T4替代疗法改善SCH甲状腺功能,利于胎儿发育,对预防不良妊娠结局有一定的积极意义。
亚临床甲状腺功能减退症 左旋甲状腺素 妊娠结局 胎儿发育
妊娠期甲状腺功能减退症发病率较高,约占孕妇总数的2.0%~2.5%,其中>90%为亚临床甲状腺功能减退症(Subclinical hypothyroidism,SCH)。当前研究已证实[1,2],妊娠期甲状腺功能减退可影响胎儿的生长发育、妊娠结局及新生儿远期认知功能,美国甲状腺协会(ATA)指南推荐,促甲状腺激素(thyroid stimulating hormone,TSH)水平>10.0mIU/L的孕妇应该用左旋甲状腺激素(L-T4)治疗。然而,对于SCH是否会增加不良妊娠结局的风险、是否有必要采用L-T4干预,临床报道结论不一。本文采取随机对照研究的方法,对比分析L-T4替代治疗对SCH患者甲状腺功能和妊娠结局的影响,同时,对出生后胎儿血清叶酸和维生素B12也做了相关对比,以帮助说明L-T4干预SCH的临床应用价值。
1 临床资料
1.1 一般资料 选择2013年1月至2014年10月于本院产科门诊建册产检及住院分娩的307例孕妇纳入研究对象,排除既往有甲状腺疾病和其他自身免疫性疾病病史、妊娠期合并甲亢(含亚甲亢)及双胎妊娠的孕妇。其中于妊娠5~20周期间经甲状腺功能检查证实为SCH的孕妇142例,采用随机数字表分为两组:治疗组71例,年龄23~41岁,平均(30.56±4.46)岁。平均孕周(12.29±3.15)周。非治疗组71例,年龄23~40岁,平均(30.51±4.40)岁。平均孕周(12.27±3.21)周。两组年龄、孕周及甲状腺抗体水平差异无统计学意义(P>0.05)。病例诊断均参照中国《妊娠和产后甲状腺疾病诊治指南》(2012年)中相关标准[3],SCH诊断标准:TSH在2.5~10mIU/L,FT4在正常参考值范围内。甲状腺功能正常孕妇165例(对照组),年龄21~42岁,平均(30.76±3.72)岁。平均孕周(12.18±3.42)周。三组孕妇年龄、孕周差异无统计学意义(P>0.05),具有可比性。
1.2 方法和指标 (1)治疗方法:治疗组给予L-T4(德国默克公司生产,规格50μg×100片/瓶)治疗,L-T4用量25~100μg/d,甲状腺功能检测1次/4~6周,并根据检测结果及时调整L-T4的剂量,在产前维持TSH于正常水平,即TSH<3.0mIU/L。(2)观察指标:①甲状腺功能:采集患者晨起空腹静脉血2~3ml,3000r/min离心10min,应用罗氏公司的cobas e601全自动发光检测仪检测血清TSH、血清总甲状腺素(Total thyroid,TT4)、游离甲状腺素(Free Thyroxinelndex,FT4)FT4水平,检测原理为放射免疫法,试剂盒由德国罗氏诊断有限公司提供。检测时间:自患者纳入研究,首次取血测得的结果为干预前水平;此后,治疗组给予L-T4,对照组和非治疗组不给予药物治疗,各组均取血1次/4周,检测甲状腺功能指标,直至分娩,以各指标的均值作为其干预后水平。②不良妊娠结局:包括妊娠期高血压、妊娠期糖尿病、羊水过少、胎盘早剥及早产等。③胎儿发育指标:于患儿出生时取脐动脉血,2~3ml,3000r/min离心10min,应用罗氏公司的cobas e601全自动发光检测仪检测血清叶酸和维生素B12水平,检测原理为电化学发光法,试剂盒由德国罗氏诊断有限公司提供。
1.3 统计学方法 采用SPSS16.0统计软件。计量资料以(±s)表示,组间比较采用方差分析,其间任意两组之间的比较采用LSD-t检验;计数资料以%表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 甲状腺功能 干预前,治疗组和非治疗组的TSH水平均高于对照组,TT4、FT4水平低于对照组,差异有统计学意义(P<0.05);但治疗组和非治疗组之间的差异无统计学意义(P>0.05)。干预后,治疗组TSH水平明显降低,TT4、FT4水平明显升高,和非治疗组比较差异有统计学意义(P<0.05),和对照组比较差异无统计学意义(P>0.05);非治疗组虽然各指标也有波动,但与对照组比较差异仍有统计学意义(P<0.05)。见表1。
表1 对照组及病例组干预前后TSH、TT4、FT4结果比较(±s)
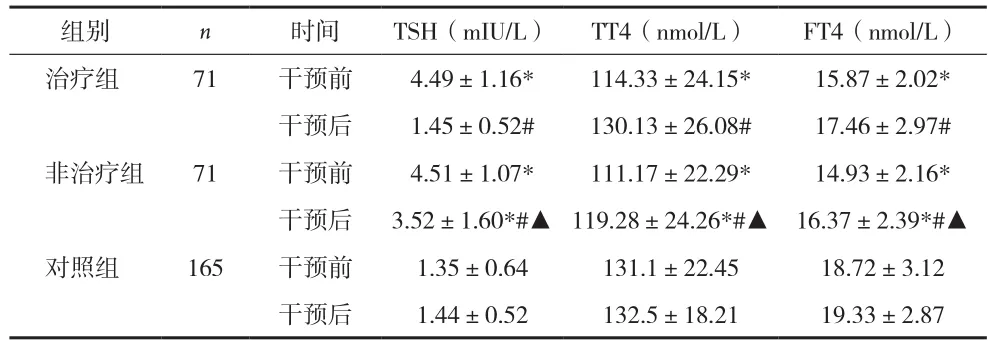
表1 对照组及病例组干预前后TSH、TT4、FT4结果比较(±s)
注:与对照组干预前比较,*P<0.05;与本组干预前比较,#P<0.05;与治疗组干预后比较,▲P<0.05
组别n时间TSH(mIU/L)TT4(nmol/L)FT4(nmol/L)治疗组71干预前4.49±1.16*114.33±24.15*15.87±2.02*干预后1.45±0.52#130.13±26.08#17.46±2.97#非治疗组71干预前4.51±1.07*111.17±22.29*14.93±2.16*干预后3.52±1.60*#▲119.28±24.26*#▲16.37±2.39*#▲对照组165干预前1.35±0.64131.1±22.4518.72±3.12干预后1.44±0.52132.5±18.2119.33±2.87
2.2 各组不良妊娠结局比较 治疗组和对照组不良妊娠结局发生率差异无统计学意义(P>0.05);非治疗组的不良妊娠结局总发生率高于对照组,差异有统计学意义(P<0.05),其中差异最为显著的是妊娠期高血压和羊水过少。见表2。
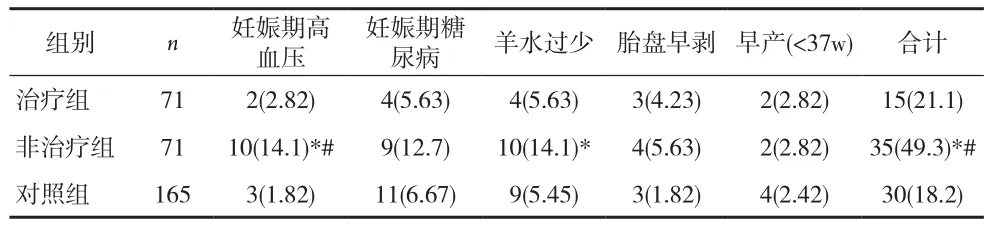
表2 各组不良妊娠结局比较[n(%)]
2.3 各组脐动脉血叶酸和维生素B12水平比较 治疗组和对照组围生儿的脐动脉血叶酸和维生素B12水平均高于非治疗组,差异有统计学意义(P<0.05);但治疗组和对照组之间,差异无统计学意义(P>0.05)。见表3。
表3 脐动脉血叶酸和维生素B12(±s)
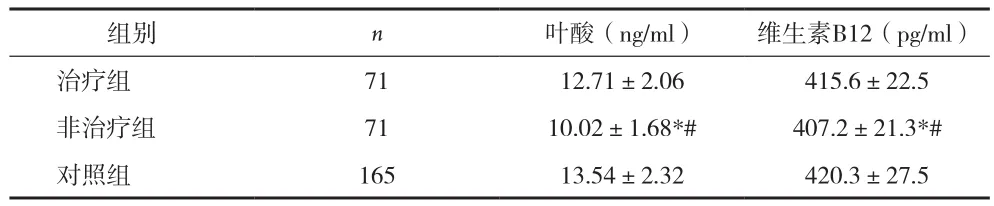
表3 脐动脉血叶酸和维生素B12(±s)
注:与对照组比较,*P<0.05;与治疗组比较,#P<0.05
组别n叶酸(ng/ml)维生素B12(pg/ml)治疗组7112.71±2.06415.6±22.5非治疗组7110.02±1.68*#407.2±21.3*#对照组16513.54±2.32420.3±27.5
3 讨论
甲状腺素是机体生理代谢的必需激素之一,参与蛋白质的合成与代谢,并对血糖、脂肪等营养物质的代谢有广泛的调节效应[5]。妊娠期机体发生一系列生理性改变,其激素水平变化可影响孕妇的甲状腺功能,致使甲状腺素水平出现波动,导致SCH发生[6]。本研究结果显示,SCH孕妇的外周血TSH水平明显高于对照组,TT4、FT4水平明显低于对照组,且采用L-T4干预后,其TSH水平明显降低,TT4、FT4水平明显升高。说明应用L-T4干预SCH能够改善患者的甲状腺功能,调节甲状腺激素及其相关激素的整体平衡。实质上,SCH患者缺乏甲状腺激素,L-T4 可使患者利用外源的甲状腺素原(T4)在外周组织转换为活性代谢产物三碘甲状腺原氨酸(T3),促进对甲状腺激素在机体内的平衡,这一观点已被诸多临床报道所证实[7]。另有研究表明[8],应用LT4替代可改变甲状腺内碘化物的摄入及储存,改善患者的甲状腺功能,使孕妇机体能量代谢趋于平衡,促进蛋白质的合成,可改善孕妇的代谢及营养状况,改善妊娠结局。
至于SCH是否会增加不良妊娠结局的发生率、有无必要采用L-T4干预措施,临床报道缺乏统一性。如,王炎等[9]对广西桂林地区60例SCH和60例健康孕妇的对比研究显示SCH患者妊娠期高血压、贫血、胎儿窘迫、早产及胎盘早剥的发生率均高于健康人群,有必要给予及时干预。而孙笑等[10]对北京地区548例孕产妇的研究结果显示SCH与不良妊娠结局无明显相关性。本研究结果显示,未行L-T4干预的SCH患者的不良妊娠结局总发生率高于对照组,差异最为显著的是妊娠期高血压和羊水过少;经L-T4干预后,其不良妊娠结局总发生率与健康人群无异。该结果支持SCH可增加不良妊娠结局发生率这一观点,并证实适当的L-T4干预能够降低不良妊娠结局的发生风险。
实质上,不良妊娠结局不仅受到母体影响,还与胎儿发育密切相关,SCH与胎儿发育的关系在近几年也日渐受到重视。黄冉冉等[11]从中枢神经影像学的角度证实了SCH能够减退新生儿右侧背外侧前额-右顶叶后部网络功能,损伤其空间记忆功能。夏艳、李建宁等[12,13]研究也指出SCH能够影响胎儿的智力和运动发育。本研究对患儿脐动脉血的叶酸和维生素B12水平进行研究,因前者在DNA和RNA合成过程中及后者在胎儿早期神经元和大脑发育中起重要作用,两者均是胎儿生长发育的必需物质[14],故选择该指标结果显示,治疗组和对照组围生儿的脐动脉血叶酸和维生素B12水平均高于非治疗组;但治疗组和对照组之间差异无统计学意义(P>0.05)。说明SCH能够降低胎儿叶酸和维生素B12的水平,从而影响其正常的生长发育;适当的L-T4干预可改善叶酸和维生素B12的摄入量,从而促进胎儿健康发育,这可能是L-T4改善SCH患者妊娠结局的重要机制之一。至于妊娠期SCH与叶酸和维生素B12之间的干预途径,还需进一步的研究加以证实。
综上所述,SCH孕妇血清TSH呈高水平,TT4、FT4、叶酸、维生素B12呈低水平,及时应用L-T4替代治疗不仅可改善甲状腺功能,调节甲状腺相关激素水平,还有助于改善胎儿对叶酸和维生素B12的摄入量,利于胎儿健康发育,但其具体的作用机制尚需进一步研究。
1 Donaire IM,Crespo DO,Garcia-Paterson A,et al.Sex ratio at birth is associated with first-trimester maternal thyrotropin in women receiving levothyroxine.Thyroid,2013,23(12):1514~1517.
2 梁珊瑚,余海英,刘士春.20例妊娠合并甲状腺功能减退的病因及治疗.中国生育健康杂志,2013,24(4):283~286.
3 张淼,时立新.2012 年中国《妊娠和产后甲状腺疾病诊治指南》 解读.中国实用内科杂志,2012,32(10):761~763.
4 黄杰,于鹏飞,杨志平.促甲状腺激素和甲状腺自身抗体在甲状腺疾病诊断中的临床应用.中国地方病防治杂志,2015,30(1):65~66.
5 Yoshioka W,Amino N,Ide A,et al.Thyroxine treatment may be useful for subclinical hypothyroidism in patients with female infertility.Endocr J,2015,62(1):87~92.
6 苏恒,任秀莲,马杉,等.亚临床甲状腺功能减退症孕妇左旋甲状腺素治疗剂量及影响因素的探讨.中华内分泌代谢杂志,2012,28(10):826~829.
7 Elston MS,Tuakoi K,Meyer-Rochow GY,et al.Pregnancy after definitive treatment for Graves' disease-does treatment choice influence outcome?Aust N Z J Obstet Gynaecol,2014,54(4):317~321.
8 肖海群.甲状腺功能减退对妊娠及其结局的影响.中国现代医学杂志,2012,22(18):53~57.
9 王炎,董永瑞,唐海燕,等.妊娠期亚临床甲减对妊娠结局及胎儿的影响.中国妇幼保健,2013,28(34):5633~5634.
10 孙笑,张蕾,杨慧霞,等.548例妊娠期甲状腺功能筛查指征及亚临床甲减对妊娠结局影响的分析.中国妇产科临床杂志,2014,15(1):45~48.
11 黄冉冉,马树华,百茹峰,等.功能MRI观察左旋甲状腺素对亚临床甲状腺功能减退空间工作记忆损伤的影响.中国医学影像学杂志,2014, 22(9):664~669
12 夏艳,周跃华,宗旦棣,等.妊娠期母体甲状腺自身免疫与亚临床甲减对子代智力与运动发育影响的研究.临床和实验医学杂志,2015,14(8):670~672.
13 李建宁,赵迎春,何岚,等.妊娠期亚临床甲状腺功能减退症对其后代智力的影响及干预效果分析.中国医科大学学报,2015,44(1):64~67,71
14 李婷.妊娠期亚临床甲状腺功能减退症患者血清叶酸、维生素B12、同型半胱氨酸水平测定及临床意义.福建医科大学,2014.18.
【Abstracts】 Objective To explore the clinical application signifi cance of levothyrocine(L-T4)to treat subclinical hypothyroidism(SCH)and its effects on the fetal development. Methods 142 patients with SCH were selected and divided into two groups randomly(n1=n2=71). Patients in the treatment group were given L-T4 replacement therapy,while patients in the non-treatment group given noting. At the same time,165 normal pregnant women during the same period were selected as the control group. The thyroid function,adverse pregnancy outcomes,and umbilical artery serum levels of folic acid and vitamin B12 were compared between groups. Result Before intervention,the TT4 and FT4 level of the treatment group and the non-treatment group were lower than those of the control group(P<0.05),but there was no signifi cant difference between the treatment group and the non-treatment group(P>0.05). After intervention,the TSH level of the treatment group decreased,while TT4 and FT4 level increased,with signifi cant difference compared to the non treatment group(P<0.05)。There was no signifi cant difference in adverse pregnancy outcomes rate between the treatment group and the control group(P>0.05),but the adverse pregnancy outcomes rate of non-treatment group were higher than that of the control group(P<0.05),especially gestational hypertension and oligohydramnios. The umbilical artery serum levels of folic acid and vitamin B12 of the treatment group and the control group were both higher than those of the non-treatment group(P<0.05),but there was no signifi cant difference between the treatment group and the control group(P>0.05). Conclusions Timely application of L-T4 replacement therapy to improve SCH thyroid function is benefi tial for fetal development,and has a positive role.for the prevention of adverse pregnancy outcomes.
Subclinical hypothyroidism Levothyrocine Pregnancy outcome Fetal development
529100 南方医科大学附属新会医院产科
