骨保护素/脱蛋白骨对兔前交叉韧带重建腱-骨早期愈合的影响
2016-09-08管林聪邹国耀唐志宏宋恩鸿
管林聪,邹国耀,唐志宏,宋恩鸿,魏 冰
骨保护素/脱蛋白骨对兔前交叉韧带重建腱-骨早期愈合的影响
管林聪,邹国耀,唐志宏,宋恩鸿,魏冰
目的 探讨骨保护素(OPG)/脱蛋白骨(DPB)复合物对兔前交叉韧带(ACL)重建腱-骨早期愈合的影响。方法制备OPG/DPB复合物。80只实验兔随机分为4组(n= 20),即OPG、DPB、OPG/DPB及对照组,均建立ACL重建模型。实验组腱-骨界面分别相应植入OPG、DPB及OPG/ DPB,对照组不做处理。术后4、8、12周取材,行病理观察及生物力学检测。结果 术后各时间点,OPG/DPB组腱-骨界面成熟度、Sharpey纤维数量及移植肌腱抗拉性能优于其余3组。结论 OPG/DPB复合物可显著促进ACL重建术后腱-骨早期愈合。
骨保护素;脱蛋白骨;复合物;前交叉韧带;重建
网络出版时间:2016-5-9 15:43:10 网络出版地址:http://www.cnki.net/kcms/detail/34.1065.R.20160509.1543.030.html
前交叉韧带(anterior cruciate ligament,ACL)是稳定膝关节的重要结构,一旦损伤常造成膝关节松动进而影响功能。治疗方法首选ACL重建,但部分患者术后腱-骨愈合不良影响手术效果。能否解决腱-骨愈合不良问题成为评判ACL重建是否成功的重要指标[1]。骨保护素(osteoprotegerin,OPG)有促进骨愈合作用,可应用于ACL重建术提高手术效果,但由于“滑液灌注效应”等的影响,腱-骨界面中单纯应用OPG易流失。脱蛋白骨(deproteinized bone,DPB)为目前研究成熟的具有缓释功能的载体材料,该实验将OPG复合于DPB后植入ACL重建动物模型中,观察其对腱-骨早期愈合的影响,旨在为临床提供促进腱-骨愈合理论依据。
1 材料与方法
1.1材料
1.1.1OPG/DPB复合物制作 根据丁真奇等[2]方法制备DPB,经洗涤、捣碎、环氧乙烷消毒备用。将DPB与OPG(北京博奥森生物技术有限公司,编号:EA-1016,0.5 mg,冻干粉剂)水溶液混合后真空条件下置于4℃低温4~6 h,使OPG水溶液充分吸附于DPB,即制作成OPG/DPB复合物,置于4℃冰箱常压保存备用。
1.1.2动物分组 80只清洁级健康成年新西兰大白兔(月龄6~8个月),雌雄不限,2.5~3.5 kg(由桂林医学院动物实验中心提供),随机分为4组(n =20):OPG、DPB、OPG/DPB及对照组。实验动物术前饮食、活动正常,双膝抽屉试验及Lachman试验均阴性。选左侧膝关节行ACL重建。
1.2手术方法及术后处理 实验动物术前禁饮食6 h,10%水合氯醛(3 ml/kg体重)耳缘静脉全麻。参照本课题组邹国耀等[3]前期研究方法行ACL重建。根据史冲等[4]研究结论:骨隧道内移植肌腱长度在15~20 mm范围时其抗拉力程度可达到最大效果。本实验造模时确保各组移植肌腱在骨隧道内长度均≥17 mm。直径为1.5 mm克氏针建立骨隧道后用直径为2 mm丝攻器丝攻处理,使骨隧道内壁螺纹化,生理盐水冲洗骨碎片。OPG组每只动物100 μg OPG,溶于水后分别于胫骨及股骨隧道内注射,使其充分渗入松质骨内,移植肌腱固定后继续于骨隧道内外口腱-骨界面周围注射。DPB组每只动物1 g DPB,用克氏针钝头将DPB推送入骨隧道内,向隧道内壁各方向涂抹,使DPB充分散布于螺纹间隙内,移植肌腱固定后继续于骨隧道内外口腱-骨界面周围填入DPB。OPG/DPB组每只动物同法植入100 μg OPG+1 g DPB复合物,对照组除ACL重建外不做任何处理。冲洗关节腔及手术切口,逐层缝合,术后分笼饲养自由活动,连续3 d行20万单位青霉素肌注预防感染,择期换药、拆线。
1.3观测指标
1.3.1一般情况及大体观察 术后观察动物饮食、关节活动及术口愈合情况,不同时点获取完整膝关节标本,行大体观察。
1.3.2生物力学检测 术后4、8、12周各组随机处死6只实验动物,于膝关节上下3 cm截取完整膝关节标本,紧贴骨隧道外口离断移植肌腱及编织缝线,离断膝关节间隙除移植肌腱外所有软组织,将胫骨及股骨分别固定于CMT 4104微机控制电子万能试验机(深圳市世纪天源仪器有限公司)牵拉台两端,以5.0 mm/s的速度进行牵拉试验直至移植肌腱拨出或断裂,并记录肌腱拨出或断裂瞬间的最大加载负荷。
1.3.3组织学观察 剔除标本表面所有软组织及骨膜,经体积浓度为10%甲醛水溶液固定48 h,脱钙72 h后(体积浓度45%的盐酸45 ml、体积浓度55%的甲酸55 ml加蒸馏水450 ml构成脱钙液),常规冲水、脱水、浸渍、包埋、切片,HE染色,光镜观察腱-骨界面组织形态。
1.4统计学处理 采用SPSS 16.0软件进行分析,数据均以±s表示。计量资料组间比较采用单因素方差分析,两两比较采用t检验。
2 结果
2.1一般情况观察 术后1~3 d实验动物精神欠佳,饮食、活动少,后逐渐恢复正常。术后6 d有3只动物出现自咬切口现象,导致切口感染,经清创缝合、抗生素预防感染、换药后愈合良好,术后9 d有1只动物因拒饮食死亡。
2.2大体观察 术后4周时,各组骨隧道内口由瘢痕组织填充;8周时,OPG、OPG/DPB组骨隧道内口由软骨组织填充,DPB、对照组骨化不明显;12周时,OPG、OPG/DPB组由骨样组织完全封闭,DPB、对照组骨化不如OPG、OPG/DPB组且各有2例标本出现明显骨隧道扩大。见图1。

图1 大体观察A:骨隧道内口为瘢痕组织封闭;B:部分标本出现明显骨隧道扩大;C:骨隧道内口为软骨组织封闭;D:骨隧道内口为骨样组织封闭
2.3生物力学检测 术后4周,各组最大加载负荷组间比较差异无统计学意义;8周时,OPG/DPB组最大加载负荷高于OPG组,OPG组最大加载负荷高于DPB、对照组,OPG组与OPG/DPB组比较、OPG组与DPB组比较差异有统计学意义(P<0.05),DPB组与对照组比较差异无统计学意义;术后12周,各组间比较差异无统计学意义。见表1。
2.4组织学观察
2.4.1低倍镜观察 术后4周,OPG组腱-骨界面组织排列疏松,有散在新生骨细胞;DPB组腱-骨结合欠紧密,有少许新生骨细胞;OPG/DPB组腱-骨界面胶原纤维排列紧密,新生骨细胞较OPG组多且成熟;对照组腱-骨界面组织疏松,成骨不明显。见图2。术后8周,OPG组可见与腱-骨界面成一定角度的Sharpey样纤维,部分纤维长入肌腱,组织排列较紧密。DPB组有少许Sharpey样纤维,但较OPG组少,腱-骨结合纹理紊乱。OPG/DPB组可见排列密集的垂直腱-骨界面的Sharpey样纤维,纤维及新生骨长入肌腱,腱-骨连接较OPG组紧密;对照组偶见Sharpey样纤维,新生骨细胞趋向肌腱生长,腱-骨结合疏松。见图3。术后12周,OPG组腱-骨界面成骨明显,形成不典型的直接愈合结构。DPB组胶原纤维及新生骨细胞长入肌腱,形成连续性纤维软骨连接。OPG/DPB组腱-骨界面几乎全部由新生骨填充,新生骨细胞钙化成熟,Sharpey样纤维较8周时减少,形成带模糊“潮线”结构的腱-骨移行改变带,但仍不如正常ACL止点。对照组腱-骨界面逐渐成熟,但纤维骨组织分化较OPG组差,腱-骨过渡组织狭窄。见图4。
表1 各组不同时点生物力学检测结果比较(n=6,±s)

表1 各组不同时点生物力学检测结果比较(n=6,±s)
与OPG组比较:*P<0.05
时间OPG组DPB组OPG/DPB组对照组F值P值81.490.25 8周71.33±9.7758.00±12.65*83.83±4.75*55.17±11.44*10.230.00 12周83.50±2.6680.17±8.0684.67±2.1681.17±8.1 4周35.00±2.5331.83±3.6634.67±2.8833.17±2.4 30.720.55
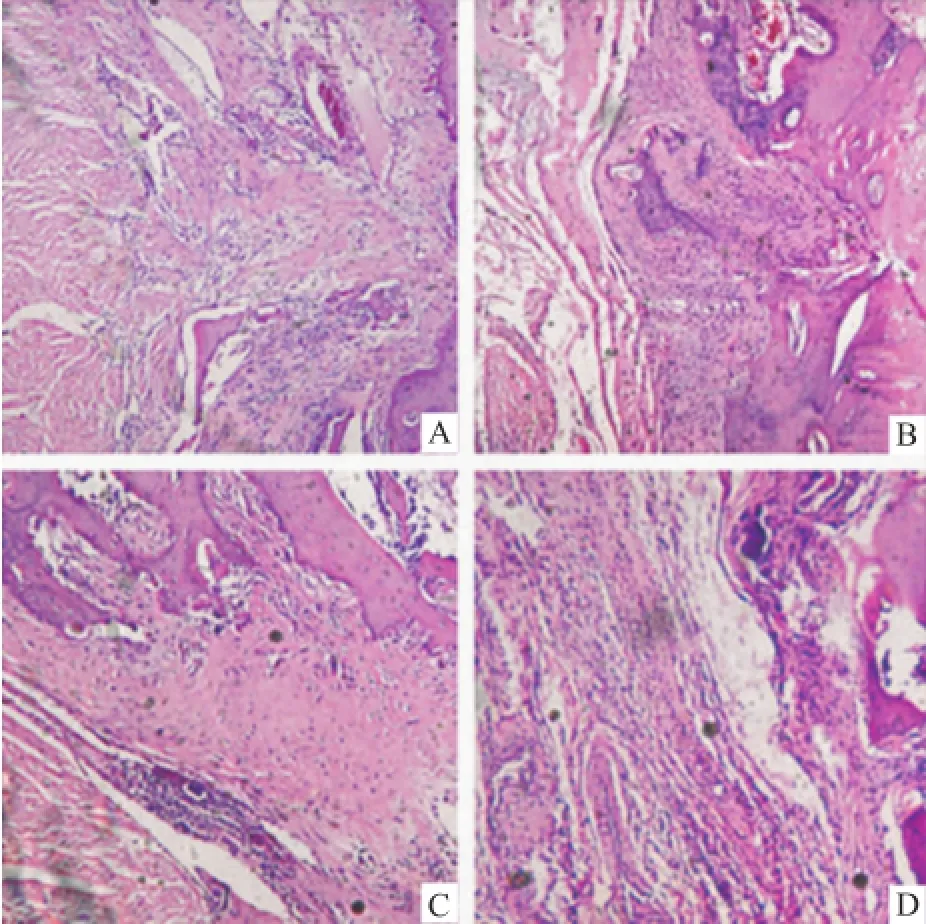
图2 术后4周组织学观察 HE×100A:OPG组;B:DPB组;C:OPG/DPB组;D:对照组

图3 术后8周组织学观察 HE×100A:OPG组;B:DPB组;C:OPG/DPB组;D:对照组
2.4.2高倍镜观察 术后4周,各组腱-骨界面高倍镜下观察皆为纤维结缔组织;8周时可见数量不等的Sharpey样纤维,OPG/DPB组多于OPG组,OPG组多于DPB组、对照组,OPG组与OPG/DPB组比较、OPG组与DPB组比较差异有统计学意义(P<0.05),DPB组与对照组比较差异无统计学意义;12周时Sharpey样纤维减少,取而代之为连续性纤维软骨连接及带“潮线”的近似直接止点结构,各组间比较差异无统计学意义。见表2、图5。
3 讨论
腱-骨是否愈合良好影响ACL重建效果。研究[5-6]表明腱-骨愈合可分为间接愈合和直接愈合,间接愈合即移植肌腱通过Sharpey样纤维与骨隧道壁连接形成间接止点;直接愈合即移植肌腱通过矿化的胶原纤维与骨隧道壁连接形成直接止点,且形成嗜碱性染色的“潮线”结构。如何促进ACL重建术后腱-骨早期、可靠的愈合成为当前研究热点[7]。王永健等[8]用自体腘绳肌腱移植重建兔ACL,认为腱-骨界面的愈合转归为移植肌腱与骨隧道壁之间形成纤维连接、纤维骨化、骨组织长入肌腱进而再塑形的过程,最终形成典型的直接止点结构,即由间接愈合向直接愈合过渡。本研究显示术后4周,各组腱-骨界面由紊乱的纤维结缔组织填充。8周时均形成Sharpey样纤维连接,以OPG/ DPB组最明显。至12周时,OPG/DPB组腱-骨界面均较其余组成熟,且形成带有“潮线”结构的类似直接止点的腱-骨移行改变带。表明OPG/DPB复合物可显著促进ACL重建术后腱-骨界面直接止点的形成。
表2 各组不同时间点Sharpey纤维数量统计(n=6,±s)

表2 各组不同时间点Sharpey纤维数量统计(n=6,±s)
与OPG组比较:*P<0.05
时间OPG组DPB组OPG/DPB组对照组F值P值--8周16.67±1.379.67±1.63*20.33±2.50*11.67±1.21*45.710.00 12周7.33±2.166.67±1.758.17±2.146.00±1.411.4 4周0000 40.26

图4 术后12周组织学观察 HE×100A:OPG组;B:DPB组;C:OPG/DPB组;D:对照组

图5 高倍镜下组织学观察HE×400A:术后4周;B:术后8周;C:术后12周
ACL重建使移植肌腱发挥原有韧带功能,恢复膝关节的稳定性,但只有移植肌腱与骨隧道壁形成牢固的愈合才能达到有效的力学强度[9-10]。研究[11]表明常规ACL重建后腱-骨界面形成正常止点需24周甚至更长,这意味着术后早期行功能锻炼时移植肌腱所承受的应力负荷与腱-骨间接愈合相关,因此Sharpey样纤维数量决定移植肌腱抗拉程度。本研究显示:术后4周各组未见Sharpey样纤维,生物力学检测组间比较差异无统计学意义。8周时,各组可见数量不等的Sharpey样纤维连接,以OPG/DPB组最多,生物力学检测示OPG/DPB组最大加载负荷均高于其余组,且差异有统计学意义。至12周时,Sharpey样纤维数量较8周时减少,腱-骨界面趋向直接止点成熟,各组生物力学检测组间比较差异无统计学意义。表明OPG/DPB复合物可显著提高ACL重建术后早期移植肌腱抗拉性能。
OPG可特异性抑制破骨细胞进而促进成骨,安明等[12]实验观察OPG对兔ACL重建术后腱-骨愈合的影响,证实OPG能有效促进腱-骨早期愈合。但OPG为可溶性糖蛋白,由于“滑液灌注效应”等的影响,骨隧道中单纯应用OPG易流失。Gulotta et al[13]将粘合剂填入腱-骨界面内,结果显示实验组腱-骨愈合更牢固,说明减少“滑液灌注效应”可有效促进腱-骨愈合。DPB为目前研究成熟的载体,有骨传导活性又不引起排斥反应,其疏松的多孔隙网状结构是理想的骨组织工程支架材料。翟文亮等[14]将富血小板血浆复合于DPB后植入ACL重建动物模型中,结果证实PRP/DPB复合物可显著促进腱-骨愈合。本实验植入OPG/DPB复合物使腱-骨结合更紧密,有利于减少“钟摆效应”预防骨隧道扩大,从而减少“滑液灌注效应”所致的OPG流失,其缓慢释放的OPG有利于长效诱导骨组织再生。本研究显示术后各时间点,OPG/DPB组腱-骨界面成熟度、Sharpey纤维数量及移植肌腱抗拉性能均优于其余组,说明提高骨组织长入肌腱可有效促进腱-骨愈合。
[1] Kawaguchi Y,Kondo E,Kitamura N,et al.Comparisons of femoral tunnel enlargement in 169 patients between single-bundle and anatomic double-bundle anterior cruciate ligament reconstructions with hamstring tendon grafts[J].Knee Surg Sports Traumatol Arthrosc,2011,19(8):1249-57.
[2] 丁真奇,石玲玲,康两期,等.异种脱蛋白骨管移植修复大段骨缺损的力学评估[J].临床骨科杂志,2010,13(2):200-3.
[3] 邹国耀,宋恩鸿,李张.股骨隧道角度对兔前交叉韧带重建术后骨隧道影响的初步探讨[J].中国修复重建外科杂志,2015,29(2):171-4.
[4] 史 冲,丁 晶.骨隧道与肌腱移植物长度及直径匹配度对骨腱愈合的影响[J].西南国防医药,2013,23(2):221-3.
[5] Atesok K,Fu F H,Wolf M R,et al.Augmentation of tendon-tobone healing[J].J Bone Joint Surg Am,2014,96(6):513-21.
[6] Rothrauff B B,Tuan R S.Cellular therapy in bone-tendon interface regeneration[J].Organogenesis,2014,10(1):13-28.
[7] 吴 平,林石明.前交叉韧带重建术后腱-骨愈合研究进展[J].实用骨科杂志,2014,20(4):326-9.
[8] 王永健,敖英芳.自体半腱肌腱重建兔前交叉韧带腱骨愈合和止点形成实验研究[J].中国运动医学杂志,2007,26(1):5-9.
[9] Takigami J,Hashimoto Y,Yamasaki S,et al.Direct bone-to-bone integration between recombinant human bone morphogenetic protein-2-injected tendon graft and tunnel wall in an anterior cruciate ligament reconstruction model[J].Int Orthop,2015,39(7):1441 -7.
[10]刘家能,徐 斌,徐洪港,等.外周血间充质干细胞凝胶对兔肌腱移植物重建前交叉韧带腱骨愈合的影响[J].安徽医科大学学报,2015,50(8):1081-5.
[11]Seijas R,Rius M,Ares O,et al.Healing of donor site in bone-tendon-bone ACL reconstruction accelerated with plasma rich in growth factors:a randomized clinical trial[J].Knee Surg Sports Traumatol Arthrosc,2015,23(4):991-7.
[12]安 明,刘 金,冯晶晶,等.骨保护素对骨-腱愈合促进作用的研究[J].中日友好医院学报,2013,27(6):346-8.
[13]Gulotta L V,Kovacevic D,Ying L,et al.Augmentation of tendonto-bone healingwith a magnesium-based bone adhesive[J].Am J Sports Med,2008,36(7):1290-7.
[14]翟文亮,郑燕梅,丁真奇,等.富血小板血浆复合物对腱-骨愈合界面力学性能影响的组织学研究[J].中国微创外科杂志,2012,12(6):569-74.
Effect of osteoprotegerin combined with deproteinized bone on early tendon-bone healing after anterior cruciate ligament reconstruction in rabbits
Guan Lincong,Zou Guoyao,Tang Zhihong,et al
(Dept of Spinal and Osteopathy Surgery,Affiliated Hospital of Guilin Medical University,Guilin 541001)
Objective To discuss the effect of osteoprotegerin(OPG)combined with deproteinized bone(DPB)on early tendon-bone healing after anterior cruciate ligament(ACL)reconstruction in rabbits.Methods The complex of OPG/DPB was prepared.80 experimental rabbits were randomly divided into 4 groups(n=20):OPG,DPB,OPG/DPB and control,ACL was reconstructed.The bone tunnels were filled with substances correspondingly except control group.The specimens were obtained for biomechanics test 4,8 and 12 weeks after surgery,then used it for pathological observation.Results At different time points after surgery,group OPG/DPB was superior to rest of the three groups in tendon-bone interfaced maturity,quantity of Sharpey fiber and tensile properties of transplanted tendons.Conclusion The complex of OPG/DPB can promote early tendon-bone healing after ACL reconstruction.
osteoprotegerin;deproteinized bone;complex;anterior cruciate ligament;reconstruction
R 686.5
A
1000-1492(2016)06-0827-05
2016-01-18接收
广西自然科学基金项目(编号:2014GXNSFAA118239)
桂林医学院附属医院脊柱骨病外科,桂林 541001
管林聪,男,硕士研究生;邹国耀,男,主任医师,硕士生导师,责任作者,E-mail:zhouguoyao2000@aliyun.com
