腹腔镜手术治疗子宫恶性肿瘤的临床效果
2016-09-07黄燕明余炜昶冯同富欣湖北省妇幼保健院妇科湖北武汉430070
金 晶 王 燕 段 洁 黄燕明 余炜昶 冯同富 郎 雁 杜 欣湖北省妇幼保健院妇科,湖北武汉 430070
腹腔镜手术治疗子宫恶性肿瘤的临床效果
金晶王燕段洁黄燕明余炜昶冯同富郎雁杜欣
湖北省妇幼保健院妇科,湖北武汉430070
目的 探讨腹腔镜手术治疗早期子宫恶性肿瘤的安全性、彻底性及并发症的发生情况。方法 回顾性分析2010年6月~2014年12月湖北省妇幼保健院妇科实施腹腔镜手术的60例宫颈癌患者及46例子宫内膜癌患者的临床资料并将其设为观察组(腹腔镜组),同期实施开腹手术的60例宫颈癌患者及41例子宫内膜癌患者设为对照组(开腹组)。比较两组术中、术后情况及并发症发生情况。结果 腹腔镜组有2例中转开腹,中转率为1.89%,腹腔镜组在术中出血量、输血率、淋巴结切除数目、尿管留置时间、术后并发症发生率与开腹组比较,差异均有统计学意义(P<0.05),但两组手术时间、住院天数及宫旁阴道断端无瘤率比较,差异无统计学意义(P>0.05)。结论 腹腔镜下子宫恶性肿瘤手术具有创伤小、恢复快、并发症少等优势,值得临床推广。
腹腔镜手术;子宫恶性肿瘤;宫颈癌;子宫内膜癌
手术是治疗早期宫颈癌及子宫内膜癌的首选方式。传统开腹手术虽然可以获得良好的视野,能对术中发现的特殊情况及并发症进行及时的处理,但该术式对患者创伤较大。随着腹腔镜技术不断成熟,腹腔镜以其微创优势在妇科恶性肿瘤中的应用日趋广泛,其适用范围也在不断地扩大和优化[1]。本研究通过分析比较腹腔镜手术与开腹手术治疗早期子宫恶性肿瘤的近期疗效,旨在进一步探讨腹腔镜手术的优势和价值,现报道如下:
1 资料与方法
1.1一般资料
回顾性分析湖北省妇幼保健院 (以下简称 “我院”)妇科2010年6月~2014年12月施行腹腔镜子宫恶性肿瘤手术106例患者的临床资料。所有患者术前均经宫颈活检或子宫内膜诊刮病理检查证实,宫颈癌按国际妇产科联盟(FIGO)2009年的临床分期标准,子宫内膜癌采用FIGO 2009年手术病理分期标准进行分期。腹腔镜组年龄30~79岁,平均(50.19±9.17)岁,均无腹腔镜手术禁忌证。其中宫颈癌60例,ⅠA2期3例,ⅠB1期49例,ⅠB2期4例,ⅡA1期2例,ⅡA2期2例;鳞癌51例,腺癌8例,腺鳞癌1例;子宫内膜癌46例,ⅠA期31例,ⅠB期11例,Ⅱ期4例,病理类型均为腺癌。开腹组年龄31~74岁,平均(49.23± 8.74)岁;宫颈癌60例,其中ⅠB1期40例,ⅠB2期2例,ⅡA1期10例,ⅡA2期8例;鳞癌50例,腺癌10例;子宫内膜癌41例,ⅠA期28例,ⅠB期10例,Ⅱ期3例,病理类型均为腺癌。两组患者年龄、病理类型及临床分期比较,差异无统计学意义(P>0.05),具有可比性。术前均无泌尿系统疾病,无排尿及排便异常。
1.2手术方法
1.2.1术前准备术前完善相关检查,术前3 d开始流质饮食及阴道擦洗,术前1 d行清洁肠道准备。
1.2.2手术步骤麻醉方式采用气管插管全身麻醉,患者取膀胱截石、头低臀高位。常规选择4点操作方式,于脐上2 cm处穿入气腹针,待12~14 mmHg (1 mmHg=0.133 kPa)的CO2人工气腹建立后,置入高清30度腹腔镜镜头。于左右侧下腹部相当于麦氏点部位分别置入第2、3个5mm Trocar,第4个Trocar的入路选择左锁骨中线脐水平线下方约2 cm处。宫颈癌患者实施腹腔镜下广泛子宫切除和盆、腹腔淋巴结切除术,需保留卵巢的患者将固有韧带切除,高位处理卵巢动静脉,暴露输尿管后游离骨盆漏斗韧带、卵巢,把卵巢固定于髂前上棘水平上方3 cm处,并用钛夹标记。子宫内膜癌患者根据术前评估临床分期情况,分别选择行筋膜外全子宫切除术或广泛性子宫切除加双侧附件切除以及盆、腹腔淋巴结清扫术。对照组行传统的经腹筋膜外子宫切除或广泛子宫切除术加盆腔淋巴结清扫及腹主动脉旁淋巴结清扫术。
1.2.3术后处理术后患者给予抗生素预防感染治疗。鼓励患者床上多翻身,尽早下床活动,术后12 h可少量饮水,24 h后可进少量流质,肛门排气后改半流食,逐渐过渡到普食。术后24 h后常规给予低分子肝素钙0.4 mL皮下注射,连用7 d,以预防下肢深静脉血栓形成。术后留置导尿管1~14 d直至排尿功能恢复。根据术后病理检查结果,部分患者术后辅助放化疗。
1.3观察指标
观察两组患者手术时间、术中出血量、输血情况、住院天数、术后尿管留置时间、术后并发症发生率,并比较其两组手术彻底性即淋巴结清扫数量及切缘情况。手术时间从人工气腹建立起至切口缝合起计算,腹腔镜组术中出血量=吸引瓶内的液体量-冲洗液量,开腹组出血量=吸引瓶内的出血量+纱布吸血量(每块纱布吸血量计为50 mL)。
1.4统计学方法
采用SPSS 17.0统计学软件进行数据分析,计量资料数据用均数±标准差(±s)表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1两组手术情况比较
106例腹腔镜手术患者中,2例因术中血管损伤而中转开腹,其余均顺利完成,中转开腹率为1.89%。腔镜组在术中出血量、输血率、尿管留置时间与开腹组比较,差异均有统计学意义(P<0.05),但两组手术时间及住院天数比较,差异无统计学意义(P>0.05)。见表1。
表1 腹腔镜组与开腹组手术情况比较(±s)
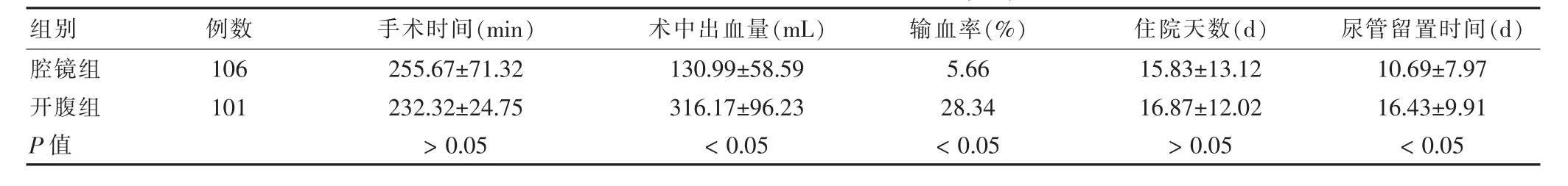
表1 腹腔镜组与开腹组手术情况比较(±s)
组别 例数 手术时间(min) 术中出血量(mL) 输血率(%) 住院天数(d) 尿管留置时间(d)腔镜组开腹组P值106 101 255.67±71.32 232.32±24.75 >0.05 130.99±58.59 316.17±96.23 <0.05 5.66 28.34 <0.05 15.83±13.12 16.87±12.02 >0.05 10.69±7.97 16.43±9.91 <0.05
2.2两组并发症发生情况比较
腹腔镜组总并发症发生率低于开腹组(P<0.05)。就具体并发症而言,腹腔镜组尿潴留及淋巴囊肿发生发生率与开腹组比较,差异有统计学意义(P<0.05);而在肠梗阻、输尿管阴道瘘、血管损伤及膀胱阴道瘘发生率上,两组比较差异无统计学意义(P>0.05)。见表2。
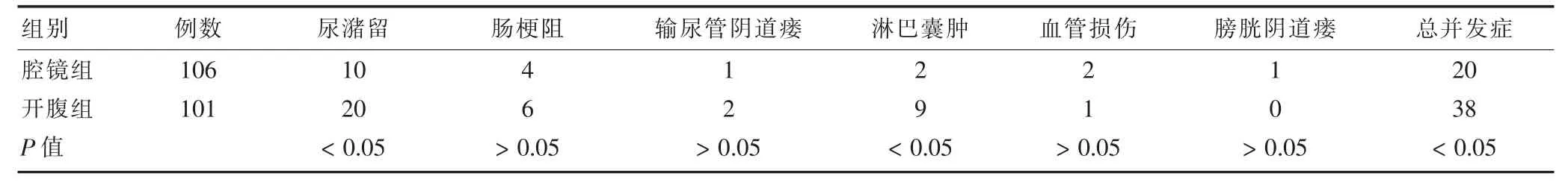
表2 腹腔镜组与开腹组术后并发症情况比较(例)
2.3两组手术彻底性比较
腹腔镜组淋巴结切除数目与开腹组比较,差异有统计学意义(P<0.05),而在宫旁、阴道残端无瘤率上,其二者比较差异无统计学意义(P>0.05)。见表3。

表3 腹腔镜组和开腹组手术彻底性比较
3 讨论
近年来,随着国内外腹腔镜设备和技术水平的飞速发展,腹腔镜在妇科恶性肿瘤诊治方面取得显著的成果,特别在治疗早期宫颈癌、子宫内膜癌方面得到了快速进展[2]。在有条件的医疗机构,腹腔镜手术是早期宫颈癌根治术和子宫内膜癌分期手术的首选[3],许多研究表明其手术范围及预后与开腹手术无显著差别[4]。与传统的开腹手术比较,腹腔镜手术具有创伤小、切口美观、术后恢复快、盆腹腔粘连少等一系列优势,但由于腹腔镜下子宫恶性肿瘤手术难度大,并发症多,对术者的手术技能要求高,且在适应证、手术效果及远期疗效等方面目前仍存在较多争议,其临床应用尚未完全普及[5]。
本研究中腹腔镜组106例早期子宫恶性肿瘤患者中有2例中转开腹,中转率为1.89%,与Park等[6]报道的中转率相近,低于沈怡等[7]报道的中转率为2.9%,2例均发生于宫颈癌盆腔淋巴结切除术中。1例损伤右侧髂内外静脉分叉处,另1例损伤左侧髂内静脉,因短时出血汹涌,经电凝止血无效,立即中转开腹手术。本研究中腹腔镜组患者平均住院时间为(15.83±13.12)d,较开腹组稍短,差异无统计学意义(P>0.05)。实施腹腔镜手术患者术后恢复较开腹组快,而其二者住院时间无差异,分析其原因为我院施行腹腔镜或开腹广泛性子宫切除患者均在院观察至术后第14 d再尝试拔除导尿管,故而在本研究中腹腔镜组在住院天数上无明显优势。回顾国内外的文献,腹腔镜手术时间往往长于开腹手术,也有二者手术时间无差异或腹腔镜手术时间较开腹手术时间短的报道[8]。本研究中腹腔镜组与开腹组手术时间相近,差异无统计学意义(P>0.05)。研究组中,腹腔镜手术出血量为(130.99±58.59)mL,明显少于开腹组[(316.17±96.23)mL],差异有统计学意义(P<0.05),输血率亦较其明显降低。分析其原因与腹腔镜手术的特点有关:腹腔镜可将镜下组织放大5~7倍,从而使视野更清晰,解剖层次更清楚,有利于术者辨别深部血管及异常血管并提前凝闭,减少了血管切割时的出血。同时,气腹压的建立可减少小血管渗血[9]。以上几方面因素的综合作用减少了腹腔镜术中出血量,降低了输血率。
根治性手术中清扫淋巴结的数目及手术切除的范围是评估手术是否有效和彻底的关键。目前认为,评价淋巴结充分切除的金标准是清扫盆腔及腹主动脉旁淋巴结20枚[10]。腹腔镜组手术清除淋巴结数目为 (35.14±12.37)枚,比开腹组清除的淋巴结数目[(21.85±15.06)枚]显著增多,差异有统计学意义(P<0.05),也较Hong等[11]报道的淋巴结数目26枚多。腹腔镜在淋巴结清扫方面具有传统开腹手术无法比拟的优势在于它的放大作用,可以清扫开腹手术所不能触及的盆腔淋巴结,包括闭孔神经下方的淋巴。病理学检查结果显示,腹腔镜组与开腹组宫旁及阴道残端无瘤率相近,差异无统计学意义(P<0.05)。由此可见,腹腔镜宫颈癌根治手术在宫旁切除范围及淋巴结清扫彻底性方面可以达到甚至超过开腹手术。
手术并发症的防治是腹腔镜手术安全实施的前提。妇科恶性肿瘤手术范围广,涉及输尿管、膀胱、肠道等邻近器官及盆腹腔内大血管、淋巴及神经组织的精细解剖,手术并发症的发生概率较高[12]。并发症主要包括术中血管、神经、输尿管、膀胱、肠管损伤及术后肠梗阻、淋巴囊肿、尿潴留、深静脉血栓等。还包括腹腔镜手术特有的并发症,如穿刺孔部位肿瘤种植转移及CO2气腹相关并发症。本研究中,腹腔镜组总并发症发生率为18.87%(20/106),低于开腹组[37.62% (38/101)](P<0.05),与杨萍等[13]相关统计数据相近。血管损伤是腹腔镜下子宫恶性肿瘤根治术中最常见亦是较严重的并发症之一,主要发生在淋巴结清扫术中,多损伤髂静脉,国外报道其发生率为1.6%~4.4%[7]。腹腔镜组出现2例血管损伤,均发生于我院妇科开展腹腔镜宫颈癌根治术初期,因术中短时出血多,止血困难,术者手术经验不足,中转开腹。因此在清扫盆腔淋巴结时要动作轻柔,尽量避免血管损伤,发现淋巴结异常时不可强行剥离,应多用超声刀切割,减少钝性撕扯。开腹行淋巴结清扫的患者,由于术中对淋巴管结扎不充分,以及术后引流不畅等原因易形成淋巴液渗出或囊肿。腹腔镜手术中,采用百克钳及超声刀闭合淋巴管可减少这一并发症的产生[14]。本研究中,腹腔镜组术后淋巴囊肿的发生率低于开腹组,差异有显著性(P<0.05)。腹腔镜下广泛子宫切除术因宫旁切除范围广,需打开输尿管隧道,较易发生输尿管损伤。席勇等[15]报道,腹腔镜下宫颈癌根治术137例中有6例输尿管损伤,发生率为4.38%。本研究中,腹腔镜组有1例宫颈癌患者术后第4日出现输尿管阴道瘘,经输尿管镜下输尿管导管置入术,3个月后好转。近年来,有学者提出[16-17],对于根治性子宫切除术中预测有输尿管损伤可能者,术前可预防性放置双“J”管以帮助术中识别输尿管,并预防和治疗输尿管损伤。但亦有学者认为[15],输尿管导管可能降低输尿管的柔软性从而增加隧道段输尿管损伤的机会,还可能增加术后血尿及发热等并发症的发生,同时增加患者的手术费用,目前对其应用价值尚有争议。为了避免损伤输尿管,术中游离输尿管及处理宫颈膀胱韧带时,应防止手术器械对其热损伤,并尽量保留其血液供应,以免发生输尿管坏死。尿潴留是妇科恶性肿瘤术后常见的并发症,其发生主要与支配膀胱功能的交感、副交感神经损伤有关。由于对尿潴留的判定标准不完全一致,文献报道的发生率存在较大差异。术后膀胱功能恢复的平均时间为10~16 d[18-19]。本研究中尿潴留均发生于宫颈癌根治术后,子宫内膜癌术后无尿潴留病例,由此可见引起术后尿潴留最重要的原因是术中膀胱宫颈韧带与主韧带切除的范围。本研究采用术后14 d拔尿管残余尿量多于100mL定义为尿潴留,其发生率为9.43%(10/106),低于开腹组[19.80%(20/101)],差异有统计学意义(P<0.05)。为预防术后尿潴留发生,术中应尽量保留骶韧带外侧的神经组织,以便能维持膀胱的正常功能[20]。腹腔镜因其自身放大作用,手术视野较开腹手术能更清晰、精确辨认及分离盆腔神经,从而减少对其损伤。目前,有学者[21]提出,腹腔镜下保留神经的根治性子宫切除术的概念,在保证手术范围的同时,尽量保留盆腔自主神经,在改善根治术后膀胱功能方面迈出了一大步[22]。
综上所述,目前腹腔镜手术在子宫恶性肿瘤中的应用仍处于探索阶段,但随着腹腔镜技术的不断完善、临床经验的积累和腹腔镜器械的不断改进,腹腔镜技术将会被更加广泛地应用于子宫恶性肿瘤的诊断和治疗。
[1]孙华,王丹,潘长青,等.妇科肿瘤腹腔镜手术并发症118例分析[J].肿瘤预防与治疗,2013,26(5):263-266.
[2]黄子健,王一斌,许文静,等.腹腔镜下广泛全子宫切除加盆腔淋巴结清扫治疗子宫恶性肿瘤11例临床研究[J].腹腔镜外科杂志,2010,15(1):56-58.
[3]Wright JD,Hershman DL,Burke WM,et al.Influence of surgical volume on outcome for laparoscopic hysterectomy for endometrial cancer[J].Annals of Surgical Oncology,2012,19(3):948-958.
[4]张丽姿,赵琳.微创技术在妇科肿瘤治疗中的应用进展[J].中华临床医师杂志:电子版,2013,7(4):1403-1406.
[5]陆萌,郑莉,严沁,等.腹腔镜与开腹手术治疗子宫内膜癌效果比较[J].中国实用妇科与产科杂志,2011,27(3):202-204.
[6]Park JY,Kim DY,Kim JH,et al.Laparoscopic versus open radical hysterectomy in patients with stage IB2 and ⅡA2 cervical cancer[J].JSurg Oncol,2013,108(63):63-69.
[7]沈怡,王泽华.腹腔镜下和经腹广泛子宫切除及盆腔淋巴结清扫术治疗早期子宫恶性肿瘤的近期疗效分析[J].实用妇产科杂志,2010,26(1):48-51.
[8]李萌,侯征,王颖,等.早期宫颈癌腹腔镜和开腹根治性手术的病例对照研究[J].中国微创外科杂志,2014,14(11):969-980.
[9]刘开江,刘青,李培全,等.腹腔镜手术治疗宫颈癌、子宫内膜癌的近期疗效分析[J].中国内镜杂志,2010,16(8):803-806.
[10]王中海,乐爱文,单莉莉,等.腹腔镜下广泛子宫切除加淋巴结清扫术治疗子宫恶性肿瘤42例分析[J].中国微创外科杂志,2012,12(4):312-315.
[11]Hong JH,Choi JS,Lee JH,et al.Can laparoscopic radical hysterectomy be a standard surgical modality in stage ⅠA2-ⅡA cervical cancer?[J].Gynecol Oncol,2012,127(1):102-106.
[12]熊光武,李萌,朱馥丽.腹腔镜在妇科恶性肿瘤诊治中的应用与规范化问题[J].中国实用妇科与产科杂志,2010,26(1):13-17.
[13]杨萍,王英红.妇科腹腔镜手术并发症临床分析与处理[J].中国内镜杂志,2010,16(7):696-703.
[14]韩丽萍,侯娜,高美,等.盆腔淋巴结清扫术后盆腔淋巴囊肿预防探讨[J].国际妇产科学杂志,2012,39(2):202-205.
[15]席勇,韩璐,姜继勇,等.输尿管导管在腹腔镜下宫颈癌根治术中预防输尿管损伤的价值[J].中国内镜杂志,2013,19(12):1333-1336.
[16]Rassweiler JJ,Goze AS,Erdongru T,et al.Ureteral reimplantation for management of ureteral strictures:a retro spective comparison of laparoscopic and open techniques[J]. Eur Urol,2007,51(2):512-523.
[17]Siow A,Nikam YA,Ng C,et al.Urological complications of laparoscopic hysterectomy.A four-year review at KK Women’s and Children’s Hospital[J].Singapore Med J,2007,48(6):217-221.
[18]Ramirez PT,Slomovitz BM,Soliman PT,et al.Total laparoscopic radical hysterectomy and lymphadenectomy:the M.D.Anderson cancer center experience[J].Gynecol Oncol,2006,102(2):252-255.
[19]Pomel C,Atallah D,Le Bouedec G,et al.Laparoscopic radical hysterectomy for invasive cervical cancer:8-year experience of a pilot study[J].Gynecol Oncol,2003,91 (3):534-539.
[20]梁志清,陈勇,徐惠成,等.腹腔镜广泛子宫切除术及盆腹腔淋巴结切除术23例并发症分析[J].中华妇产科杂志,2005,40(7):438-440.
[21]Kavallaris A,Zyqouris D,Dafopoulos A,et al.Nerve sparing radical hysterectomy in early stage cervical cancer.Latest developments and review of the literature[J]. Europ JGynecol Oncol,2015,36(1):5-9.
[22]Fujii S.Anatomic identification of nerve-sparing radical hysterectomy:a step by step procedure[J].Gynecol Oncol,2008,111(2):33-41.
Clinical effect of laparoscopic surgery for the treatment of uterinemalignant tumors
JIN Jing WANG Yan DUAN Jie HUANG Yanming YUWeichang FENG Tongfu LANG Yan DU Xin Department of Gynecology,Hubei Maternal and Child Health Hospital,Hubei Province,Wuhan,430070,China
Objective To explore the safety,thoroughness and complications of laparoscopic surgery to treat early uterine malignant tumors.Methods Clinical data of 60 patients with cervical cancer and 46 patients with endometrial carcinoma who underwent laparoscopic surgery from June 2010 to December 2014 in Department of Gynecology of Hubei Maternal and Child Health Hospital were retrospectively reviewed and they were set to be the observation group(laparoscopy group).At the same time,60 patients with cervical cancer and 41 patients with endometrial cancer were recruited to be the control group(open surgery group)who were implemented open surgery.Intraoperative and postoperative situations and complications between these two groups were analyzed.Results In 106 patients underwent laparoscopic operation,only 2 cases changed to laparotomy,transfer rate was 1.89%.Blood loss,blood transfusion rate,number of dissected pelvic lymph nodes,bladder function recovery time,occurrence of postoperative complications of the laparoscopic group were significantly different from the open surgery group(P<0.05),while there were no statistically significant difference between two groups in themean operation time,hospital day and uterine vaginal cuff disease-free rate(P>0.05).Conclusion Treatment of uterine malignant tumors by laparoscopic surgery has a quick postoperative recovery,with small trauma,lower complication rate and can bewidely carried out.
Laparoscopy;Uterine malignancy;Cervical cancer;Endometrial carcinoma
R737.33
A
1673-7210(2016)01(b)-0057-04
2015-09-22本文编辑:任念)
湖北省卫生厅青年科技人才项目(QJX2010-39)。
金晶(1980.11-),女,硕士;研究方向:腹腔镜手术,妇科肿瘤。
王燕(1971.4-),女,硕士,主任医师,湖北省妇幼保健院妇科主任;研究方向:微创妇科,妇科肿瘤。
