晚期早产儿718例早产原因及并发症分析
2016-09-06黄小玲许丽萍林丽聪福建医科大学附属漳州市医院新生儿科福建漳州363000
黄小玲,许丽萍,张 浩,林丽聪(福建医科大学附属漳州市医院新生儿科,福建漳州363000)
晚期早产儿718例早产原因及并发症分析
黄小玲,许丽萍,张浩,林丽聪(福建医科大学附属漳州市医院新生儿科,福建漳州363000)
目的分析718例晚期早产儿的早产原因及出生后并发症,为临床合理治疗晚期早产儿提供一定参考。方法回顾性分析2014年1月1日至2015年1月1日福建医科大学附属漳州市医院新生儿科收治的胎龄34~36+6周的718例晚期早产儿(观察组)早产原因,并随机选取780例足月新生儿为对照组,比较两组常见并发症。结果晚期早产儿占该科早产儿总数的59.00%,其中双胎妊娠、羊水异常、胎膜早破、脐带异常、妊娠期高血压、胎盘异常、感染、胎位异常、胎儿宫内窘迫、贫血是晚期早产儿发生的主要因素;晚期早产儿高胆红素血症的发生率最高(35.65%),其次为呼吸困难(16.30%)、败血症(13.23%)、低血糖(9.33%)、脑损伤和颅内出血(6.82%)、贫血(4.60%)、喂养困难(3.48%)、低体温(2.37%),均较足月儿明显增高,差异均有统计学意义(P<0.05)。结论双胎妊娠、羊水异常、胎膜早破、脐带异常、妊娠期高血压疾病、胎盘异常、感染、胎位异常、胎儿宫内窘迫、贫血是晚期早产儿早产主要原因,高胆红素血症、呼吸系统疾病、败血症、低血糖等是其最常见的并发症。应引起重视,及时处理,以降低死亡率,提高生产质量。
婴儿,早产;早产/病因学;妊娠并发症;分娩并发症
晚期早产儿以往称之为近足月儿,指的是胎龄在34~36+6周之间(即239~259 d)的新生儿。近足月儿,该名称易误解为与足月儿相近,以往观念认为其生理及健康状况接近足月儿,其仅考虑了体质量与成熟度的关系,而忽略了胎龄对成熟度的影响,因此对其重视度比较低,像对待足月儿一样将其送回母亲身边照顾。随着对晚期早产儿的进一步了解,对其生理学和解剖学的充分认识,这一群体的健康状况备受关注。有相关研究指出,晚期早产儿临床问题比较多,其主要并发症如感染、黄疸、呼吸窘迫、体温不稳定、低血糖等明显高于同期出生的足月儿,且病死率高[1]。近年来我国晚期早产儿的发生率有逐年上升的趋势,因此,了解这一群体的早产原因及生后并发症的发生情况,对于预防晚期早产的发生及其临床治疗有着重要的意义。现将本院新生儿科近1年收治的晚期早产儿早产原因及并发症分析如下。
1 资料与方法
1.1一般资料收集2014年1月1日至2015年1月1日福建医科大学附属漳州市医院新生儿科收治的早产儿1 217例,其中胎龄34~36+6周的晚期早产儿718例,占早产儿总数的59.00%,其中女341例,男375例;母亲自然分娩428例,剖宫产288例;双胎22例;出生体质量1 260~3 540 g,平均(2 431.0±458.5)g。另选取足月儿组共780例,其中女396例,男384例;母亲自然分娩484例,剖宫产296例;双胎6例;出生体质量2 380~4 510 g,平均(3 193.0±273.2)g,以上两组患儿均排除先天性畸形,诊断参照邵肖梅主编第4版《实用新生儿学》的诊断标准。比较两组胎龄及出生体质量,差异有统计学意义(P<0.05),而分娩方式及性别构成、双胎比例则差异无统计学意义(P>0.05)。
1.2方法回顾性进行总结和分析晚期早产儿组的早产原因,并对两组患儿生后出现的并发症进行比较分析,并发症主要是高胆红素血症、呼吸困难、败血症、低血糖、贫血、早产儿脑损伤和颅内出血、喂养困难、低体温。
1.3统计学处理应用SPSS13.0统计软件进行数据分析,计量资料以表示,采用t检验;计数资料以率或百分比表示,采用检验,P<0.05为差异有统计学意义。
2 结 果
2.1晚期早产儿组早产原因分析双胎妊娠22例,占3.06%,羊水过少38例,占5.29%,胎膜早破234例,占32.59%,脐带异常11例,占1.53%,妊娠期高血压疾病83例,占11.56%,前置胎盘54例,占7.52%,胎盘早剥22例,占3.06%,产前感染55例,占7.66%,胎位异常66例,占9.19%,胎儿宫内窘迫58例,占8.08%,贫血27例,占3.76%,不明原因早产48例,占6.69%。
2.2晚期早产儿组与足月儿组并发症比较晚期早产儿组的主要并发症高胆红素血症、低血糖、呼吸困难、败血症、脑损伤和颅内出血、贫血、喂养困难、低体温发生率均比足月儿组高,差异有统计学意义(P<0.05)。见表1。
3 讨 论
近年来,各种原因导致早产儿的出生率逐渐增加,其中增长最明显的是晚期早产儿,2008年[2]美国早产儿出生率较1990年[3]增长16%,其中晚期早产儿增长了20%。近年来国外研究显示,晚期早产儿较足月儿生后近远期并发症发病率、死亡率等均明显增高[4],因此,从多方面了解晚期早产儿并对其有效预防和积极救治对新生儿的生存质量的提高有重要和深刻意义。
多重围产期高危因素是晚期早产儿早产的主要原因,有研究显示:妊娠期高血压疾病、双胎妊娠、胎膜早破、贫血是其主要致病因素[5],张俊辉等[6]报道了胎膜早破、妊娠期高血压疾病、妊娠期肝内胆汁淤积症、前置胎盘、多胎这5个因素均与早产有关联。从本文分析结果可以明显显示,早产儿发生早产的主要原因有胎膜早破、妊娠期高血压疾病、胎盘异常等。因此,积极有效加强围产期监督,及时治疗孕前期及妊娠期生殖道炎症,努力减少及有效控制围产期的高危因素可以防止或减少早产的发生。
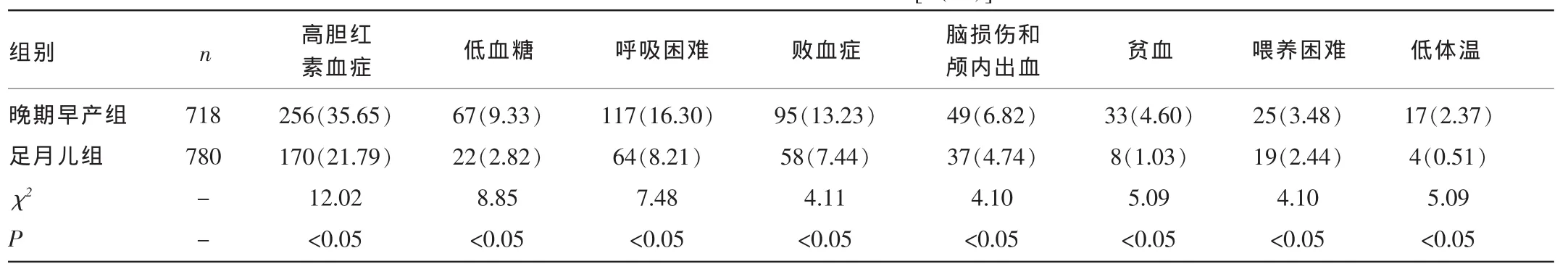
表1 两组新生儿并发症比较[n(%)]
同时,晚期早产儿因接近于足月儿,既往被认为其成熟度及患病率均接近于足月儿,以往常常被送回母亲身边护理,但实际上晚期早产儿在生理及代谢功能方面均不成熟,更易出现一些临床问题[7],一样容易出现各种并发症。本文研究资料显示:晚期早产儿中最多见、所占比例最高的并发症是高胆红素血症,其所占比例高达35.65%,明显高于足月儿,晚期早产儿高胆红素血症多发可能原因如下:肝脏中的尿苷二磷酸葡萄糖醛基转移酶活性不足且浓度低下,使晚期早产儿对胆红素的代谢和排泄能力差;喂养困难增加了胆红素肠肝循环,减少了排便次数及脱水,另代谢紊乱、缺氧、感染、头颅血肿或颅内出血时,可致溶血又可抑制肝酶活性,从而使得高胆红素血症更容易出现,或使原有黄疸加重,以上因素均可导致晚期早产儿高胆红素血症发生率上升,国外研究显示晚期早产儿更容易出现胆红素脑病[8]。因此,临床医生在临床中应对晚期早产儿高胆红素血症提高警惕,尽早监测胆红素值,及时干预及治疗高胆红素血症,尽量避免出现胆红素脑病。
胎龄34~36+6周胎儿其肺的发育处于终末囊泡期及肺泡期,肺功能发育均较不成熟,肺泡表面活性物质的分泌相对不足,肺液清除延迟,气体交换差,一定程度上影响了肺泡的通气和换气功能,从而导致肺功能障碍,故晚期早产儿生后呼吸困难发生率较足月儿高,本文研究资料与上述相一致,因此,加强晚期早产儿呼吸系统的认识和管理对于减少晚期早产儿呼吸系统疾病意义深远。
晚期早产儿的另一特点表现为免疫功能较足月儿差,因此发生感染概率远大于足月儿,临床上又因为其感染的症状和体征轻微或没有特异性,不易被察觉,往往容易被忽视,所以应对晚期早产儿的感染并发症提高警惕并进行动态观察和监测,必要时可完善相关感染指标检查,如血常规、降钙素原、C反应蛋白(CRP)、血培养等。
晚期早产儿低血糖的发生率也明显高于足月儿,而国外研究指出低血糖已经成为晚期早产儿最常见的并发症之一[9]。原因与晚期早产儿体内糖原和脂肪储备不足有关,晚期早产儿体内糖原合成不足,糖代谢有限,加上容易受摄入不足、低体质量、寒冷、感染、缺氧等影响,更容易出现低血糖。临床上应严密监测血糖变化,及时有效纠正低血糖,减少低血糖发生,从而减少低血糖脑病的发生。
本研究资料显示晚期早产儿组脑损伤和颅内出血发病率高于足月儿。晚期早产儿大脑发育成熟度远不如足月儿,其大脑表面的沟回面积明显小于足月儿,这样就导致其更容易发生脑室周围白质软化及颅内出血。另外,晚期早产儿吸吮反射较差、吞咽反射也比较弱,吸吮吞咽协调功能差,消化系统发育亦不成熟,因此晚期早产儿比足月儿容易出现喂养不耐受及喂养困难。另外晚期早产儿体温调节中枢发育不成熟,棕色脂肪储备比较少,比足月儿容易出现低体温。
综上所述,晚期早产儿较足月儿生后并发症多,应重视围产期保健,减少并控制围产期相关危险因素,避免异常分娩,从而减少晚期早产儿的发生,同时临床中应高度重视晚期早产儿,对其生后并发症,尽量做到早预防、早发现、早治疗,提高其远期生存质量。
[1]Wang ML,Dorer DJ,Fleming MP,et al.Clinical outcomes of near-term infants[J].Pediatrics,2004,114(2):372-376.
[2]Hamilton BE,Martin JA,Ventura SJ.Births:preliminary data for 2009[J]. Natl Vital Stat Rep,2010,59(3):1-19.
[3]Martin JA,Hamilton BE,Sutton PD,et al.Births:final data for 2007[J]. Natl Vital Stat Rep,2010,58(24):1-85.
[4]Lubow JM,How HY,Habli M,et al.Indication for delivery and short-term neonatal outcomes in late preterm as compared with term births[J].Am J Obstet Gynecol,2009,200(5):e30-33.
[5]徐萍,张雪峰,李瑛,等.晚期早产儿健康状况及其影响因素探讨[J].中华儿科杂志,2009,47(12):931-934.
[6]张俊辉,潘晓平,张青碧,等.我国婴儿早产部分危险因素的Meta分析[J].现代预防医学,2006,33(3):272-274.
[7]伍金林.晚期早产儿的研究进展[J].中华妇幼临床医学杂志:电子版,2010,6(2):130-133.
[8]Bhutani VK,Johnson L.Kernicaterus in late preterm infants eared for as term healthy infants[J].Semin Perinatol,2006,30(2):89-97.
[9]Adamkin DH.Late pretern infants;server hyperbilirubin-emia and postnatal glucose homeostasis[J].J Perinatol,2009,29 Suppl 2:S12-17.
10.3969/j.issn.1009-5519.2016.03.037
B
1009-5519(2016)03-0420-02
(2015-09-21)
