颅骨修补术常见因素与并发症相关分析
2016-09-03王建军孙炜胡安明周剑云张新王利清王宇高海滨李达曹泽北京脑重大疾病研究院首都医科大学康复医学院中国康复研究中心北京博爱医院神经外科北京100068
王建军,孙炜,胡安明,周剑云,张新,王利清,王宇,高海滨,李达,曹泽[北京脑重大疾病研究院(首都医科大学康复医学院,中国康复研究中心北京博爱医院)神经外科,北京100068]
临床报道
颅骨修补术常见因素与并发症相关分析
王建军,孙炜,胡安明,周剑云,张新,王利清,王宇,高海滨,李达,曹泽
[北京脑重大疾病研究院(首都医科大学康复医学院,中国康复研究中心北京博爱医院)神经外科,北京100068]
目的探讨如何减少颅骨修补术后常见并发症头皮下积液、癫痫发作、自发性脑出血及术后切口感染。方法回顾分析211例颅骨缺损修补术后患者,男性154例,女性57例,均采用二维钛合金网板修补材料行颅骨修补术,术后常规护理治疗,对出现相关并发症按诊疗常规积极处理。相关并发症与患者相关因素行χ2单因素及多因素分析。结果该组患者总体并发症发生率为5.6%(12/211)。颅骨修补术后出现术侧头皮下积液4例,癫痫发作5例,自发性脑出血1例,颅骨修补处切口感染2例。相关单因素统计学分析,头皮下积液与术前存在脑积水(P=0.028)及术中硬膜破损(P=0.006)相关。切口感染与手术部位相关(P=0.003)。癫痫发作及自发性脑出血无相关因素。多因素分析因病例数少,无相关独立因素。结论颅骨缺损修补术中严密缝合硬膜,如合并脑积水,可同期行脑积水治疗,可能有助于减少术后头皮下积液的发生。术前注意额窦大小,避免内固定与额窦相通污染,且术中持续碘伏冲洗,可能有利于减少相关切口感染发生率。对于术后癫痫发作及自发性脑出血的发生,考虑与原发病相关。
去骨瓣减压术;并发症;颅骨缺损修补术
颅骨修补手术(cranioplasty,CP)最早于1670年被J.van Meekran首次应用。当术后随着患者进一步恢复,颅内高压缓解,则需要行颅骨缺损修补。颅骨修补术重新复原颅腔封闭结构,可以保护颅骨缺损区大脑不受意外损伤,达到美观效果;消除患者、亲属心理上的恐惧及负担;避免颅骨缺损区脑组织因往复移位造成继发损伤,减轻头皮、大气压力等对脑组织的压迫,增加颅骨缺损区脑组织血液供应,利于脑功能的进一步康复;避免颅骨缺损区域脑脊液动力学障碍,降低康复期脑积水与颅内积液发生率及减轻脑积水发展程度。
颅骨缺损修补所需材料随着医学科学发展不断更新,经向患者及家属说明相关修补材料优缺点后,选择钛合金二维网板,术前由头颅三维CT扫描采集数据,行计算机成形塑形修补材料。随着颅骨缺损修补术的开展,术后相关并发症为人们所关注,一旦出现并发症,不但增加患者康复时间,延长住院时间,增加医疗费用,还可能使患者原有的神经功能障碍进一步加重。回顾分析211例颅骨缺损修补术患者,分析总结术后并发症相关因素及预防体会。
1 资料与方法
1.1一般资料
回顾性分析2009年11月-2013年6月北京脑重大疾病研究院颅骨缺损修补术患者211例。其中,男性154例,女性57例;年龄6~73岁,平均(39.9±12.26)岁;去骨瓣减压术后至颅骨修补术时间为39~1835 d,平均(102.79±38.473)d;脑外伤136例,自发性脑出血64例,脑血管畸形术后6例,脑梗塞4例,肿瘤术后1例。
1.2选择病例标准
①均为选择二维钛合金网板修补材料;②同一组手术医师治疗;③均进行随访超过1年。
1.3方法
1.3.1颅骨缺损修补适应证依据中华医学会新版(2013版)《临床技术操作规范》及《中国颅脑创伤外科指南》相关颅骨缺损修补术指南,患者及家属选择并同意修补手术方案,患者及家属选择二维钛网板修补材料。
1.3.2手术前准备术前行相关检查,排除患者机体感染灶特别是术区感染存在,脑血管病患者排除残留血管畸形,高血压病患者血压控制平稳,小儿患者根据所计算头围,修补材料塑形时制作滑动孔。修补材料均行计算机三维塑形。
1.3.3手术操作术中采用原切口入路,颞肌筋膜下与硬膜之间分离,破损硬膜术中修补,术中悬掉硬膜于钛网。常规放置引流管,术后1d复查头颅CT,无皮下积液后拔除引流管。
1.4统计学方法
采用SPSS16.0统计软件包进行统计检验。单因素分析中采用χ2检验或Fisher确切概率法,P<0.05表示差异具有统计学意义。因病例少不能行多因素分析,则对相关问题进行经验总结。
2 结果
修补术后头皮下积液4例。2例经局部抽吸加压包扎后消失,1例并用腰大池引流后消失,1例积液1年后行脑积水治疗后消失。发生率为1.8% (4/211),经单因素分析提示与并发脑积水(P= 0.028)及术中硬膜破损(P=0.006)相关(见表1)。多因素因病例少,无独立因素。
修补术后癫痫发作5例(术前均无癫痫发作),均为强直阵挛发作,于术后6周内发生。1例于术后6 h出现癫痫持续状态。长期口服抗癫痫药物治疗。2例仍有间断发作。发生率为2.3%(5/211),经单因素分析与患者术前相关因素无明确相关性(见表2)。
修补术后自发性脑出血1例,出血部位于手术对侧基底节区,出血量约15 ml,经保守治疗后血肿吸收,患者吞咽障碍较术前加重。发生率为0.47% (1/211),经单因素分析与患者术前相关因素无明确相关性(见表3)。
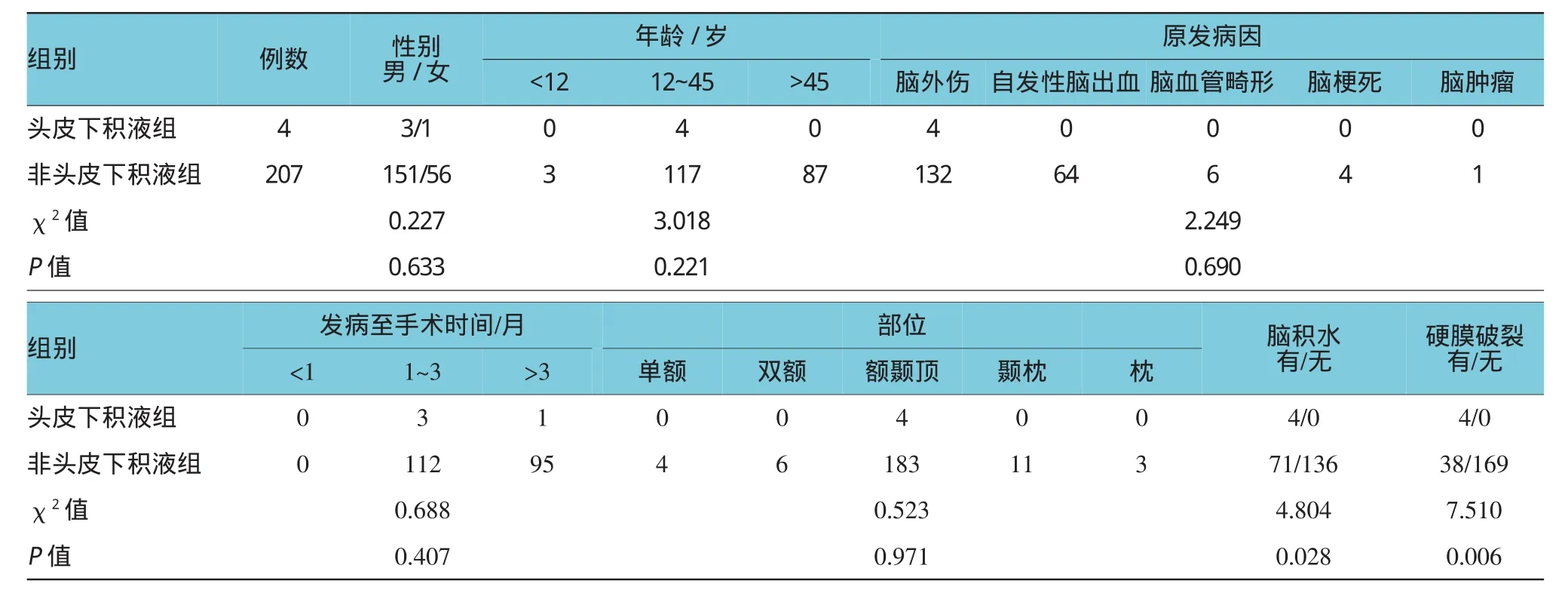
表1 颅骨修补术后头皮下积液相关因素分析
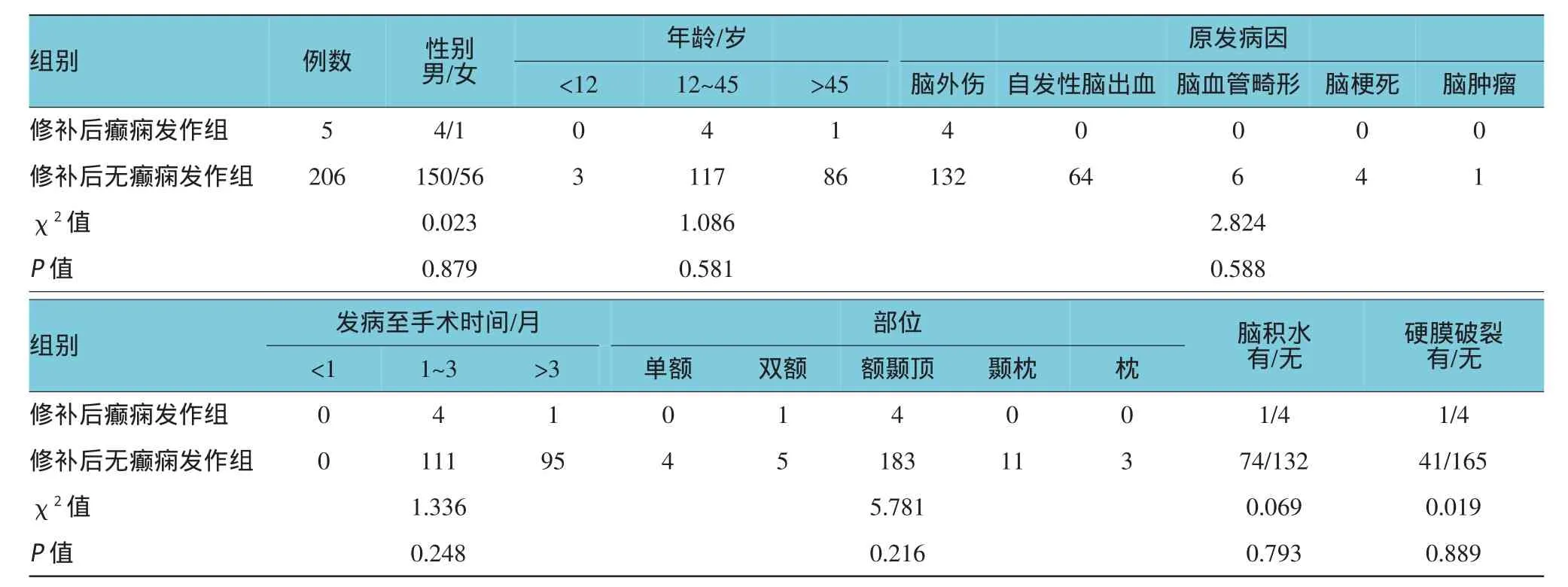
表2 颅骨修补术后癫痫发作相关因素分析
修补术后切口感染2例。1例为术后2个月出现头皮局部渗液,切口裂开,钛板外露,经切口处咬除显露钛板后,换药,局部切口愈合。另1例为术后1年半出现局部头皮感染,换药清除坏死组织后钛板外露,局部换药后愈合。2例局部分泌物菌培养均为金黄色葡萄球菌。发生率为0.94%(2/211),经单因素分析与修补部位(P=0.003)相关(见表4)。多因素因病例少,无独立因素。
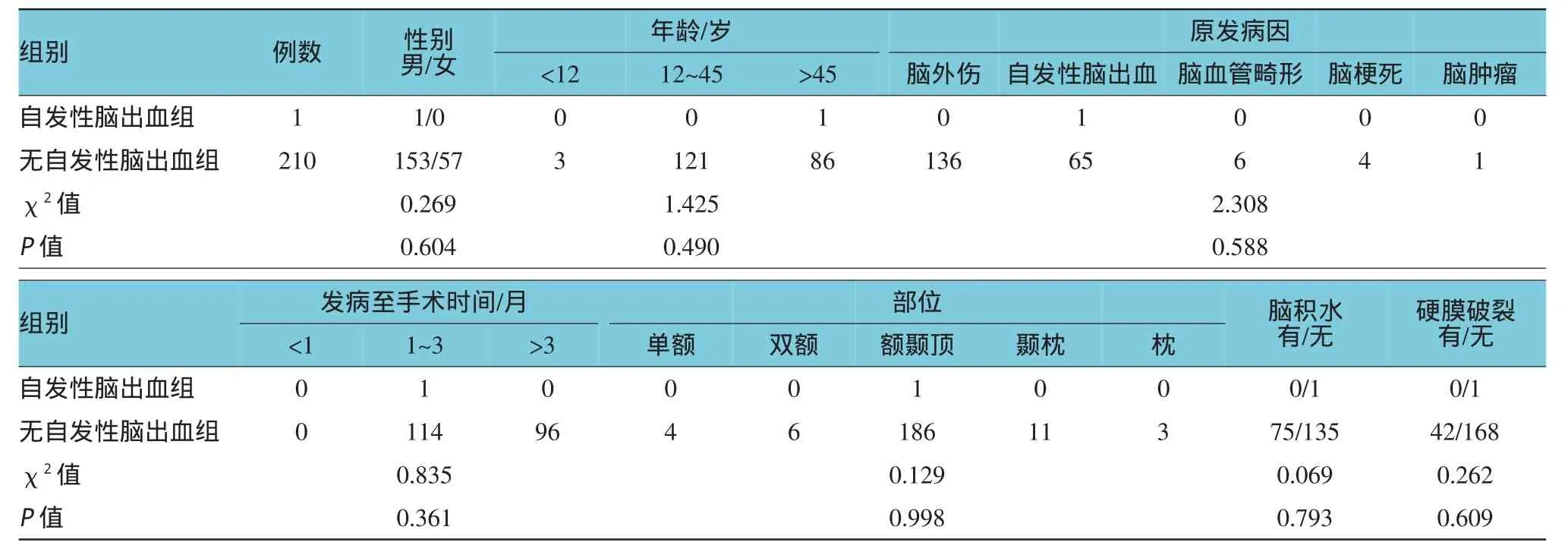
表3 颅骨修补术后自发性脑出血相关因素分析 例

表4 颅骨修补术后感染相关因素分析 例
3 讨论
去骨瓣减压术在手术早期可以达到降低颅压目的,增加脑灌注,随着患者颅内压的逐渐下降,去骨瓣减压的作用消失。正常颅腔具有颅骨支撑,保持颅内压力的生理调节,颅骨缺损处失去骨瓣支撑,大气压作用于颅内,并使局部脑组织随着体位变动而于骨窗处移位,导致了局部脑组织灌注障碍及颅内脑脊液循环障碍,造成患者除原有神经功能障碍外,出现头痛、头晕、局部触痛、易激怒、焦虑不安、恐惧、不明原因的不适感和各种精神障碍等一系列神经症状,称为trephined综合征。动物实验表明,去骨瓣减压后造成的颅骨缺损对局部的脑血流动力学的改变非常显著,与之相关的引起脑氧代谢率和脑糖代谢率改变,进一步造成脑神经功能受损。王国福[1]等报道颅骨修补术后患者修补侧脑葡萄糖代谢较术前活跃。Peter等[2]利用超声、动态CT及放射性核素CT和磁共振谱研究颅骨修补术后脑血流及脑代谢、脑脊液循环变化情况,脑血流储备能力有明显的改善,脑脊液循环涡流消失。
本组颅骨缺损修补术常见并发症发生率为5.6%,文献报道[3]颅骨修补术后并发症发生率为24%。本组并发症较文献报道有明显减少,考虑与所选并发症范围局限、相关手术方法的改进相关,本组患者只选择术后头皮下积液、癫痫发作、自性颅内出血及术后感染的并发症研究,其他如局部血肿、钛板松动等并发症未统计。患者均采用头皮原切口,以防止因切除头皮瘢痕造成局部皮肤缝合张力过高以及原切口外行头皮切口使局部切口皮肤血运障碍而致愈合困难。行颞肌下剥离皮瓣,术中行颞肌重建,尽量恢复其解剖位置,唐雄伟等报道[4]术中颞肌重建方法可以明显减少相关并发症发生。
颅骨修补术后头皮下积液一直是修补术后常见问题,处理方法多种多样,少量积液可以经过穿剌抽吸并加压包扎消失,但有的病例则治疗困难。本组修补术后头皮下积液4例,考虑与术中硬膜破损及脑积水相关。2例经局部抽吸加压包扎后消失,1例并用腰大池引流后消失,1例积液1年后行脑积水治疗后消失。发生率为1.8%(4/211)。
对于头皮下积液机制目前仍不清楚,有影响的学说[5]有以下几种:①Dandy的活瓣学说;②漏出学说;③压力失衡学说。去骨瓣减压手术后,术区局部蛛网膜破坏不完整,致脑脊液流于硬膜下。为达到减压目的,局部硬膜未完全缝合。以至于积液存在于皮瓣下,当修补术分离皮瓣时致局部脑脊液漏发生,虽术中明胶海绵覆盖以及局部缝合,但因为局部脑脊液不能有效形成循环,局部张力增加,由局部硬膜破损缝隙流出至头皮下,造成皮瓣下积液,少量积液经过抽吸以及局部加压包扎后皮瓣内生肉芽与硬膜外生肉芽经钛板网眼结合而消失。
患者发生脑积水时,是脑室及蛛网膜下腔整体脑脊液循环障碍,进一步加重了硬膜破损处的张力,脑脊液外漏,使局部积液,导致头皮下积液发生。Harold[6]等也阐明了脑积水对蛛网膜下腔脑脊液循环动力学有明确影响。因此,首先术中要严密缝合硬膜,当硬膜不完整以及无法缝合时,行自身筋膜及人工硬膜修补,但虽行修补,因局部脑脊液张力增高,仍无法做到严密不透水,据本组手术经验,可缝合后行局部生物蛋白胶粘合,明显减少皮下积液发生,因未行相关统计学数据,需进一步明确。患者存在脑积水时,在修补的同时,行脑积水的相关治疗,包括腰大池脑脊液释放增加脑脊液循环动力学改变以及脑积水分流术的实施,本组数据中1例行腰大池引流后皮瓣下积液消失,1例积液1年后行脑积水治疗后消失。也间接证明了脑脊液循环障碍及脑积水对皮瓣下积液的影响。头皮下积液的反复穿刺容易引起感染发生,一旦出现,因为颅骨修补材料为异物植入,不但需要治疗颅内感染,还面临修补材料去除手术失败的风险。
颅骨修补术后癫痫发作,是否与手术相关,目前仍是一个争论的话题,无明确证据证明,颅骨修补术会造成患者癫痫发作。本组癫痫发生率为2.3% (5/211),与Cabraja[7]等报道脑损伤所致癫痫发生率(1%~5%)相同。本组病例经单因素分析癫痫发生与患者术前相关因素无明确相关性。也有文献[8]报道认为颅骨修补虽然为硬膜外手术,对脑组织侵扰较轻,但因为颅骨缺损可致局部脑组织应激性增高,颅骨修补术后局部脑组织血液灌注增加,而致癫痫发生率增加。
癫痫的发生为脑组织异常放电所致,脑损伤后脑组织水肿、脑组织移位、颅内压变化及脑血管血流动力学改变等继发性因素,是促成术后早期癫痫的主要原因;而脑组织缺血坏死、神经元微结构损害、血红蛋白过度沉积等因素导致的胶质细胞增生、瘢痕形成、神经组织重构等退行性改变,则是手术晚期癫痫发生的病理生理基础。脑瘢痕和胶质增生引起神经元兴奋性增高,膜电位平衡与稳定性紊乱,出现细胞膜的自发性去极化。另外,脑损伤后脑血液循环障碍,脑细胞氧和葡萄糖供应减少,代谢产物蓄积,导致神经细胞膜上离子通道密度和分布发生变化而诱发癫痫。而颅骨修补手术可能只是一个诱因。袁波[9]等报道颅骨修补术后癫痫发生与手术中操作及术前是否有癫痫相关。术中分离皮瓣时轻柔操作,避免牵拉,颅骨骨窗局部膨隆处避免修补材料挤压脑组织,术前放置腰大池引流,这些措施可能对术后癫痫发作减少有作用。罗晨[10]等报道:在接近中央前、后回及其邻近皮质区域手术患者及术前有癫痫发作患者,手术后不论有否癫痫发生均应采用抗癫痫预防用药。预防应用抗癫痫药物可明显减少癫痫发作机率。本组手术后不预防应用抗癫痫药物,患者出现癫痫后,常规药物治疗,经治疗,均有不同程度缓解。
本组病例中,颅骨修补术后自发性脑出血1例,发生于术后1周,部位位于手术对侧,经统计学分析,与术前相关因素无相关性。自发性脑出血多由于长期慢性高血压及少见的脑血管淀粉样变致血管变性,微小血管出血造成,本例患者原发病因为自发性脑出血,并有长期高血压病,脑出血相关诱因与高龄、糖尿病、吸烟、长期饮酒及长期抗凝治疗有关,而血压控制平稳与自发性脑出血的发生密切相关,A-suman[11]等报道难控性高血压是自发性脑出血最常见危险因素。因此手术中及术后应注意血压控制平稳可减少或避免自发性脑出血的发生。术后注意密切观察患者神经体征变化,必要时及时复查头颅CT,一旦脑出血发生,做到早诊断早治疗。
颅骨修补术后感染为手术严重并发症,一旦发生,去除内固定物可能,面临手术失败。本组修补术后感染2例,感染率为0.94%(2/211),较文献[12]报道1%~13.5%为少。分析可能与手术过程中术前头皮消毒及术中间断以碘伏原液冲洗切口相关,可进一步减少皮肤毛囊内细菌繁殖向表皮迁移而致感染;也可能与本组手术全部选择钛网修补材料有关。丁炳谦[13]等报道钛网修补手术后感染率为0%,钛网与组织相容性好,排异反应小。刁云锋[14]报道钛网修补织相容性好、性质稳定,为理想的颅骨修补材料,感染率低。
本组感染2例,经统计学单因素分析与修补部位呈相关性,分析2例患者,原发病因均为脑外伤,1例行脑挫伤血肿清除术,术后因局部脑肿胀明显,再次手术行去骨瓣减压术,术后2个月行颅骨缺损修补术,修补术后1个月患者出现切口局部渗出,内固定物外露,局部培养为金黄色葡萄球菌,经抗炎治疗及换药后局部愈合。Brian[8]等报道,2次去骨瓣减压手术与颅骨修补术后感染发生呈正相关。另1例患者为颅骨修补术后1年半出现切口局部渗液,红肿,经清理换药后修补材料外露,患者左额部局部压痛,换药时切口处少量气体逸出,行头颅CT及鼻窦CT检查,因额窦去骨瓣术时已破坏,不能明确内固定物与额窦关系,不除外颅骨修补时钛钉固定时穿入额窦,行切口局部培养,为金黄色葡萄球菌,请耳鼻喉科会诊,联合抗炎治疗,并通畅鼻腔,利于鼻窦引流,切口局部换药并冲洗,经治疗,切口愈合。Yadla[15]等报道因固定钛钉穿入额窦为颅骨修补术后感染原因。
总之,对于颅骨缺损修补术后相关并发症的预防及治疗,还存在众多不确定因素,Patrick[16]等报道,认为去骨瓣减压术后2个月内行颅骨缺损修补术增加了术后并发症的发生率,但早期修补对于患者神经功能的进一步恢复有良好作用。因此认为,颅骨修补时硬膜破损应该积极修补缝合,必要时行蛋白胶粘合,如患者有脑积水同时存在,是否可行颅骨修补及脑积水分流术同期手术,以利于患者恢复,减少头皮下积液发生。而对于高血压患者术前控制血压平稳,可减少术后发生脑出血风险。修补术后不建议常规抗癫痫药物治疗。位于额部手术注意额窦位置,并术中间断碘伏冲洗、颞肌下修补,均可减少感染发生。
[1]王国福,冯彦林,王辉.颅骨修补术对脑葡萄糖代谢的影响 [J].中国微侵袭神经外科杂志,2010,15(5):196-198.
[2]Peter,Winkler,Walter,et al.The influence of cranioplasty on postural blood flow regulation,cerebrovascular reserve capacity, and cerebralglucose metabolism[J].Neurosurg Focus,2000,9(8): 1-9.
[3]Frederick L,Stephens,Correy M,et al.Cranioplasty complications following wartime decompressive craniectomy[J].Neurosurg Focus,2010,28(5):1-6.
[4]唐雄伟,吴军,贾孝军,等.颅骨缺损颅骨修补术中颞肌重建的临床分析[J].重庆医学,2012,41(12):3609-3611.
[5]赵爱国.颅骨修补对颅脑创伤患者去骨瓣减压术后并发对侧硬膜下积液的临床意义[J].中华神经外科杂志,2014,30(3):257-259.
[6]Harold L,Reakte D,Nadkarni.The importance of the cortical subarachnoid space inunderstanding hydrocephalus[J].J Neurosurg Pediatrics,2008,2(6):1-11.
[7]Cabraja M,Klein M,Lehmann TN.Longterm results following titanium eranioplasty of large skull defects[J].Neurosurg Focus, 2009,26(6):10.
[8]Brian PW,Churl-Su Kwon,Sameer A.Predictors of cranioplasty complications in stroke and trauma patients[J].JNeurosurg, 2013,118(4):757-762.
[9]袁波,谭占国,黄俊红,等.颅骨修补术后继发性癫痫的原因分析[J].中国微侵袭神经外科杂志,2014,19(6):263-264.
[10]罗晨,陈彦飞,李常伟,等.颅骨修补术后继发性癫痫的临床分析[J].浙江创伤外科,2012,l7(4):521-522.
[11]Asuman C,Basak KG,Gokmen Z.Spontaneous intra-cerebral hemorrhage:A retrospective study of risk factors and outcome in a Turkish population[J].J Neurosci Rural Pract,2013,4(3): 271-277.
[12]Lester L,Justin K,Boon LQ,et al.A retrospective analysis and review of an institution's experience with the complications of cranioplasty[J].British Journal of Neurosurgery,2013,10(5): 629-635.
[13]丁炳谦,李振江,刘志军.金属钛网颅骨修补术后感染的预防[J].中华医院感染学杂志,2011,21(12):2459-2460.
[14]刁云锋,杨细平.19几种颅骨修补材料的临床应用及并发症防治[J].中国组织工程研究与临床康复,2011,4(16):2985-2989.
[15]Yadla S,Campbell PG,Chitale R,et al.Effect of early surgery, material,and method of flap preservation oil cranioplasty infections:systematic review[J].Neurosurgery,2011,68(4):1124-1130.
[16]Patrick S,Hartmut V,Gerhard M.Cranioplasty after decompressive craniectomy:the effect of timing on postoperative complications[J].Journal of Neurotrauma,2012,29(4):1090-1095.
(王荣兵编辑)
10.3969/j.issn.1005-8982.2016.04.030
1005-8982(2016)04-0138-05
R 651.11
B
2015-08-26
孙炜,Tel:13124761479,E-mail:wangjianjun0001@sina.com
