妊娠期糖尿病产妇产程中血糖及其新生儿血糖监测
2016-08-17高玉华黑龙江省密山市人民医院妇产科黑龙江密山158300
高玉华黑龙江省密山市人民医院妇产科,黑龙江密山158300
妊娠期糖尿病产妇产程中血糖及其新生儿血糖监测
高玉华
黑龙江省密山市人民医院妇产科,黑龙江密山158300
目的探讨妊娠期糖尿病产妇产程中血糖及其新生儿血糖监测。方法择取该院在2013年3月—2014年5月期间接收的50例妊娠期糖尿病产妇,借助血糖仪监测产妇在分娩过程中的血糖值。结果50例妊娠期糖尿病产妇,第一产程血糖变化范围4~12.3 mmol/L,第二产程产妇血糖变化为4.2~13.3 mmol/L,通过研究对比可以发现,产妇第一产程的平均血糖水平明显低于第二产程,满足P<0.05,差异有统计学意义。结论妊娠期糖尿病产妇在分娩过程中由于血糖变化继而引发新生儿低血糖,必须予以充分的重视及有效解决方案,在产妇产程中控制血糖将会在很大程度上降低新生儿低血糖,建议在临床中推广。
妊娠期;糖尿病产妇;产程;血糖监测
[Abstract]Ob jective To investigate the blood glucose and blood glucosemonitoring in the pregnantwomen with gestational diabetes mellitus.M ethods Chooses my courtyard in March 2013 to 2014 during the month of may receive 50 cases of pregnancy period ofmaternal diabetes,with glucosemonitoringmaternal in childbirth blood glucose values.Resu lts 50 cases ofwomen with gestational diabetesmellitus,first blood glucose range 4~12.3 mmol/L.During the second stage of labor in maternal blood glucose changes 4.2~13.3 mmol/L.Through the comparative study can be found,the average blood glucose level ofmaternal labor was significantly lower than that of the second stage of labor,to meet the P<0.05,with statistical significance.Conclusion Women with gestational diabetesmellitus in delivery process due to the changes of blood glucose and then cause neonatal hypoglycemiamust be sufficient attention and effective solutions,in the labor process control blood sugar will be in a great extent reduce neonatal hypoglycemia and suggestions in clinicalwidely.
[Key words]Pregnancy;Diabetic pregnantwomen;Labor process;Blood glucosemonitoring
从临床医学角度分析,新生儿在出生之后极易引发低血糖,而且具有持久性特点,易反复发作,这对于新生儿的生长发育是非常不利的因素,影响患儿神经系统及智力发育。有相关研究显示[1],妊娠期糖尿病产妇(GDM),是新生儿低血糖的直接因素,这是因为GDM血糖过高引起的,在产妇分娩过程中,其血糖状态在某种程度上决定了新生儿的血糖。该文中探讨了妊娠期糖尿病患者在分娩过程中的血糖状况,同时探讨新生儿血糖测定,现报道如下。
1 资料与方法
1.1一般资料
该研究中,择取该院在2013年3月—2014年5月期间接收的50例妊娠期糖尿病产妇,分析回顾患者临床资料,这其中以35例产妇为足月头位及单活胎,检测产妇在分娩过程中血糖值,在新生儿出生1 h及24 h内,监测其血糖浓度。
1.2监测方法
借助血糖仪监测产妇在分娩过程中的血糖值,分娩开始之前让产妇汲取食物,直至其宫口开至3 cm后,每隔2 h实施检查,观察产妇末梢血糖情况,直至胎儿出生。在分娩过程中,将产妇血糖值控制在4~8 mmol/L。新生儿出生1 h内,在未开始进食之前需要测定其血糖值,或是在新生儿出生之后24 h进行测定。
1.3观察指标
观察产妇血糖变化情况,监测新生儿血糖变化情况。诊断标准:依据NDDG诊断标准,对所有GDM实施诊断,评价标准:75 g OGTT达到两项以上异常,可以确诊为GDM。正常值:空腹血糖≤5.83 mmol/L,1 h血糖≤10.82 mmol/L,2 h血糖≤9.17 mmol/L,3 h血糖≤8.05 mmol/L。新生儿出生后1 h内,或是在新生儿出生之后的24 h之内,进行血糖监测,如果新生儿<2.27 mmol/L,那么可以确诊属于新生儿低血糖。
1.4统计方法
该研究中,针对数据分析及处理部分,选取了全新的统计学软件包SPSS19.0计数资料采用(n,%)表示,采用χ2检验,计量资料采用均数±标准差()表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
50例妊娠期糖尿病产妇,第一产程血糖变化范围4~12.3 mmol/L,这其中有6例通过胰岛素进行控制,产妇出现了低血糖症状,如头晕、出冷汗等。第二产程产妇血糖变化为4.2~13.3 mmol/L,通过研究对比可以发现,产妇第一产程的平均血糖水平明显低于第二产程,P<0.05为差异统计学意义。
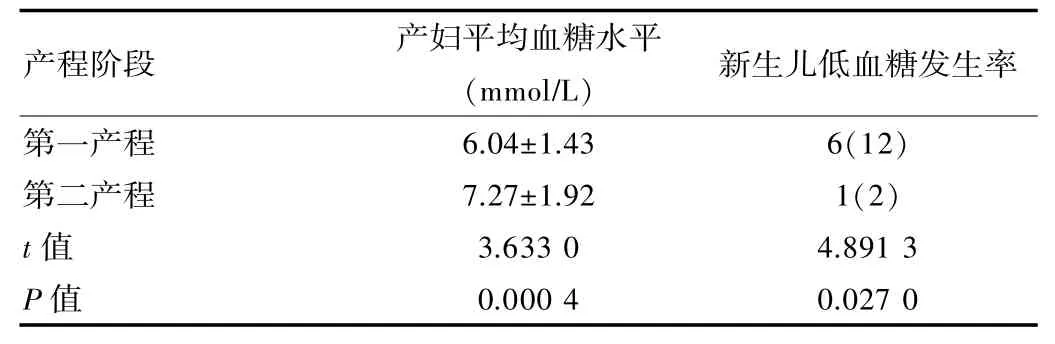
表1 对比产妇及新生儿平均血糖水平及低血糖发生率
3 讨论
妊娠期糖尿病产妇对其分娩及新生儿都有一定的影响,必须予以足够的重视,并且给予相对有效的解决方案。有相关研究表明[2],针对妊娠期糖尿病产妇而言,他们与正常孕妇一样,胰岛素基本上表现出峰值分泌。但是,在第一产程中,这类产妇的血糖得到有效控制,基于各项因素的影响,如阴道试产疼痛、第二阶段应激增强等,这在某种程度上增加产妇的糖利用,对于正常产妇来说,他们在分娩过程中血糖也会发生变化,比较明显的特征就是末梢毛细血管,从原来的83 mg/dL(4.64 mmol/L)上升至10.5 mg/dL(5.87 mmol/L)。对于妊娠期糖尿病患者来说,他们于第二产程血糖变化相对较大,呈现出升高的趋势。该研究中,GDM产妇于两个产程之间的血糖变化较大,相较于第二产程,第一产程的血糖值相对较低,且第二产程血糖值波动较大,难以有效控制。由此可以看出,产妇在第二产程中,他们的胰岛素分泌不能发挥作用,难以有效控制患者血糖,因而在这个阶段必须强化监测,给予适当的干预措施,借以有效控制产妇血糖值。经过临床研究表明[3],新生儿低血糖引发的原因比较统一,即产妇于产程中血糖升高,进一步促使胎儿血糖升高,由此加大胎儿胰岛素分泌,即使在胎儿脱离母体之后,其体内还存在一定的葡萄糖[4],引发新生儿低血糖,继而形成相关并发症。
经过临床数据分析表明,如果在产程阶段有效控制产妇血糖,即4~8 mmol/L,在某种程度上可以降低新生儿出现低血糖的比率。该研究中,新生儿出生后1h,其血糖波动范围是0.8~7 mmol/L,平均血糖水平是(3.88±1.16)mmol/L,新生儿低血糖5例,低血糖发生率为10%;第二产程中,血糖超过8 mmol/L,产妇比例为15例,这其中有2例新生儿出现一次性低血糖,低血糖发生率13%。对于初次化验血糖较低新生儿,应进行常规哺乳,或是给予其葡萄糖水,24 h之后,检测新生儿血糖,并没有出现低血糖。这说明在产程控制产妇血糖可以有效降低新生儿低血糖。
4 结语
综上所述,妊娠期糖尿病产妇在分娩过程中由于血糖变化继而引发新生儿低血糖,必须予以充分的重视及有效解决方案。临床研究表明[5],在产妇产程中控制血糖将会在很大程度上降低新生儿低血糖,建议在临床中推广。
[1]乐杰.妇产科学[M].6版.北京:人民卫生出版社,2011:159-160.
[2]陶淑娟,李静.妊娠合并糖尿病孕产妇的护理体会[J].工企医刊,2010,20(2):14-15.
[3]郝近容.妊娠合并糖尿病55例护理体会[J].临床合理用药杂志,2010,16(11):362-363.
[4]朱翠萍.妊娠合并糖尿病健康教育的观察体会[J].护理研究,2010,17(1):74-75.
[5]易云霞,潘伙燕,陈丽英,等.综合护理对34例妊娠期糖尿病患者妊娠结局影响[J].中国民族民间医药,2015,17(13):227-228.
Blood G lucose and Blood G lucose M onitoring in W om en w ith Gestational Diabetes M ellitus
GAO Yu-hua
Heilongjiang Province Mishan People's Hospital,Mishan,Heilongjiang Province,158300 China
R715
A
1672-4062(2016)07(a)-0083-02
10.16658/j.cnki.1672-4062.2016.13.083
高玉华(1976.7-),女,黑龙江密山人,本科,副主任医师,研究方向:妇产科临床。
2016-03-30)
