社区老年脑卒中患者院内感染分析
2016-08-10钱丽群侯玉敏徐莉苹王晓琴
钱丽群+侯玉敏+徐莉苹+王晓琴

摘 要 目的:探讨社区全科病房老年脑卒中患者院内感染特点,并提出防治措施。方法:采用回顾性调查,分析2013年1月1日—2014年12月30日确诊为院内感染的住院老年脑卒中患者62例(感染组),将同期无院内感染的老年脑卒中患者125例作为对照组,比较两组住院时间、感染前抗生素使用等情况,并对感染组患者的感染特点进行分析。结果:与未感染组相比,感染组患者年龄、住院时间、侵袭性操作、感染前抗生素使用、日常生活活动功能损害程度均高于对照组(P<0.05)。感染组患者发病部位最多是下呼吸道,其次为泌尿道和皮肤软组织,致病菌最多是铜绿假单胞菌,其次是大肠埃希菌和奇异变形杆菌。结论:对于社区老年脑卒中住院患者,缩短住院时间,减少侵袭性操作,加强康复功能训练,提高日常活动能力,有利于降低医院感染。
关键词 脑卒中 院内感染 老年人 社区
中图分类号:R743.3 文献标志码:A 文章编号:1006-1533(2016)14-0022-03
Analysis of nosocomial infection in the elderly patients with stroke in the community
QIAN Liqun, HOU Yumin, XU Liping, WANG Xiaoqin
(Fenglin Community Health Service Center of Xuhui District, Shanghai 200030, China)
ABSTRACT Objective: To explore the characteristics of nosocomial infection in the elderly patients with stroke in the community general medical ward to put forward the prevention and control measures. Methods: Retrospective investigation was used to analyze 62 cases of the hospitalized elderly stroke patients diagnosed as nosocomial infection from Jan. 1, 2013 to Dec. 30, 2014 (the infection group), and 125 cases of elderly stroke patients without nosocomial infection during the same period were taken as a control group. Results: Compared with the control group, the age, length of hospitalization, invasive operation, use of antibiotics before infection, and the degree of functional impairment of daily living activities were higher in the infection group than in the control group(P<0.05). The most infected parts were lower respiratory tract of the patients in the infection group, followed by urinary tract and skin soft tissue. The most pathogenic bacteria were Pseudomonas aeruginosa, followed by Escherichia coli and Bacillus coli. Conclusion: For the community elderly patients with stroke hospitalized, shortening hospitalization time, reducing invasive operation, strengthening the rehabilitation function training and improving the ability of daily activities are conducive to the reduction of nosocomial infection rate.
KEY WORDS stroke; nosocomial infections; elderly people; community
老年脑卒中患者主要在社区卫生服务中心进行康复疗护,由于老年人免疫力下降,住院期间易发生感染而延长住院时间,从而增加住院费用,甚至威胁患者生命,增加死亡率[1]。本文回顾性分析本社区全科病房老年脑卒中患者发生院内感染的临床资料,总结医院感染的特点,并提出相应防治策略,以减少院内感染。
1 资料与方法
1.1 一般资料
采用回顾性调查方法,查阅2013年1月1日—2014年12月30日62例患有院内感染的老年脑卒中患者的临床资料,其中男性25例,女性37例,平均年龄(82.35±8.86)岁,有7例死亡;以同期无院内感染老年脑卒中患者125例作为对照组,其中男性54例,女性71例,平均年龄(77.10±10.14)岁。患者脑卒中均经头颅CT或磁共振成像(MRI)证实,诊断符合1995年全国第四届脑血管病学术会议诊断标准[2],院内感染诊断按国家卫生和计划生育委员会发布的医院感染诊断的有关规定[3]。
1.2 方法
调查并记录两组患者年龄、性别、住院时间、感染部位、感染前的抗生素使用、侵袭性操作(留置胃管、导尿管或深静脉穿刺)、日常生活活动能力(ADL)评分[4]等资料。ADL评分采用改良Barthel指数。患者入院时由专职护士评分,包括进食、洗澡、修饰、穿衣、控制大便、控制小便、如厕、床椅转移、平地行走、上下楼梯l0项内容,总分100分。感染组同时记录感染部位、病原菌和药敏检查结果。患者标本采集使用无菌容器,尿液取清洁中段尿,痰液取深部痰,统一送上海中医药大学附属龙华医院微生物实验室进行细菌培养鉴定。
1.3 统计学处理
2 结果
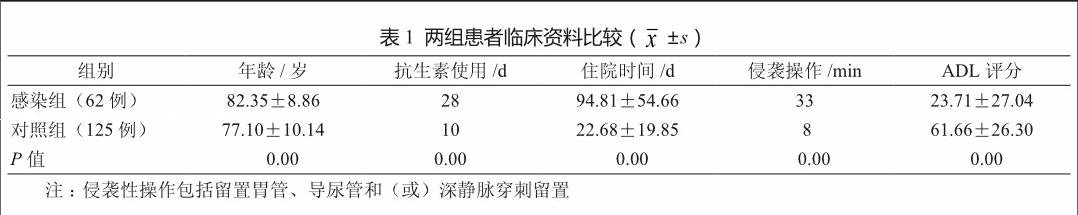
感染组患者年龄、住院时间、侵袭性操作、抗生素使用均高于对照组,ADL评分低于对照组(P<0.05,表1)。
感染组发生院内感染65例次,感染发生部位依次为下呼吸道34例(52.31%)、泌尿道24例(36.92%)、皮肤软组织6例(9.23%)和其他1例(1.54%)。
从感染组患者获得阳性病原菌65株,其中革兰阴性杆菌49株,占75.38%,包括铜绿假单胞菌17株,大肠埃希菌15株,奇异变形杆菌9株,鲍曼不动杆菌4株和肺炎克雷伯菌4株;革兰阳性杆菌14株,占21.54%,其中金黄色葡萄球菌7株,屎肠球菌3株,粪肠球菌2例和溶血葡萄球菌2例;真菌为光滑假丝酵母菌2株,占3.08%。
3 讨论
本次调查显示感染组患者年龄高于对照组(P<0.05),说明患者年龄越大越容易发生院内感染[5],这与老年患者组织器官生理功能退化、免疫功能下降及生理防御功能衰退有关[6-7]。本研究发现感染组患者住院时间较长,增加了院内感染机会(P<0.05),可能是患者长时间住院活动明显受限,增加了交叉感染的机会[8]。有文献报道,患者住院14~90 d发生的医院感染也可增加老年人发生脑卒中的风险[8]。本研究显示,感染组患者的ADL评分低于对照组(P<0.05),与文献报道一致[9],ADL损害是老年人发生院内感染的高危因素。脑卒中后患者均可出现不同的神经功能损害,尤其是生活不能自理,由于长期卧床,缺乏适当的运动,均可导致致病菌不断繁殖[10],而进行综合康复能帮助患者改善运动功能、减轻神经功能缺损程度,提高患者的ADL能力[11],从而减少院内感染机会。
本次调查显示感染组患者发生感染最多的部位为下呼吸道,其次是泌尿道,与文献报道一致[12-13]。脑卒中患者下呼吸道发生率高的原因可能是患者长时间卧床,呼吸道分泌物不能及时排除,而且脑卒中患者吞咽障碍需留置鼻饲管进行营养支持,从而增加了胃内容物反流的机会[14]。钱孝言[15]报道,老年患者脑卒中后排尿困难和尿潴留均需留置导尿管,导尿管留置时间越长,泌尿道感染率越高,尿管留置超过21 d的患者,尿路感染几乎达到100%。本次调查显示,感染组侵袭性操作高于对照组(P<0.05),与王艳等研究一致[16],侵袭性操作在治疗疾病同时,为病原微生物侵入体内创造了条件,增加了细菌感染机会。
本研究中,感染组病原菌以革兰阴性菌为主,主要为铜绿假单胞菌和大肠埃希菌,与文献报道相似[17],但病原菌的种类和数目不同,可能与社区接受的患者数量少、病种少、地域差异等有关。值得关注的是多重耐药菌的检出,革兰阴性杆菌以鲍曼不动杆菌和肺炎克雷伯菌为主,革兰阳性杆菌以金黄色葡萄球菌为主。以往研究发现,在经验性治疗阶段选择第三代头孢菌素可能诱导细菌产生超广谱b内酰胺酶,导致病原菌耐药率增高[18],本次调查证实感染组患者抗生素使用时间多于对照组(P>0.05)。有文献报道,入院前期不恰当的抗菌药物治疗是导致感染患者早期死亡的独立危险因素[19],所以对脑卒中院内感染患者应进行常规细菌培养及药敏试验,以采用有效药物治疗[20]。本文中有2例念珠菌感染患者,其中1例死于双重感染,故应加强对真菌感染的认识,及早给予抗真菌药物治疗[21]。
防治措施:①由于老年脑卒中患者多种疾病(高血压、糖尿病、冠心病等)并存,住院时间长,所以要做到早期识别院内感染,并立即报告,及时取标本送检,结合药敏检查结果制定有效的用药方案,病情稳定后采取家庭病床照顾或养老机构疗养,以减少反复感染机会。②加强对老年患者的基础护理,按时翻身、拍背、排痰,给患者鼻饲时注意适当抬高体位,减少食物反流,并定期更换鼻饲管,注意严格掌握留置导尿管指征,减少不必要的侵袭性操作。③保持病区环境卫生,定时开窗通风,定期室内空气消毒,病区多设置快速消毒液,特别要加强对护工进行手卫生教育和督查,防止交叉感染。
综上所述,老年脑卒中患者是社区院内感染主体,要积极治疗患者的基础疾病,尽早进行受损神经功能康复训练,减少住院时间,合理使用抗生素,严格执行各项消毒隔离措施,严格无菌操作,医护人员坚持手卫生,都有益于减少院内感染,提高患者生存质量。
参考文献
[1] Farzianpour F, Bakhtiari A, Mohammadi M, et al. Analysis of nosocomial infections in selected teaching hospitals, Qazvin, Iran[J]. Health, 2014, 6(18): 2425-2432.
[2] 全国第四届脑血管病学术会议. 各类脑血管病诊断标准[J]. 中华神经科杂志, 1996, 29(6): 376-381.
[3] 中华人民共和国国家卫生和计划生育委员会. 关于印发医院感染诊断标准(试行)的通知[EB/OL]. (2001-11-17)[2016-04-16]. http://www.nhfpc.gov.cn/yzygj/s3593/200804/ e19e4448378643a09913ccf2a055c79d.shtml.
[4] 薛梅华. 日常生活活动量表在老年护理中的应用[J]. 中华现代护理杂志, 2010, 16(3): 336-337.
[5] Paillaud E, Herbaud S, Caillet P, et al. Relations between undernutrition and nosocomial infections in elderly patients[J]. Age Ageing, 2005, 34(6): 619-625.
[6] 褚金国, 盛吉芳. 干部病房院内感染分析及预防[J]. 浙江医学, 2008, 30(8): 859-860.
[7] 蒋美英. 急性脑卒中并院内感染的相关因素分析[J]. 首都医药, 2013, (20): 28-29.
[8] Elkind MS, Carty CL, OMeara ES, et al. Hospitalization for infection and risk of acute ischemic stroke: the cardiovascular health study[J]. Stroke, 2011, 42(7): 1851-1856.
[9] Mazière S, Couturier P, Gavazzi G. Impact of functional status on the onset of nosocomial infections in an acute care for elders unit[J]. J Nutr Health Aging, 2013, 17(10): 903-907.
[10] Huh K, Kang CI, Kim J, et al. Risk factors and treatment outcomes of bloodstream infection caused by extendedspectrum cephalosporin-resistant Enterobacter species in adults with cancer[J]. Diagn Microbiol Infect Dis, 2014, 78(2): 172-177.
[11] 李波, 刘景隆, 尹明慧, 等. 综合康复对246例脑卒中患者运动功能及ADL的影响[J]. 中国伤残医学, 2009, 17(2): 94-95.
[12] 陈柏枝. 某社区卫生服务中心住院患者院内感染分析[J].基层医学论坛, 2008, 12(5): 102.
[13] 方秋蓓. 长征镇老年护理院院内感染63例分析[J]. 上海医药, 2014, 35(2): 46-48.
[14] Demeo MT, Bruninga K. Physiology of the aerodigestive system and aberration in that system resulting in spiration[J]. J Parenter Enteral Nutr, 2002, 26(6): S9-S17.
[15] 钱孝言. ICU患者医院感染的相关因素分析和护理进展[J].护理实践与研究, 2013, 10(13): 123-125.
[16] 王艳, 张华, 任静. 老年患者院内感染多因素Logistic回归分析及护理对策[J]. 中华全科医学, 2010, 8(11): 1467-1468.
[17] 陈慎, 王婕, 沈菲. 上海市杨浦社区医院院内感染病原菌分布及耐药情况调查[J]. 中国初级卫生保健, 2013, 27(3): 93-94.
[18] Tenover FC. Mechanisms of antimicrobial resistance in bacteria[J]. AM J Med, 2006, 119(6 Suppl 1): S3-S10.
[19] Gasch O, Camoez M, Domínguez MA, et al. Predictive factors for early mortality among patients with methicillinresistant Staphylococcus aureus bacteraemia[J]. J Antimicrob Chemothre, 2013, 68(6): 1423-1430.
[20] Ovbiagele B. Pathways to further boost treatment rates and clinical outcomes inhospitalized stroke patients[J]. Crit Pathw Cardiol, 2010, 9(1): 8-13.
[21] 石少敏, 李立, 王静, 等. 慢性阻塞性肺疾病急性发作期继发真菌感染83例临床分析[J]. 中国老年学杂志, 2010, 30(20): 2919-2921.
