骶管囊肿的治疗及发病机制的探讨(附25例病例报告)
2016-06-22宋朋杰曹雪飞田夏威周海宇
宋朋杰,曹雪飞,田夏威,周海宇
(1.兰州大学第二医院骨与关节重点实验室,甘肃兰州730000;2.兰州军区总医院骨科研究所,甘肃兰州730050)
骶管囊肿的治疗及发病机制的探讨(附25例病例报告)
宋朋杰1,曹雪飞2,田夏威2,周海宇1
(1.兰州大学第二医院骨与关节重点实验室,甘肃兰州730000;2.兰州军区总医院骨科研究所,甘肃兰州730050)
摘要:目的呈现开放性手术治疗骶管囊肿的更多细节,并进一步探讨其发病机制。方法选取2010~2014年就诊的症状性骶管囊肿患者予以椎板切除减压、囊壁切开引流、带蒂旋转竖脊肌瓣充分填塞覆盖治疗,术中取囊壁标本行病理学检查。结果治疗后19例(76.0%)术后症状完全缓解,3例(12.0%)症状部分缓解,1例(4.0%)病情无变化。标本行苏木精-伊红染色法(HE)染色,镜下无神经组织,仅观察到薄层玻变的胶原纤维,局部出血,内衬单层扁平上皮细胞。免疫荧光检测S100及神经胶质纤丝酸性蛋白,呈阴性。结论骶管囊肿并非来自于先天性硬脊膜发育异常,而是后天创伤引起的马尾神经束膜样结构扩张。开放性外科手术治疗骶管囊肿疗效确切,是一种良好的外科治疗策略。
关键词:骶管囊肿;马尾神经;腰痛;发病机制
骶管囊肿尤其是症状性囊肿是引起马尾综合征、骶神经根压迫、骶骨侵蚀破坏的罕见病因,是1938年Tarlovin在一次尸解过程中偶然发现并首次报道的一种脊柱脊髓疾病。患者可表现为骶尾部长期慢性疼痛,单或双下肢肌力减退,膝腱、跟腱反射减弱,步态不稳,会阴区感觉异常,尿流断续或尿失禁(膀胱功能障碍),便秘(直肠功能障碍)等。骶管囊肿经常在腰骶部磁共振成像(magnetic resonance imaging,MRI)检查时被偶然发现。目前,对主诉因上述症状就诊的患者,需常规行MRI检查以排除骶管囊肿。文献报道其发生率为1%~5%[1-2]。骶管囊肿可发生于任何脊髓阶段(文献中命名术语不同),最常见于腰骶段骶管内,其形成和扩张机制可能是多因素的,目前已提出多种理论。
1 资料与方法
1.1临床资料
对于骶管囊肿发病机制的探讨及采用开放性外科手术的报道并不多,仅有2007年Guo等[3]报道的22例患者和Hiers等[4]报道的3例患者,但两者术后疾病症状缓解率、囊肿复发率及术后并发症差异较大。本研究选取2010~2014年来本院就诊的25例骶管囊肿患者纳入研究。其中,男性7例(28%),女性18例(72%);年龄2~73岁,平均40.6岁。所有住院患者经过全面的体格检查及影像学评估,明确患者是否合并其他症状相关性疾病。影像学评估包括腰骶椎正侧位平片(评估囊肿周围骨质破坏状况以及是否合并脊柱骨性发育畸形)、CT、MRI(见图1),以确定病损的位置、大小、与邻近组织的关系。脊髓造影和CT脊髓成像虽然有助于确定交通孔的位置,但是其为侵入性有创检查,所有患者并未实施。
1.2方法
1.2.1研究方法纳入本研究的症状性骶管囊肿患者采用椎板切除减压、囊壁切开引流、带蒂旋转竖脊肌瓣充分填塞覆盖。术中尽可能探查交通孔的位置,并切取囊壁行组织病理学及免疫组织化学法检查。术后3、6和12个月分别行MRI影像学随访,结果以完全缓解、部分改善、未变化、病情进展来表示。
1.2.2手术方法患者全身麻醉,俯卧位,依据体表解剖学标志,确定大致的脊髓节段及手术切口位置。选择背部正中切口,切口长度随术前MRI提示的囊肿大小而异。逐层切开皮肤、皮下组织及腰背筋膜,剥离显露患侧骶骨至关节突关节水平,可见病损处骶骨变薄。用骨凿及椎板咬骨钳行骶骨椎板开窗减压。充分显露囊肿后,探查囊肿周围,可见邻近神经根张力较高,形态正常。囊壁两侧慕丝线缝合牵引固定囊肿,自缝线中央切开囊壁,可见囊内容物为清亮透明不黏稠液体。释放囊液后见骶神经根及马尾贴附于前壁或侧壁上,受压明显,形态变细。就近游离囊肿同侧竖脊肌束,长3~5 cm,直径约1 cm,组织剪离断近端,将肌瓣旋入囊腔内覆盖骨窗,两侧牵引线相互打结固定肌瓣,不可吸收线严密缝合硬膜囊。大量生理盐水冲洗,可吸收明胶海绵覆盖于硬膜后方,放置引流管防止脑脊液漏,逐层关闭切口。术中留取囊壁标本作组织病理学检查。见图1。
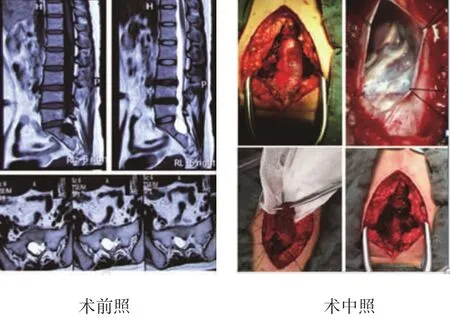
图1 术前MRI及术中观察
2 结果
2.1术中观察
充分显露囊肿后手指轻压囊壁,未观察到囊肿体积缩小,表明囊液不能自由回流入脊髓蛛网膜下腔。探查囊肿周围,可见囊肿壁附着神经根,张力较高,与囊壁有轻度粘连,形态正常。打开囊肿,排空囊液,可见囊肿前壁或侧壁附着1条神经根,形态变细,无张力。术中改变患者体位,取头高脚低斜位,可见脑脊液(cerebro-spinal fluid,CSF)缓慢流入囊腔内,证实存在潜在交通孔。术中见囊肿后壁及后侧壁上附着纤维细丝,可疑为神经纤维束,取少量带有纤维的囊壁组织做组织病理学检查,包括石蜡切片,苏木精-伊红染色法(hematoxylin-eosin staining,HE)和免疫组织化学法染色(特异性S100蛋白、神经胶质纤维丝酸性蛋白检测)。
2.2手术效果
纳入研究的所有囊肿患者予以的手术治疗包括骶椎椎板切除减压、囊肿切开、带蒂竖脊肌瓣充分填塞。其中,19例(76.0%)术后症状完全缓解,术后MRI影像学检查提示囊肿消失,囊腔充分填塞,患者术前症状完全消失,3例(12.0%)症状部分缓解,MRI提示囊肿消失,囊腔充分填塞,术前症状部分缓解;1例(4.0%)病情无变化,患者术后症状未缓解;1例(4.0%)在随访期内肌瓣脱出;1例(4.0%)术中冷冻切片提示盆腔恶性肿瘤骨转移,未进一步随访。3例症状部分缓解的患者中,2例(66.7%)术前体格检查提示合并腰椎退行性变,直腿抬高实验阳性,考虑患者术后未缓解的症状并非由骶管囊肿引起,可能由合并症造成,建议积极保守治疗,随访1年内患者症状逐渐缓解。1例肌瓣脱出的患者行二次手术后,获得完全缓解。所有患者(除转移瘤患者)随访期内未见囊肿复发。术后2例(8.0%)患者出现切口脂肪液化,考虑与患者过度肥胖及电刀切开脂肪层有关。1例(4.0%)患者出现无菌性脑膜炎,表现为烦躁、谵妄、头痛、头晕、恶心、呕吐等,经对症处理后症状逐渐消失。2例(8.0%)患者出现脑脊液漏。1例(4.0%)患者出现不明原因头痛、发热,经对症治疗后症状逐渐消失。
2.3病理学检查
标本HE染色后,镜下未发现神经组织,视野内仅观察到薄层玻变的胶原纤维,局部出血,内衬单层扁平上皮细胞。免疫荧光检测S100及神经胶质纤丝酸性蛋白,呈阴性。见图2。

图2 囊壁组织病理学检查
3 讨论
3.1骶管囊肿的手术治疗
临床上MRI一旦确诊为骶管囊肿,通常行手术治疗来防止骶神经根或马尾神经进一步受压变性。手术效果因囊肿的位置、大小、相关神经根受压的程度及持续时间、合并脊柱退行性改变而迥异。文献报道术后症状缓解率为38%~100%[5],而症状完全消失仅占20%~30%,复发率为0%~10%。
目前骶管囊肿的外科治疗手段大致分为两类:①CSF分流术或转流术,包括CT引导下囊肿穿刺术、CT引导下囊肿穿刺+纤维蛋白凝胶注射填塞囊腔、腰池-腹腔分流术、囊肿-蛛网膜下腔分流术等;②显微外科手术。
CT引导下囊肿穿刺术首次报道是作为缓解疾病症状的潜在治疗手段。随后,有学者建议在CT引导下向囊腔内注入纤维蛋白凝胶,术后6个月内囊肿无复发,但75%(3/4)患者出现无菌性脑膜炎的并发症[6]。腰池-腹腔置管分流作为一种外科治疗,用于缓冲脊髓蛛网膜下腔内CSF流体静压波动,避免囊肿内容物随CSF流体静压升高而持续增加。最近2篇病例报道对骶管囊肿的患者实施囊肿-蛛网膜下腔分流术,经手术植入硬膜囊与囊肿分流系统,旨在平衡硬膜囊和囊肿之间的压力,避免囊肿切除带来潜在神经根医源性损伤的风险,对于单发囊肿有良好的治疗效果。但是,每一种分流术都有失去作用或者感染的风险。本研究中25例患者采用骶骨椎板切除减压、囊肿切开引流、带蒂竖脊肌旋转肌瓣填塞治疗,疗效显著,术后92%(23/25)患者症状部分或完全缓解,1例患者术中冰冻切片证实为盆腔恶性肿瘤转移,仅有1例患者术后症状无改善。
关于骶管囊肿的手术指征目前众说纷纭,提出如下指征:①患者仅主诉骶尾部疼痛,无其他临床表现,首选保守治疗,无效时手术治疗;②MRI提示为单发症状性囊肿,首选囊肿-蛛网膜下腔分流术[5,7];③MRI提示多发症状性囊肿,体积较小,无法判断症状来源时,首选腰池-腹腔分流术[8];④MRI提示多发症状性囊肿,且囊肿体积>1.5 cm,首选外科手术治疗[1];⑤伴有造影剂充盈缺损信号的单发或多发症状性囊肿,若囊肿体积>1 cm,首选手术治疗[9];⑥儿童骶管囊肿患者多伴神经系统先天畸形,宜手术治疗,术后症状完全缓解率为67%,部分缓解率为87%[10];⑦若症状性囊肿合并腰椎退行性变,宜手术治疗症状相关性疾病,同时囊肿行引流术[11]。
3.2发病机制探讨
目前已提出众多理论以解释骶管囊肿的发生机制。大多数学者认为,骶管囊肿是一种硬脊膜的先天性缺陷,在腹压增加或动脉搏动时,脑脊液的流体静压增高(最高可达180 mmH2O),通过先天性硬脊膜薄弱处形成憩室,该薄弱处即形成交通孔[12-13]。交通孔在功能上起单向活瓣作用,只允许脑脊液流入囊腔,阻止脑脊液反流回脊髓蛛网膜下腔,引起囊肿扩张。有学者认为,骶管囊肿是脊髓神经根后支背根神经节处神经根袖的扩张[14]。本研究中25例患者囊腔内附着神经根(多位于囊肿前壁或前侧壁),表明骶管囊肿发生于骶管内马尾神经周围。术中通过改变患者体位证实有明确的交通孔,且不位于脊髓背根神经节附近或者神经根袖处。从解剖学的角度讲,骶管内包含腰骶段神经根延续下来的马尾神经、马尾神经根丝、纤维被类似周围神经的束间组织、束膜和内膜样结构,但该膜比较菲薄。由腰骶髓发出的前、后根丝被束膜样的结构所包裹,组成骶管内的神经束。因此笔者认为,骶管囊肿的发生来自于马尾神经束膜的扩张,巧合的是囊壁组织学检查未发现神经组织,显微镜视野内为菲薄的玻变胶原纤维,内衬仅仅为单层扁平上皮细胞,局部出血,表明骶管囊肿的发生为包绕于马尾神经束表面的类似于周围神经束膜结构的薄膜结构扩张所致,该过程可能与创伤引起局部毛细血管破裂出血有关。
研究表明,囊肿的交通孔有瓣膜样和非瓣膜样之分,非瓣膜囊肿并不引起临床症状[15]。Park等[16]研究表明,瓣膜样与非瓣膜样囊肿是同一疾病的不同阶段,非瓣膜囊肿进展必然形成瓣膜囊肿,最终产生症状。笔者推测,囊肿初步形成时体积较小,为非瓣膜囊肿,与脊髓蛛网膜下腔可自由交流,因囊肿内压力低于脊髓蛛网膜下腔内压力,脑脊液不断流入使囊肿扩张,囊肿起初扩张为膨胀性,受到硬膜囊及骶管骨性空间限制后,囊肿成柱状扩张,最终压迫颈部,形成瓣膜样囊肿。瓣膜样交通孔的形成进一步导致囊肿扩大,从而压迫囊肿邻近的神经根,使其受牵拉张力增高,缺血变性,受累神经根因脑脊液流体静压长期作用,发育迟缓畸形,引起相关临床症状。本研究的25例患者中,24例囊腔内可见变细畸形的神经根,有瓣膜样交通孔,仅1例合并脊柱轻度侧凸畸形,1例为2岁的儿童患者,其余为成年患者,表明骶管囊肿并非来源于先天性硬膜缺损,而是后天腰骶部损伤的继发病变。
综上所述,①骶管囊肿并非来自硬脊膜的先天发育异常,而是发生于骶管内马尾神经周围,为马尾神经束表面的束膜样结构扩张所致,该过程与腰骶部损伤引起神经束膜表面毛细血管破裂、出血密切相关。②骶椎椎板切除减压,囊壁切开引流,旋转竖脊肌瓣填塞治疗骶管囊肿疗效确切,为一种良好的外科治疗策略。
参考文献:
[1]Potts MB,Mc Grath MH,Chin CT,et al. Microsurgical fenestration and paraspinal muscle pedicle flaps for the treatment of symptomatic sacral tarlov cysts[J]. World Neurosurgery,2015,55(9): 1-10.
[2]Neulen A,Kantelhardt SR,Pilgram-Pastor SM,et al. Microsurgical fenestration of perineural cysts to the thecal sac at the level of the distal dural sleeve[J]. Acta Neurochir,2011,153(7): 1427-1434.
[3]Guo D,Shu K,Chen R,et al. Microsurgical treatment of symptomatic sacral perineurial cysts[J]. Neurosurgery,2007,60(6): 1059-1065.
[4]Hiers RH,Long D,North RB,et al. Hiding in plain sight: a case of tarlov perineural cysts[J]. the Journal of Pain,2010,11(9): 833-837.
[5]Lucantoni C,Than KD,Wang AC,et al. Tarlov cysts: a controversial lesion of the sacral spine[J]. Neurosurgical Focus,2011,31(6): 14.
[6]Sakamoto Y,Takahara T,Ota Y,et al. MRI analysis of chronological changes in free-flap volume in headand neck reconstruction by volumetry[J]. Tokai J ExpClin Med,2014,39(1): 44-50.
[7]Park HJ,Jeon YH,Rho MH,et al. Incidental findings of the lumbar spine at mri during herniated intervertebral disk disease evaluation[J]. Am J Roentgenol,2011,196(5): 1151-1155.
[8]Ju CI,Shin H,Kim SW,et al. Sacral perineural cyst accompanying disc herniation[J]. J Korean Neurosurg S,2009,45(3): 185-187.
[9]Asamoto S,Fukui Y,Nishiyama M,et al. Diagnosis and surgical strategy for sacral meningeal cysts with check-valve mechanism: technical note[J]. Acta Neurochir(Wien),2013,155(2): 309-313.
[10]Bond AE,Zada G,Bowen I,et al. Spinal arachnoid cysts in the pediatric population: report of 31 cases and a review of the literature[J]. Journal of neurosurgery Pediatrics,2012,9(4): 432-441.
[11]Cantore G,Bistazzoni S,Esposito V,et al. Sacral tarlov cyst: surgical treatment by clipping[J]. World Neurosurg,2013,79(2): 381-389.
[12]Ju CI,Shin H,Kim SW,et al. Sacral perineural cyst accompanying disc herniation[J]. the Korean Neurosurgical Society,2009,45(3): 185-187.
[13]Oaklander AL,Long DM,Larvie M,et al. Case records of the massachusetts general hospital. Case 7-2013. A 77-year-old woman with long-standing unilateral thoracic pain and incontinence[J]. N Engl J Med,2013,368(9): 853-861.
[14]Sun JJ,Wang ZY,Liu B,et al. Neck transfixion for sacral extradural spinal meningeal cysts without spinal nerve root fibers[J]. European Spine Journal,2014,22: 1-8.
[15]Singh N,Cowie R,Pal P,et al. Neuroglial cyst of the sacral canal. Case report[J]. Journal of Neurosurgery Spine,2011,14(1): 88-92.
[16]Park JH,Kim IS,Lee SW,et al. Two cases of symptomatic perineural cysts(tarlov cysts)in one family-a case report[J]. The Korean Neurosurgical Society,2008,44(4): 174-177.
(童颖丹 编辑)
Treatment and pathogenesis of intrasacral canal cyst: report of 25 cases
Peng-jie Song1,Xue-fei Cao2,Xia-wei Tian2,Hai-yu Zhou1
(1. Key Laboratory of Joint Diseases,the Second Hospital,Lanzhou University,Lanzhou,Gansu 730000,China;2. Orthopaedic Institute,General Hospital of Lanzhou Military Command,Lanzhou,Gansu 730050,China)
Abstract:Objective To present more details for treating sacral canal cyst by open surgery,and to probe into the pathogenesis. Methods The patients with symptomatic sacral canal cyst from 2010 to 2014 were treated with laminectomy and decompression,incision and drainage of the cyst,rotating erector spinae pedicle flap and full padding. Appropriate wall tissue was removed for pathological examination. Results All patients received an open surgery,76.0%(19/24)of the patients showed complete remission of the symptoms,12.0%(3/24)showed partial improvement,and 4.0%(1/24)had no improvement. There was no nervous tissue under microscope,but a thin layer of hyaline -degenerated collagen fibers with hemorrhage lined with monolayer squamous epithelial cells. The immunofluorescence analysis showed glial fibrillary acidic protein and S100 were negative. Conclusions Sacral canal cyst is not derived from congenital defect of dura mater spinalis,but from an expansion of perineurium-like structure (similar to peripheral perineurium)covering the surface of cauda equina. The curative effect of open surgery is accurate and the management could be used as a favorable surgical option.
Keyword:sacral canal cyst;cauda equina;backache;pathogenesis
中图分类号:R687.3
文献标识码:B
DOI:10.3969/j.issn.1005-8982.2016.07.019
文章编号:1005-8982(2016)07-0084-04
收稿日期:2015-10-26
[通信作者]周海宇,Tel:0931-8942460
