红细胞分布宽度对老年脓毒症患者预后评估的价值*
2016-06-15邱泽亮许东伟雷振东
沈 侃,邱泽亮,许东伟△,雷振东
(1.上海市浦东新区周浦医院重症医学科 201318;2.浙江省丽水市莲都区人民医院 323000)
红细胞分布宽度对老年脓毒症患者预后评估的价值*
沈侃1,邱泽亮1,许东伟1△,雷振东2
(1.上海市浦东新区周浦医院重症医学科201318;2.浙江省丽水市莲都区人民医院323000)
[摘要]目的探讨红细胞分布宽度(RDW)与老年脓毒症患者近期预后的关系。方法采用回顾性研究的方法,选取2013年8月至2014年11月上海市浦东新区周浦医院ICU收治的符合脓毒症诊断标准的老年患者204例,入院后收集患者一般资料,符合脓毒症诊断后12 h内的降钙素原(PCT)、C反应蛋白(CRP)、血常规、D-二聚体、N氨基末端脑钠肽(NT-proBNP)指标,24 h内最差指标进行急性生理与慢性健康评分系统Ⅱ(APACHE Ⅱ)。根据30 d转归分为死亡组及存活组。比较两组间一般资料、各项检验指标及APACHE Ⅱ评分。使用Cox生存分析模型确定脓毒症预后的独立危险因素。建立受试者工作特征(ROC)曲线分析独立危险因素对脓毒症预后的预测价值。按照4分法分将RDW为Q1组(RDW<12.24%)、Q2组(12.24%≤RDW<13.27%)、Q3组(13.27%≤RDW<14.30%)、Q4组(RDW≥14.30%),并绘制Kaplan-Meier生存曲线。结果(1)两组间的PCT、RDW、D-二聚体、NT-proBNP指标及APACHE Ⅱ评分差异有统计学意义(P<0.05);(2)Cox生存分析结果显示,RDW及APACHE Ⅱ评分是脓毒症预后的独立危险因素(P<0.01);(3)RDW及APACHE Ⅱ评分的曲线下面积相似分别为0.69、0.71,最佳截断值分别为14.18、19.50;(4)Kaplan-Meier生存曲线结果显示随着RDW指标升高,平均生存时间呈下降趋势(χ2=22.84,P<0.01)。结论RDW水平与老年脓毒症患者疾病危重程度相关,是死亡的独立危险因素。
[关键词]红细胞;休克,脓毒性;预后;红细胞分布宽度;急性生理与慢性健康评分;老年
脓毒症是重症监护室常见的疾病,病死率30%~50%[1]。其中老年患者基础疾病众多、自身免疫力低下,脓毒症后更易发生多器官功能障碍[2],病死率更是高达61%[3]。近年越来越多的研究发现,入院后第1天的红细胞分布宽度(RDW)水平与社区获得性肺炎[4-5]、感染性休克[6-8]及革兰阴性菌血流感染[9]患者的预后有关。说明RDW可以应用于预测感染性疾病的预后。本文通过回顾性研究的方法,探讨RDW与老年脓毒症患者预后的关系,现报道如下。
1资料与方法
1.1一般资料采用回顾性研究的方法,纳入2013年8月至2014年11月符合国际《拯救脓毒症宣言》[10]诊断的脓毒症患者204例,男103例,女101例。其中肺炎174例(85.30%)、腹腔内感染20例(9.80%)、其他感染(褥疮、泌尿道等)10例(4.90%)。按30 d预后分为死亡组(81例)、存活组(123例)。两组间年龄、性别及中性粒细胞比例、血小板计数(PLT)、白细胞计数(WBC)、C反应蛋白(CRP)指标差异无统计学意义(P>0.05),死亡组的PCT、RDW、D-二聚体、N氨基末端脑钠肽(NT-proBNP)指标及急性生理与慢性健康评分(APACHEⅡ)评分高于存活组,差异有统计学意义(P<0.05),见表1。排除标准:(1)年龄小于60岁;(2)恶性肿瘤;(3)血液系统疾病;(4)近期输血;(5)住院时间小于24 h。
1.2方法
1.2.1研究方法收集患者一般资料(年龄、性别、感染部位等)。收集明确脓毒症诊断后12 h内的降钙素原(PCT)、CRP、RDW、WBC、中心粒细胞比例(N%)、PLT、D-二聚体、NT-proBNP指标,使用24 h内最差指标进行APACHEⅡ评分。根据30 d转归分为死亡组及存活组。
1.2.2RDW分组按照4分法分为Q1组(RDW<12.24%)、Q2组(12.24%≤RDW<13.27%)、Q3组(13.27%≤RDW<14.30%)、Q4组(RDW≥14.30%)。
1.2.3标本检测CRP使用芬兰Orion Diagnostica公司的Quick Read go仪器,检测范围 8~150 mg/L;PCT使用南京基蛋生物科技有限公司Getein1100荧光定量分析仪,检测范围:0.1~100.0 ng/mL;NT-proBNP使用瑞莱生物工程有限公司ReLIA SSJ-2多功能免疫检测仪,采用双侧测流免疫法,试剂盒为瑞莱公司提供的原装试剂盒,检测范围10~15 000 pg/L;D-二聚体使用上海奥普生物医药有限公司,QPad金标数码定量分析仪,采用固体双抗夹心法检测,试剂盒使用奥普生物公司原装试剂盒,检测范围0.1~5.0 mg/L;血常规采用雅培广州生物分析技术有限公司CELL-DYN RUBY血细胞分析仪。
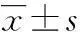
2结果
2.1老年脓毒症患者预后的危险因素分析将两组间存在差异的指标(PCT、D-二聚体、NT-proBNP、APACHE Ⅱ评分及RDW)纳入Cox生存模型进行分析,结果显示APACHE Ⅱ评分及RDW是患者死亡的独立危险因素,RDW的OR值为1.307 90、95%CI(1.175 81~1.454 83)、P<0.01;APACHE Ⅱ评分OR值为1.070 03、95%CI(1.033 19~1.108 18)、P<0.01,见表2。
2.2RDW与APACHEⅡ评分对老年脓毒症患者预后的预测价值绘制ROC曲线,结果显示 RDW的曲线下面积(AUC)特异度、敏感度、最佳截断值分别为(0.69,51.85%,84.55%,14.18),与APACHEⅡ评分相仿(0.71,76.54%,60.98%,19.50),见表3、图1。
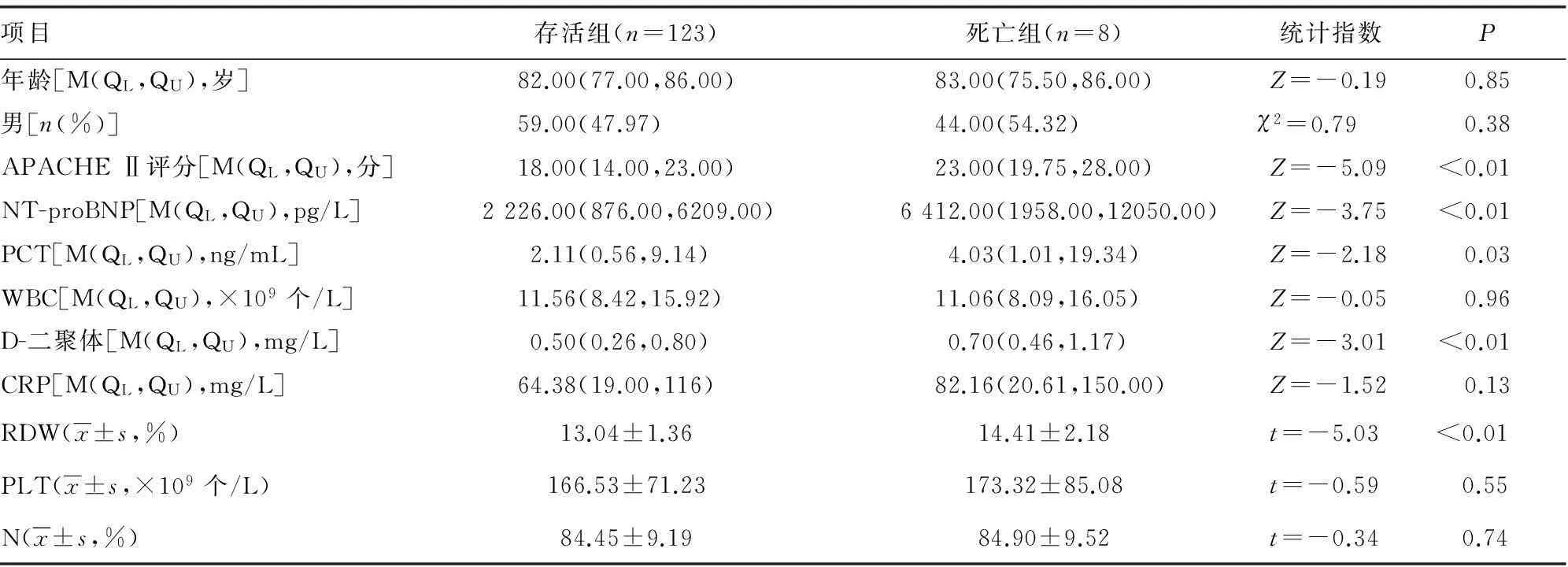
表1 两组一般资料及检查指标比较
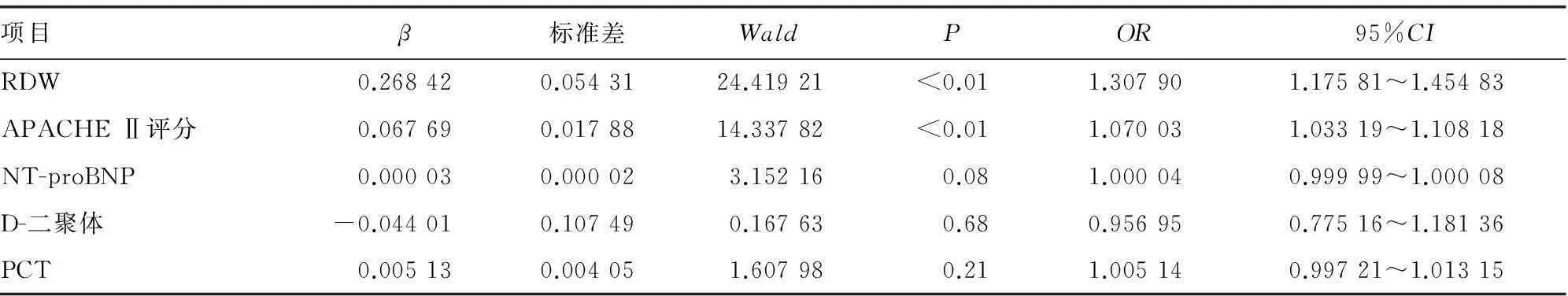
表2 Cox生存分析结果
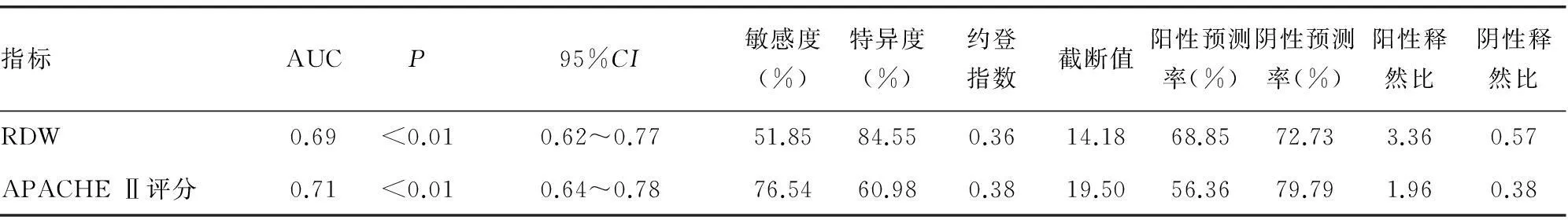
表3 RDW、APACHE Ⅱ评分对老年脓毒症患者预后的ROC曲线分析
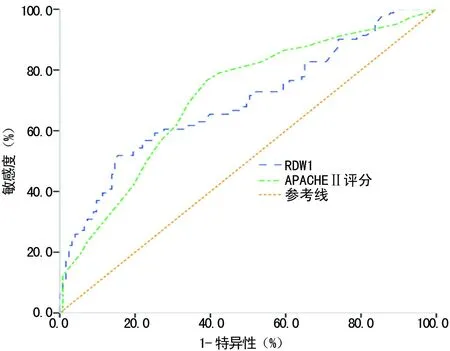
图1 RDW、APACHE Ⅱ评分预测脓毒症
2.3Kaplan-Meier生存曲线结果显示随着RDW指标升高,平均生存时间呈下降趋势(为25.29、24.51、22.69、18.08 d),行Log-rank检验,各组间生存时间存在差异(χ2=22.84,P<0.01),见图2。

图2 RDW与生存时间的关系
3讨论
本研究结果显示,死亡组的RDW水平较存活组明显升高,同时两组间的PCT、D-二聚体、NT-proBNP指标及APACHEⅡ评分也存在差异,建立Cox生存模型对上述指标进行分析,结果显示RDW和APACHE Ⅱ评分是老年脓毒症患者死亡的独立危险因素。使用APACHE Ⅱ评分和RDW绘制ROC曲线,评价上述指标对脓毒症预后的预测价值,结果显示RDW的AUC为 0.69,与Jo等[8]的结果相似。最佳截断值为14.18,APACHE Ⅱ评分的AUC为0.71,最佳截断值 19.50。Kaplan-Meier生存曲线,随着RDW升高,平均生存时间进行性下降,以Q4组(RDW≥14.30%)的平均生存时间最短,为18.09 d。说明RDW与老年脓毒症患者的预后密切相关,RDW越高,老年脓毒症患者的生存时间越短。
RDW是反映外周红细胞异质性的一个参数,常用于不同类型贫血的诊断及鉴别诊断,RDW升高提示红细胞大小不一[11]。近年来的研究认为,RDW升高与社区获得性肺炎[4-5]、感染性休克[6-8]、冠心病[12]、心力衰竭[11],以及危重患者[13]的预后相关。引起RDW升高因素有很多,感染后机体产生大量的炎症因子,比如肿瘤坏死因子α(TNF-α)、白细胞介素-6(IL-6)等,可以造成幼稚红细胞生成增加,当不成熟的细胞释放入血后会导致RDW升高[14-15]。与氧化应激有关的一些分子,比如超氧化物歧化酶(SOD)、活性氧自由基(ROS)等可以引起RDW升高[16]。疾病前的身体状态也能导致RDW升高[17]。近期Lorente等[18]开展的一项前瞻性多中心观察研究发现脓毒症患者的RDW水平升高与丙二醛(MDA)和TNF-α密切相关相关,说明感染和氧化应激可能是导致RDW水平升高以及造成脓毒症不良预后的原因。但是,Kim等[6]认为炎性反应、氧化应激、营养不良、肾脏功能障碍,这些常见的病理生理过程协同作用后引起脓毒症患者RDW水平升高,同时影响脓毒症患者的预后。所以,RDW与脓毒症不良预后之间的潜在机制还需更多的研究来证实。
本研究结果显示APACHE Ⅱ评分也是老年脓毒症患者预后的独立危险因素。虽然APACHE Ⅱ评分的AUC面积高于RDW,但是APACHE Ⅱ评分需收集24 h内的最差指标,时效性差,不能立即做出判断,等到有评分结果时往往延误了最佳治疗时机。而且APACHE Ⅱ评分可能低估老年脓毒症患者的预后[3],所以本文认为,相对于APACHE Ⅱ评分而言,RDW的时效性更强,更适合于评估老年脓毒症患者的预后。
本研究是一个单中心的回顾性研究,仅提示RDW是老年脓毒症患者不良预后的独立危险因素,并未对RDW引起脓毒症死亡的潜在机制进行深层次的剖析,随访时间仅为30 d,仅反映了老年脓毒症患者近期预后情况。所以下阶段本研究将开展前瞻性观察研究,扩大样本量,延长随访时间,增加炎性因子、氧化应激相关指标、贫血相关指标。进一步探讨 RDW与脓毒症不良预后之间的潜在机制,以及RDW对脓毒症患者远期预后的影响。
参考文献
[1]Venkataraman R,Kellum JA.Sepsis:update in the management[J].Adv Chronic Kidney Dis,2013,20(1):6-13.
[2]Reinhart K,Bauer M,Riedemann NC.New approaches to sepsis:molecular diagnostics and biomarkers[J].Clin Microbiol Rev,2012,25(4):609-634.
[3]董家辉,孙杰,陈蕊,等.急性生理学与慢性健康状况评分系统Ⅱ/Ⅳ对老年脓毒症患者预后的预测价值[J].中华危重病急救医学,2013,25(10):594-599.
[4]Lee JH,Chung HJ,Kim K,et al.Red cell distribution width as a prognostic marker in patients with community-acquired pneumonia[J].Am J Emerg Med,2013,31(1):72-79.
[5]Braun E,Domany E,Kenig Y,et al.Elevated red cell distribution width predicts poor outcome in young patients with community acquired pneumonia[J].Crit Care,2011,15(4):194.
[6]Kim CH,Park JT,Kim EJ,et al.An increase in red blood cell distribution width from baseline predicts mortality in patients with severe sepsis or septic shock[J].Crit Care,2013,17(6):282.
[7]Sadaka F,O′brien J,Prakash S.red cell distribution width and outcome in patients with septic shock[J].Intensive Care Med,2013,28(5):307-313.
[8]Jo YH,Kim K,Lee JH,et al.Red cell distribution width is a prognostic factor in severe sepsis and septic shock[J].Am J Emerge Med,2013,31(3):545-548.
[9]Ku NS,Kim HW,Oh HJ,et al.Red blood cell distribution width is an independent predictor of mortality in patients with gram-negative bacteremia[J].Shock,2012,38(2):123-127.
[10]Dellinger RP,Levy MM,Rhodes A,et al.Surviving sepsis campaign:international guidelines for management of severe sepsis and septic shock:2012[J].Crit Care Med,2013,41(2):580-637.
[11]Felker GM,Allen LA,Pocock SJ,et al.Red cell distribution width as a novel prognostic marker in heart failure:data from the CHARM Program and the Duke Databank[J].J Am Coll Cardiol,2007,50(1):40-47.
[12]Sangoi MB,Da Silva SH,Da Silva JE,et al.Relation between red blood cell distribution width and mortality after acute myocardial infarction[J].Int J Cardiol,2011,146(2):278-280.
[13]Purtle SW,Moromizato T,Mckane CK,et al.The association of red cell distribution width at hospital discharge and out-of-Hospital mortality following critical illness[J].Crit Care Med,2014,42(4):918-929.
[14]Pierce CN,Larson DF.Inflammatory cytokine inhibition of erythropoiesis in patients implanted with a mechanical circulatory assist device[J].Perfusion,2005,20(2):83-90.
[15]Scharte M,Fink MP.Red blood cell physiology in critical illness[J].Crit Care Med,2003,31(12 Suppl):S651-657.
[16]Ghaffari S.Oxidative stress in the regulation of normal and neoplastic hematopoiesis[J].Antioxid Redox Signal,2008,10(11):1923-1940.
[17]Kim J,Kim K,Lee JH,et al.Red blood cell distribution width as an Independent predictor of all-cause mortality in out of hospital cardia carrest[J].Resuscitation,2012,83(10):1248-1252.
[18]Lorente L,Martín MM,Abreu-González P,et al.Red blood cell distribution width during the first week is associated with severity and mortality in septic patients[J].PLoS One,2014,9(8):e105436.
doi:·经验交流·10.3969/j.issn.1671-8348.2016.03.036
*基金项目:浙江省丽水市科技局2012年公益性技术应用项目(2012JYZB10)。
作者简介:沈侃(1982-),主治医师,本科,主要从事急救医学相关研究。△通讯作者,E-mail:heicom2012@163.com。
[中图分类号]R459.7
[文献标识码]B
[文章编号]1671-8348(2016)03-0398-04
(收稿日期:2015-08-18修回日期:2015-10-26)
