先天或原(特)发性(真性)肢体肌肥大
2016-06-13田光磊田文赵俊会
田光磊,田文,赵俊会
(北京积水潭医院 手外科,北京 100035)
非外伤、感染、(类)肿瘤所致肌肉体积增大超过正常,无论整体均匀性膨胀还是局部有限性隆起,波及全身或身体一侧肌肉,或是某处(块)肌肉,临床上都称肌肥大,并分真性与假性两种[1]。真性肥大(true hypertrophy),又称工作性肌肥大(workinduced hypertrophy)[2],见于:⑴运动员或从事某种体力工作的正常人,肌肉因运动过度而肥大;⑵脊髓前角细胞或周围神经伤病,失神经支配肌肉萎缩、失能,残留肌肉因运动相对过度而肥大;⑶僵人综合征、神经性肌强直,肌肉因持续等长收缩而肥大;⑷先天性肌强直、肌糖原累积病,肌肉因反复痉挛收缩而肥大。真性肥大肌肉外观、质地均正常,肌力通常也是增加的,组织学检查可见肌纤维,即肌细胞肥大(hypertrophy)、增生(hyperplaisa)(人类肌细胞增生与否目前还存分歧),肌核数目也增多,但核浆比恒定。也就是说,真性肌肥大是肌纤维体积增大或数量增多的结果。假性肌肥大(pseudohypertrophy),又称病理性肌肥大,见于:⑴各类进行性肌营养不良;⑵各类肌炎;⑶肢端肥大症、甲状腺功能低下等病症。肌肉外观粗糙,质硬、无弹性,肌力通常是减弱的,组织学检查可见肌纤维粗细不等,—部分增粗,另一部分萎缩,甚至变性、消失,代之以脂肪、结缔组织,即后二者呈增生状、所占区域比增大。肌内脂肪、结缔组织增生、浸润,或黏多糖量增多,黏液性水肿,是假性肌肥大的病理基础。
各种真、假性肌肥大,膨隆外观相近,但临床表现及血液、电生理、放射影像、组织、基因学等检查结果差异显著[1],诊断与鉴别诊断多无困难。但也有例外,如位于手、足、上下肢的真性肌肉肥大,单侧或双侧发生,这里统称肢体肌肥大,偶尔合并骨骼增大,但无血管、神经、脂肪等组织异常,无家族史,原因不明,出生即有者被称为先天性肌肥大[3-5],生后很久才出现者被称作原(特)发性肌肥大[6-8]。有些仅是知名肌肉肥大,有些则是知名与迷走(副)肌肉混杂一起,共同肥大;有些只有膨隆外观(swelling),无肢体运动功能障碍,另一些不但影响外观还致肢体功能残缺,即使手术也难有显著改善;还有一些,位置深在,体表无膨隆,常因推挤周围脏器,致其移位或功能异常而被发现。此外,一些肥大仅涉及肌肉远端,肌腹增长显著,肌腹远端向远侧延展、位置明显低于正常,膨隆轻微,仅在收缩时突兀。后者,暂称局限性或延展型肌肥大,多无碍肢体运动功能,常因远端肌肉收缩致其骤然膨隆或压迫周围神经,引发不适而被发现。上述这些例外,若真的源于先天或属于原(特)发,那么工作性肌肥大就不应是真性肌肥大的别称,而当属其亚型之一,即真性肌肉肥大未必都与“工作”有关,工作性肌肥大不过是其中的一个亚型罢了。
肌肥大涉及知名肌肉,不包括迷走(副)肌肉。迷走(副)肌肉属于变异,见于人体各处,或独立存在或与知名肌肉为伴。位于手、足及上下肢的迷走(副)肌肉,多数外观无异常,常因压迫毗邻神经实施松解手术被发现,这一特点类似延展型肌肥大,少数是以类似肿瘤的膨隆外观来就医的。后者,常游离于知名肌肉外,膨隆外观不是源于肌肉肥大,而是其自身厚于周围组织,或是局部组织因有变异肌肉存在而使其总体积增大的结果。即便迷走(副)肌肉肥大,但无相关解剖数据为依据,临床上仍无法认定肥大。因此后面所列肌肥大,不包括孤立的迷走(副)肌肉。
先天或原(特)发真性肢体肌肥大,我院近年病例呈增多趋势,此称谓是否成立,它是变异还是病症,相互独立还是彼此关联,与一些先天假性肌肥大[9,10]是否有关联,均待确认。因为相关研究多是个案报道,现有肥大病例,部位不一、表现各异,诊断与鉴别诊断涉及内、外科诸多专业。将其汇集如下,希望能为对肌肥大感兴趣的同仁查阅资料提供些许方便,同时也盼赐仁予智,早日明其究竟。
1 足内在肌肥大
目前共报道17例,涉及一侧或两侧足。多是一出生即被发现,波及单块或多块肌肉。前者有足底方肌展肌短伸肌、小趾展肌和趾短伸肌,后者则是受足底神经支配的足底诸肌。足部肌肉肥大,外观膨隆甚明显,有些甚至影响正常穿鞋,部分病例还有局部疼痛及压痛,但均无碍足的运动及负重功能。治疗采用部分或全部切除,效果甚好,术后疼痛消失,穿鞋也恢复正常。
1.1 足底方肌肥大
目前仅有1例1974年Jahss[11]关于足部假性肿瘤的报道:患者 女,4岁。生长发育正常,只是双足底纵弓中2/3膨隆,左重右轻,无压痛,诊断为软组织肿瘤,经手术探查左足证实为足底方肌内侧头肥大所致。肌肥大源自先天还是后天、何时被发现,作者没有说明;骨骼有何变化,肌肉如何处理,作者未详细介绍。
现共有5例报道,有婴幼儿也有成人。
⑴1974年Jahss在足部假性肿瘤的文章中报道1例:患者 男,28岁。生长发育正常,体健,双足底内缘膨隆,左重右轻,有压痛;手术探查见左足展肌肥大,内缘膨隆由其所为。作者认为,患者为职业(足)球员,两足平日活动过度,也就是说,此例肌肥大不除外后天因素。
⑵1993年Ringelman和Goldberg[12]报道1例:患者 女,14岁。生长发育正常,生后即见右足内缘膨隆,与身体同速生长,既无疼痛也无压痛,表面皮肤也无异常。无家族病史。行、跑正常,皮肤感觉也正常,穿同尺码鞋右足有难度。X线平片、血管造影检查未见骨骼、血管有异常。手术探查见展肌肥大,其他外观指标正常,偶见暗黄色纤维散布其间。将肥大肌肉全部切除。组织学检查见肌纤维肥大,并伴有肌纤维变性、萎缩、退变与再生灶。作者认为,肌肉肥大源于先天,诸多病理变化属炎性肌病表现,与局部创伤如穿鞋挤压等有关。
⑶1995年鳥越雄史等[13]报道2例,肌肥大均始于出生。
患者1女,1岁多。发育正常,出生后右足略大于左足。无家族病史。查体见右足为扁平足,内缘膨隆,无疼痛也无压痛,行走正常。X线平片见第1跖骨长于对侧。CT提示内缘膨隆源于肌肥大,但不确定是哪块肌肉。手术探查见展肌肥大,予以切除。组织学检查:正常肌肉组织。
患者2男婴,10个月。出生后右足显大(长度、宽度均大于对侧),内缘膨隆。无家族病史。X线平片见两侧股骨等长,两侧胫骨长度及足的宽度差>0.5 cm,两侧足的长度及第1跖骨长度差<1.0 cm。MRI提示展肌肥大,信号强度与周围相同肌肉。未行手术治疗。
鳥越雄史认为,病例1源自先天,原因不明;病例2,因有骨骼变化,当属偏身肥大。
⑷1997年Kim等[14]报道1例:患者 男,40岁。体健,左足跗管综合征3年,保守治疗效果不佳。在此期间,足内缘渐进膨隆,影响穿同尺码的鞋,且局部有压痛。无遗传病史。X线平片未见骨骼异常。手术切开跗管见展肌肥大,足底内侧神经穿经肌肉,卡压在肌筋膜处。切开筋膜、松解神经后,疼痛消失。关于肌肥大原因,作者未予论述。
现报道3例,均为女性,且合并前跗管综合征。
⑴ 1995年 Reed和Wright[15]报道 1例:患者女,67岁,体健,右足患前跗管综合征2年。无外伤、腰背及坐骨神经疼痛史。查体见足背局限性隆突,有压痛,可引出Tinel征。X线平片未显骨骼异常。手术探查见短伸肌肥大,深面有纤维束带,压迫其深面的腓深神经。将肌肉及束带一并切除后,症状即改善;2周后一切恢复正常。
⑵1999年Evans和Biever[16]报道1例:患者女,59岁。先是左足中间楔骨背侧膨凸,穿鞋时有压迫感;1个月后,膨凸增大,且出现前跗管综合征表现。手术切断支持带,见短伸肌肥大,仅予活检,未做其他处理。组织学检查:正常肌肉组织。术后恢复正常。作者认为,肌肉肥大可能是活动过度所致。
⑶2014年Tennant等[17]报道1例,起因不是肌肥大而是腓深神经受压。患者 女,18岁,芭蕾舞者,体健,双侧足背偏胫侧局限性膨隆及疼痛20个月。休息后疼痛缓解,舞后又复发;第1趾蹼间隙轻触觉减退,膨隆处Tinel征阳性。肌电、血管、X线平片检查无异常,MRI提示短伸肌肥大。手术证实,肌肉肥大且压迫腓深神经,将肌肉全部切除。术后随访7~10个月,神经症状消失。
1.4 小趾展肌肥大
目前共有3例报道。
⑴1987年Estersohn等[18]报道1例:患者 女,33岁,生长发育正常,出生即见右足外缘膨隆,与足同速生长,至成人期停止。无家族病史。少年时第4,5趾有抽动、麻刺痛和疼痛性痉挛等症状。就诊时,跖趾关节疼痛、小腿间断刺痛,随剧烈运动而加重,但未阻碍正常活动。局部按摩、休息或抬高肢体后,症状可缓解。膨隆区域无压痛,也无炎症表现,但右足无法纳入同尺码鞋。X线平片见双足骨骼正常。手术见连接跟骨外侧结节与小趾近节趾骨基底的肌肉肥大,其他外观指标正常,予以全切。组织学检查:肌肉肥大,伴有局灶性肌炎。术后,恢复正常。作者认为,所切肌肉是小趾展肌;肌炎源自长期慢性刺激。
⑵2005年Iconomou等[3]报道1例:患者 女,20岁,生长发育正常,出生即见左足外缘膨隆,无压疼,无功能障碍,但不能穿同尺码鞋。无家族病史。超声检查诊断:肌肉真性肥大。手术探查见小趾展肌肥大,其他外观指标正常,予以全切。组织学检查:肌肉肥大,内有纤维变性区。术后随访1年,均正常。
⑶2008年Raab等[19]再报道1例:患者 男,15岁,有骨骼肌癌症家族史;9岁发现左足外缘膨隆,无压疼,无功能障碍,但穿鞋时有不适感。X线平片见足部骨骼正常。超声检查见小趾展肌肥大。MRI所见同超声,注入钆剂后肌肉有极少量的摄取,同炎症表现,T 1相呈弥漫的高信号,但边缘完整,无周围组织浸润。手术探查见小趾展肌肥大,但外观正常,切除其跖外侧部。组织学检查:①肌肉结构正常,肌纤维直径不等,以增粗为主,在一些萎缩纤维周边,聚集有大量直径>100 μm的增粗纤维(似肌病表现),但无内核数量增多、肌纤维节段坏死,更无失神经支配变化;②偶见纤维变性、淋巴细胞浸润灶(似局灶性肌炎),但其内无纤维坏死也无巨噬细胞、嗜碱性细胞。术后随访1.5年,均正常。作者认为,此肥大属先天真性肌肥大。
1.5 趾短伸肌肥大
目前仅有2例报道。
⑴1973年Koussouris[20]共诊治3例趾短伸肌肥大症患者,其中1例,男,21岁,双足跗跖关节背外侧卵圆形膨隆数年,双手第2,3掌骨间隙背侧梭形膨隆1年,膨隆质软,仅在伸指、趾时变硬,并更加凸出;无疼痛,表面皮肤正常;穿军靴行走之后,右足有麻木及疲劳感。手术探查右足、右手,见趾短伸肌及指短伸肌均肥大,均未处理。左足、左手未手术,但作者认为情况同右侧,其理由:①既往手术2例所见,均为双侧肌肥大;②伸趾、指时膨隆变硬,只有肌肉会出现如此反应。趾短伸肌为正常的足肌,指短伸肌则是变异的手肌,二者共存,此病例为首例报道。
⑵1998年Montgomery和Miller[21]报道1例:患者 男,40岁,双足背外侧膨隆(踝关节远侧,大小为2.0 cm×3.0 cm)7个月,渐进增大,穿鞋时有压疼。手术探查见双侧趾短伸肌肥大,其他外观指标正常,未予处理。术后症状未缓解。行二次手术,除肌肉肥大外,未见其他异常,将肌肉切除。术后症状消失,随访1年,均正常。
1.6 足底肌肥大
波及足底诸肌,即多块肌肉肥大;目前共有3例报道。
⑴2005年Sevin等[22]报道1例:患者 女,18岁,左足跖侧自幼膨隆,偏内侧,致足凹消失,无痛,诸关节活动正常,行走、跑步也正常,但不能正常穿鞋,左足鞋号较右足大2号才可纳入。左足趾屈曲、第1趾外展时,膨隆更加突出,且质地变硬。X线平片未见骨骼异常。MRI见趾短屈肌展肌短屈肌肥大,信号强度与周围肌肉相同。手术切除肥大的短屈肌展肌及部分皮肤。组织学检查见三者均为正常组织。术后随访2个月,均正常,可正常穿鞋。作者认为,此例当属先天真性肌肥大。
⑵2014年Shiraishi等[5]报道1例:患儿 男,1岁,生长发育正常,生后4个月见左足肥大且比例失衡,足宽大,跖侧肥大凸出,第1,5趾外展,小腿外观及下肢诸关节运动均正常,行走正常,但不能正常穿鞋。无家族病史。X线平片见骨骼正常。MRI见左足底内、外侧神经支配的肌肉均肥大,趾短屈肌、展肌短屈肌收肌、小趾展肌、小趾短屈肌、足底方肌、蚓状肌和骨间肌等,而趾短伸肌短伸肌及皮下组织、血管、骨骼均正常。手术见肌肉及周围组织外观均正常,切除小趾展肌、小趾短屈肌、展肌和短屈肌内侧头,切断并部分切除趾短屈肌。组织学检查未见纤维化、液化等伤病表现,肌纤维平行排列,粗细一致,胞核染色正常。术后随访1年,步态正常,双足同比增大,可正常穿鞋。
作者认为,①前人所报单肌肥大,可能也属其所见到的多肌肥大,因未做MRI或CT检查而被误诊;②此例肌肥大,连同前人所报足肌肥大,均属先天性肥大。
⑶2016年Schmauss等[23]报道1例:患者 女,14岁,生长发育正常,4岁时发现右足肥大且外缘膨隆,后渐进增大(未说与足是否同速生长),鞋紧时有不适感,体育运动时有疼痛。无家族病史。X线平片未见骨骼异常。超声检查见小趾展肌肥大,但结构正常。MRI见足内在肌肥大,以小趾展肌为著。手术见多肌肥大,但仅做了小趾展肌次全切除。组织学检查结果:肌肉肥大,内有孤立的炎性细胞浸润。术后4个月,肥大复发;6个月,膨隆如初,MRI见小趾展肌、足底方肌、小趾短屈肌肥大;11个月,再次手术,将残留的小趾展肌全部切除,小趾短屈肌做部分切除。组织学检查:结构正常的肥大肌肉。二次术后随访1年,一切正常,临床及MRI均未见肥大复发,美国足踝骨科学会评分由术前的74分增至90分。
作者认为,肌肥大复发,可能是残留肌肉代偿增生所致,当首选全切。
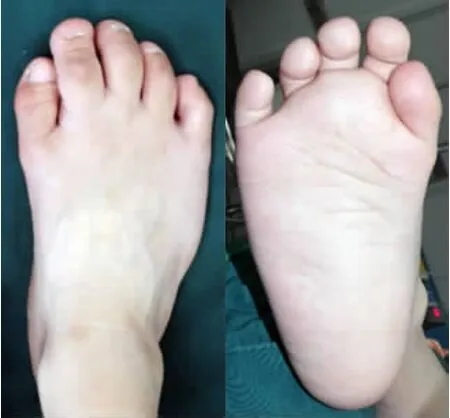
图1 右足背侧、跖侧观

图2 双足X线片
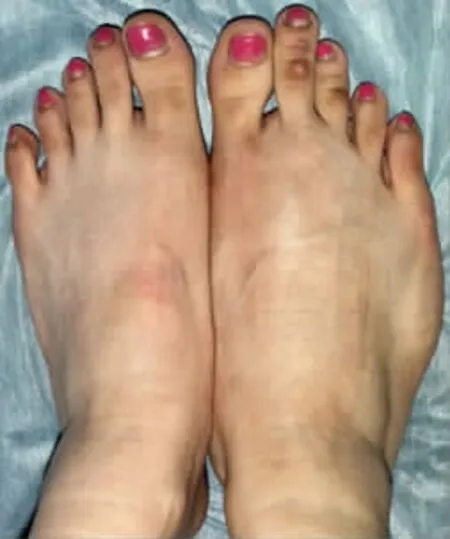
图3 双足背侧观
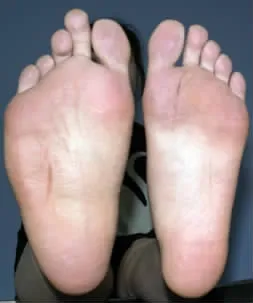
图4 双足跖侧观
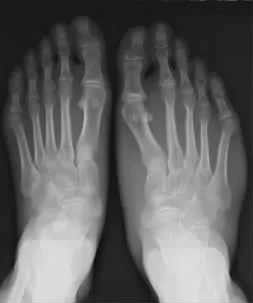
图5 双足背侧X线片
2010年Rodriguez等[24]报道1例双足长屈肌肥大:患者 男,32岁,卡车司机,双足跗管综合征2年,近日加重。实验室检查无异常。MRI见两足长屈肌肥大,且肌腹向远侧延展,直达载距突。作者认为神经卡压源于肌肉肥大,予以更换汽车制动装置、穿戴矫形鞋、避免足跖屈等措施治疗,持续3年无效。手术探查左足,见长屈肌肌腹进入跗管,压迫胫后神经,将肌肉部分切除。术后症状消失,随访2年无复发。组织学检查:正常肌肉组织。
3 小腿三头肌肥大
小腿三头肌肥大,无论真性、假性,均很常见,其中一部分源自腰脊神经根病、肌营养不良症、肌炎、脊髓灰质炎等病症,另一部分为过度活动所致,确定病因通常没有难度。
⑴1967年Patryn和Dziak[25]报道1例不明原因的真性肥大:患者 女,23岁,左小腿自11岁始渐进增粗,无不适症状,但影响外观。检查见肌肉肥大,疑似恶性肿瘤,行肌肉切除,病理检查提示真性肌肥大。手术1年半后,肥大复发至术前状态,再次切除,病理结果依旧。2年后,肌肥大二次复发至初始状态,且外侧皮肤还有烧灼感,尿肌酐、醛缩酶分别高于正常值上限3倍、2个单位,予以肌肉、神经肌支切除,未再复发。其间,患者行走正常。Patryn和Dziak认为肌支切除可以阻止肌肥大复发。肌病患者,尿肌酐、醛缩酶常常升高。此患者前两次手术化验检查均正常,升高仅见于第3次手术,原因何在,作者未予论述。
⑵2015年Herlin等[26]又报道1例:患者 女,23岁,双侧小腿后内侧近中部膨隆10余年,活动时三头肌有痉挛或烧灼样疼痛。6年前,于两腿行肌膜切开术(aponevrotomy),但疼痛无缓解。在此期间,数次活检,病理解剖学、生化免疫学(抗肌萎缩蛋白、αβ抗肌萎缩蛋白聚糖、αβγδ蛋白聚糖、dysferlin蛋白和亚基基因3)、生物化学(抗肌萎缩蛋白和钙蛋白酶)检查均正常。查体右侧小腿较左侧粗1.5 cm,三头肌肌力似乎正常(非标准检查法)。MRI见小腿三头肌肥大,以腓肠肌内侧头为著。手术切除内侧头,右侧重530 g,左侧重470 g。组织学检查结果同以往。术后2周,一切均正常,外观改善,肌力未失。Herlin等认为此肌肥大为原发性肥大。
4 足、小腿肌肥大
与上述肥大有明显的不同,除了肌肉受累外,还有足部骨骼的增长与增粗。但未见文献报道,我们于此报道2例。
患者1男,5岁,足月顺产,生后1个月患儿父母即发现其右足大于左足,包括足趾,且逐年加剧,但无不适症状。无家族病史。生长发育正常,体健,行走、跑跳正常,皮肤感觉、肌力也正常。右侧小腿明显粗于左侧,小腿后侧肌肉肥大;右足长并明显宽于左足,第2-5趾明显长于第1趾,足底饱满,足凹消失,足外缘膨隆且质软;左足第2,3趾也明显长于其他趾,前足底饱满,但足凹存在。常规血液化验检查均正常,无血管、神经伤病,但未做肌电生理检查。X线平片见两侧股骨、胫骨、腓骨无异常,右小腿软组织影增大,足骨大于左足,跖、趾骨增长大于增宽,尤其是第2-5跖骨;右足外缘软组织影增大。左足第2,3跖、趾骨也大于左足其他跖、趾骨。MRI见右小腿肌肉、足底诸肌肥大,前者以三头肌,后者以小趾展肌、趾短屈肌展肌为著,信号强度同正常肌肉。手术探查右足,所见同MRI,将足底上述三块肌肉大部切除,小腿做胫神经腓肠肌支切除。组织学检查未见肌肉有异常(图 1,2)。
2003 年,Kim 等[27]、Maestro 等[28]曾分别论述过正常人足趾、跖骨远端于X线平片的投影,均认为二者顶端投影的连线为弧线。据此来看,此例患者左足跖骨似乎也有增长的嫌疑。前足底饱满是否与肌肉有关,因未做MRI检查,也就无从而知。也就是说,左足可能也有肌肥大,只是程度远轻于右足。
患者2女,26岁,生后即见右小腿、足较左侧粗大,且逐年增重,直至17岁。期间无不适症状。无家族病史。其生长发育正常,体健,行走、跑跳、感觉、肌力均正常。双下肢及足等长,但右侧粗于左侧,大、小腿周径差各是8.0 cm,足是5.0 cm;大腿是均匀膨大,小腿则是后侧突出,足是内外两缘膨隆,足底饱满,凹消失,且第2趾明显增长。常规血液化验检查正常,无血管、神经伤病,但未做肌电生理检查。X线平片见两侧股、胫、腓骨正常,右足第2,3跖骨及近节趾骨长并略宽于左侧,第1,2跖骨头间隙增大。MRI见小腿三头肌、足底诸肌,包括骨间肌均肥大,信号强度同正常肌肉。大腿未做MRI。手术探查所见同MRI,但展肌有多个肌起,似存在迷走肌肉。切除展肌、趾短屈肌和小趾展肌,短缩第2,3跖骨,切除胫神经腓肠肌肌支。组织学检查:正常骨骼肌(图3-5)。
(未完待续)
