肿瘤化疗患者白细胞减少并发感染的危险因素及预防对策
2016-06-04李长英
邱 艳, 李长英
(四川省内江市第二人民医院, 四川 内江, 641000)
肿瘤化疗患者白细胞减少并发感染的危险因素及预防对策
邱艳, 李长英
(四川省内江市第二人民医院, 四川 内江, 641000)
摘要:目的探讨肿瘤化疗患者白细胞减少并发感染的危险因素及预防对策。方法选取562例白细胞减少肿瘤患者,其中并发感染的患者共71例。采集感染患者的血液、痰液、穿刺液、尿液等标本进行细菌培养、鉴定及药敏实验,并对并发感染的危险因素进行分析。结果562例肿瘤化疗白细胞减少患者中,并发感染71例,感染率为12.63%。71例感染患者共检出114株病原菌,其中革兰阳性菌占32.46%,革兰阴性菌占59.65%,真菌占7.89%。Logistic回归分析显示,合并糖尿病、血清蛋白<35 g/L、皮肤或黏膜溃疡、侵入性操作、肿瘤分期≥Ⅲ期、住院时间≥4周、广谱抗生素应用>20 d是肿瘤患者化疗白细胞减少并发感染的独立危险因素。结论合并糖尿病、血清蛋白<35 g/L、皮肤或黏膜溃疡、侵入性操作、肿瘤分期≥Ⅲ期、住院时间≥4周、广谱抗生素应用>20 d是肿瘤患者化疗白细胞减少并发感染的独立危险因素。
关键词:肿瘤患者; 化疗; 白细胞减少; 并发感染; 危险因素; 预防对策
化疗是治疗肿瘤的3大重要手段之一,但其在消除癌细胞的同时,又对正常的细胞造成损害,导致患者外周血中白细胞数量减少[1]。白细胞是重要的免疫细胞,当白细胞数量减少时机体的免疫功能下降,易并发感染[2]。本研究选择2012年6月—2015年6月在医院接受化疗的562例白细胞减少肿瘤患者,探讨肿瘤患者化疗白细胞减少并发感染危险因素及预防对策,现报告如下。
1资料与方法
1.1一般资料
选择2012年6月—2015年6月在本院接受化疗的671例白细胞减少肿瘤患者,所有患者外周血白细胞总数均低于4.0×109/L;其中并发感染的患者共71例,所有并发感染患者均符合美国疾病控制预防中心(CDC)制定的感染诊断标准[3]。男296例,女266例,年龄36~78岁,平均年龄(61.26±11.67)岁。感染部位:共79个部位感染,单部位感染57例,2部位感染6例,3部位及以上3例。
1.2方法
1.2.1细菌培养、鉴定及药敏实验:采集感染患者的血液、痰液、穿刺液、尿液等标本,立即放入培养瓶中送检,采用细菌检测仪(法国生物梅里埃公司生产,型号:VITEK-32)对采集培养的菌种进行鉴定。药敏试验采用K-B纸片琼脂扩散法,按照美国临床实验室标准化委员会(NCCLS)标准[4]来判定结果。
1.2.2研究方法:对所有肿瘤化疗白细胞减少患者的病例资料进行汇总、统计分析,主要包括患者的性别、年龄、皮肤或黏膜溃疡、合并糖尿病、住院时间、血清白蛋白、体质量指数、侵入性操作、pTNM分期、广谱抗生素应用等信息,对并发感染的危险因素进行初步筛选,并通过Logistic回归分析关联较大的独立危险因素,并制定相应的措施,以降低肿瘤患者化疗白细胞减少并发感染的发生率。
1.3统计学处理
采用SPSS 18.0统计学软件对数据进行分析。计数资料采用χ2检验,并通过Logistic回归分析关联较大的独立危险因素,P<0.05为差异有统计学意义。
2结果
562例肿瘤化疗白细胞减少患者中,并发感染71例,感染率为12.63%。白细胞减少并发感染患者病原菌构成分布见表1。革兰阳性菌的耐药率情况见表2。革兰阴性菌的耐药率情况见表3。单因素分析显示,肿瘤患者化疗白细胞减少并发感染的危险因素为年龄≥60岁、合并糖尿病、血清白蛋白<35 g/L、皮肤或黏膜溃疡、侵入性操作、pTNM分期≥Ⅲ期、住院时间≥4周、广谱抗生素应用>20 d。见表4。多因素Logistic分析显示,合并糖尿病、血清蛋白<35 g/L、皮肤或黏膜溃疡、侵入性操作、肿瘤分期≥Ⅲ期、住院时间≥4周、广谱抗生素应用>20 d是肿瘤患者化疗白细胞减少并发感染的独立危险因素。见表5。

表1 白细胞减少并发感染患者病原菌构成分布
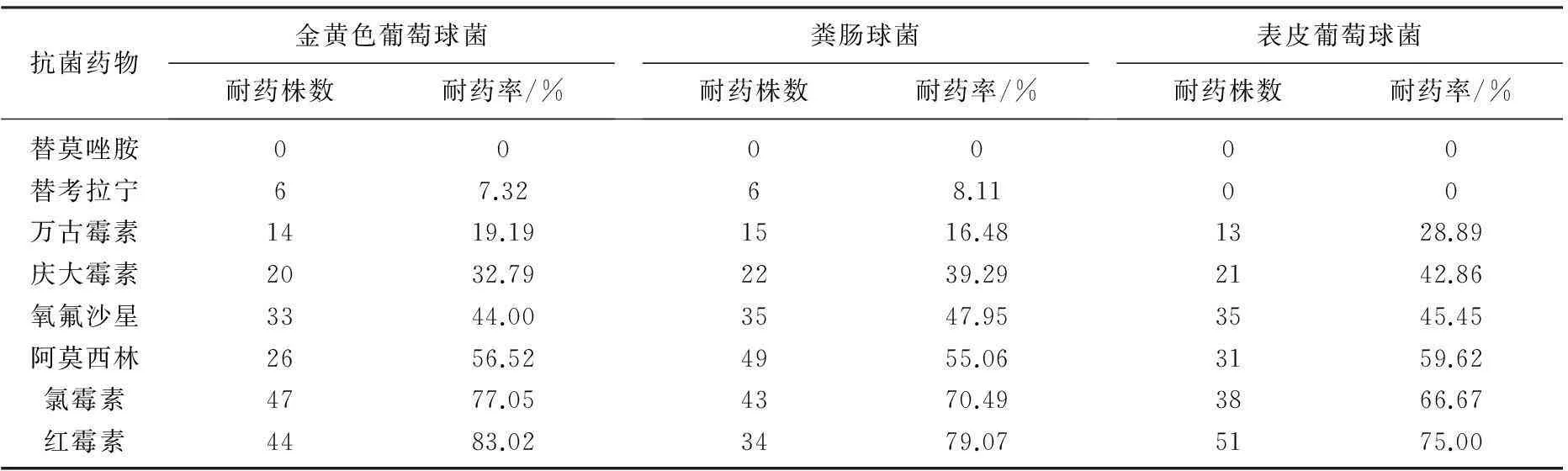
表2 革兰阳性菌的耐药率情况比较
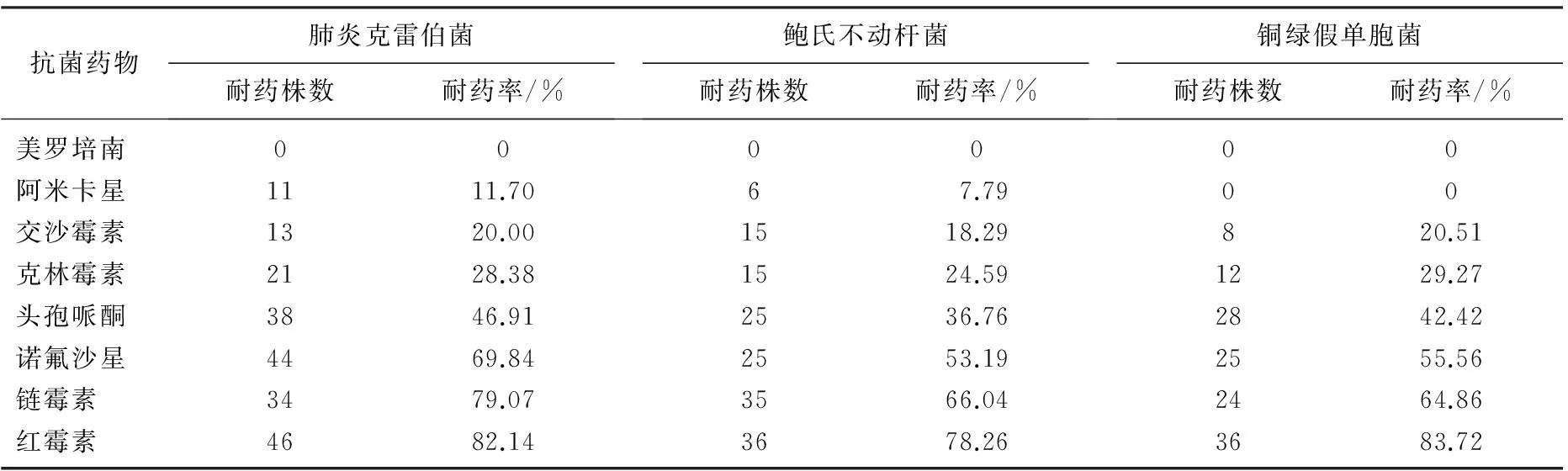
表3 革兰阴性菌的耐药率情况

表4 肿瘤患者化疗白细胞减少并发感染危险单因素分析
与同一相关因素的亚项比较, *P<0.05。

表5 肿瘤患者化疗白细胞减少并发感染危险
3讨论
白细胞具有产生抗体及吞噬外来病原体的能力,是机体防御的一道重要防线,当病原菌等异物入侵机体时,白细胞会对入侵部位的病原菌等发起攻击,将其包围,进而吞噬、消灭[5]。化疗的毒副作用可导致白细胞减少,使肿瘤患者的免疫功能下降,并发各种感染,使化疗周期延长,化疗药物剂量受到限制,影响化疗效果。
本研究结果显示,合并糖尿病、血清蛋白<35 g/L、皮肤或黏膜溃疡、侵入性操作、肿瘤分期≥Ⅲ期、住院时间≥4周、广谱抗生素应用>20 d是肿瘤患者化疗白细胞减少并发感染的独立危险因素。糖尿病的特征为糖脂代谢紊乱,这使得化疗患者体内的抗体、免疫球蛋白以及补体等水平降低,导致免疫力低下;而高糖也为细菌的繁殖提供有利条件[6]。较低的血清蛋白水平能够导致组织肿胀、微循环障碍,而重要的器官血流量不足可导致功能减弱,且对各种酶的合成造成影响,使患者免疫力下降,感染风险升高[7]。皮肤或黏膜溃疡使机体的第一道防线出现缺口,病原菌进入到皮肤或黏膜内进行繁殖。留置导管、穿刺等侵入性的操作可使机体正常的防御屏障遭到破坏,而化疗患者的防御能力本身低下,易并发感染。由于肿瘤为消耗性疾病,分期较晚的患者受到病痛折磨时间较长,加之化疗的毒副作用,使身体各器官及免疫功能大大降低。白细胞减少使患者的免疫力降低,住院时间的延长会使患者的感染概率增加[8]。
针对并发感染的危险因素,应采取相应的措施: ① 化疗前做好健康宣教工作,使患者充分了解并发感染的严重性,以及感染途径、预防方法。② 积极对患者予以心理护理,以解除患者对疾病的焦虑、悲观、抑郁等情绪,消除患者对白细胞减少的顾虑,增强患者战胜疾病的信心。③ 对合并糖尿病的患者采取积极的治疗,以控制其血糖水平。④ 加强皮肤及口腔黏膜的护理,对患者护理操作时要轻柔,输液时止血带不可过紧,拔除针头时要使用无菌棉棒压迫直至不再流血;督促患者早晚刷牙,动作要轻柔,避免对牙龈造成损伤,餐
后要用生理盐水漱口,对无需进行侵入性操作的患者,尽可能减少侵入性操作。⑤ 改善病房环境,定期对病房采取全面的消毒措施,合理通风。⑥ 缩短患者的住院时间,对于采取外周中心静脉导管(PICC)的患者,可建议其在化疗间歇期回家休养。⑦ 积极进行对症支持治疗,以提高患者的免疫力[9]。⑧ 合理的使用抗生素。在使用抗菌药物前应对患者做病原菌培养基药敏试验,合理选择抗菌药物,并根据患者的病情及时停用[10]。
综上所述,合并糖尿病、血清蛋白<35 g/L、皮肤或黏膜溃疡、侵入性操作、肿瘤分期≥Ⅲ期、住院时间≥4周、广谱抗生素应用>20 d是肿瘤患者化疗白细胞减少并发感染的独立危险因素。
参考文献
[1]Carmona R, Pritz J, Bydder M, et al. Fat composition changes in bone marrow during chemotherapy and radiation therapy[J]. Int J Radiat Oncol Biol Phys, 2014, 90(1): 155-163.
[2]Sondhi V, Sharma A, Taneja M, et al. L-asparginase administration reduces white blood cell count and prevents tumor lysis syndrome in children with hyperleukocytic acute lymphoblastic leukemia[J]. Acta Haematol, 2015, 133(1): 6-9.
[3]罗莉, 张明周, 朱小莉, 等. 肺癌化疗相关性白细胞减少的危险因素分析[J]. 中华肺部疾病杂志: 电子版, 2014, 7(01): 28-31.
[4]杨祺, 李朝霞, 徐婷. 肿瘤化疗患者感染病原菌分布及危险因素分析[J]. 中华医院感染学杂志, 2014, 24(20): 5008-5009.
[5]李伟伟, 崔艳慧, 蔡卫梅. 肺癌患者化疗期间发生感染的相关危险因素分析[J]. 中华医院感染学杂志, 2013, 23(06): 1277-1279.
[6]牟相玲, 燕淑荣, 王佐荣. 肿瘤患者医院感染原因分析及预防对策[J]. 中华医院感染学杂志, 2013, 23(15): 3647-3649.
[7]刘丽, 杨会波, 周静, 等. 肿瘤患者化疗白细胞减少致感染的预防措施与护理[J]. 吉林医学, 2015, 36(10): 2174-2176.
[8]范凝芳, 田学智, 晋建华. 恶性肿瘤病人化疗后白细胞减少致感染的预防与护理[J]. 护理研究, 2012, 26(33): 3150-3151.
[9]Qin Y, Chen D. Nutritional Support of Tumor Patients with Chemotherapy[J]. Cell Biochem Biophys, 2015, 6: 313-317.
[10]王晓慧, 严玲微. 恶性肿瘤放化疗后白细胞下降致医院感染调查与护理对策[J]. 中华医院感染学杂志, 2012, 22(01): 91-92.
Risk factors and prevention countermeasures for leukopenia complicated with infection in cancer patients with chemotherapy
QIU Yan, LI Changying
(NeijiangSecondPeople′sHospital,Neijing,Sichuan, 641000)
ABSTRACT:ObjectiveTo explore the risk factors and prevention countermeasures for leukopenia complicated with infection in cancer patients with chemotherapy. MethodsA total of 562 cancer patients with leukopenia were selected, and 72 cases of these patients had complicated infection. Blood, sputum, puncture fluid, urine and other specimens of patients with infection were collected for bacterial culture, identification and susceptibility testing, and the risk factors of infection were analyzed. ResultsAmong 562 cases cancer patients with leukopenia, 71 cases had infection, and the infection rate was 12.63%. A total of 114 pathogens were detected in 71 cases, including gram-positive bacteria accounted for 32.46%, Gram-negative bacteria accounted for 59.65%, and fungi accounted for 7.89%. Logistic regression analysis showed that diabetes, serum albumin<35 g/L, the skin or mucosa, invasive procedures, tumor stage≥ phase Ⅲ, length of stay ≥4 weeks, broad-spectrum antibiotics>20 d were the independent risk factors of leukopenia complicated with infection in cancer patients with chemotherapy. ConclusionDiabetes, serum albumin<35 g/L, the skin or mucosa, invasive procedures, tumor stage≥ phase Ⅲ, length of stay ≥4 weeks, broad-spectrum antibiotics>20 d are the independent risk factors of leukopenia complicated with infection in cancer patients with chemotherapy.
KEYWORDS:cancer patients; chemotherapy; leukopenia; complicated infection; risk factors; preventive countermeasures
中图分类号:R 730.53
文献标志码:A
文章编号:1672-2353(2016)09-057-03
DOI:10.7619/jcmp.201609016
收稿日期:2015-12-20
