远离运动性猝死,我们在行动
2016-05-30葛洪霞付源伟
葛洪霞 付源伟
猝死是指突然发生、无法预测的自然死亡,1970年世界卫生组织(WHO)以及1979年国际心脏病学会(IAC)、美国心脏学会(AHA)定义的运动性猝死的概念是运动中或运动后即刻发生或24小时内发生的非创伤性死亡,一般认为其有3个基本要点:自发过程、意外发生、进展迅速。1992年,AHA提出了现场救护的“生命链”概念,现场急救及时与否和患者生命得失攸关。在马拉松长跑中运动性猝死的发生屡见不鲜,亟需得到社会的关注。
历史溯源
人类历史上第一例有据可查的运动性猝死可追溯到公元前490年。那一年,希腊军队在雅典附近的军事重镇――马拉松与入侵的波斯军队展开了一场决定希腊命运的激战。希腊军队大获全胜后,青年士兵菲迪皮德斯(Pheidip pides)奉命跑回雅典报告胜利的喜讯。但是,当他跑到雅典时,他只喊了一声“我们胜利了”,便倒地死去。1896年举行首届奥运会时,顾拜旦采纳了历史学家布莱尔·布雷亚尔(Michel Breal)以这一史事设立一个比赛项目的建议,并定名为“马拉松”。为纪念菲迪皮德斯,马拉松长跑运动诞生。
现实病案
2004年10月17日,在2004年北京马拉松暨第5届首都高校马拉松挑战赛过程中,两名业余选手――北京某大学学生(男,20岁)和某长跑俱乐部联队队员(男,64岁)猝死。
一年后的10月16日,在2005年北京马拉松上,又发生了相似的一幕:一名业余选手(男,26岁)猝死。
2014年5月25日在昆明举办的高原国际半程马拉松赛上,10名参赛人员在赛中出现身体不适,其中1名大学生(男,21岁)在男子组半程马拉松赛进行到1小时24分钟时出现步伐不稳等情况,随即被救护组送往医院,经抢救无效死亡。
以上病案的死亡原因均为运动性猝死。
运动性猝死的流行病学
美国明尼苏达地区1986-1997年间运动员猝死率约为0.46例/万人-年,男女比例约为10:l。
国内学者对我国运动性猝死病例的分析结果表明,运动性猝死的高危年龄在30~50岁间,其中又以40~50岁为高峰,平均年龄为33±16.53岁,男女比例约为7.2:1。
运动性猝死绝大多数是心源性猝死和脑源性猝死,尤以心源性猝死最为常见,男性多于女性。
患者常患有隐匿性心脑血管疾病,其中,年轻运动员运动性猝死的主要原因是心脏瓣膜、心肌及其传导系统的疾病。对于40岁以上者运动性猝死的主要原因是冠状动脉粥样硬化性心脏病和脑血管疾病。脑源性猝死也是运动性猝死的重要原因之一,主要为脑血管畸形、动脉瘤、高血压、动脉硬化所致脑卒中。上述疾病起病隐匿,平时不运动或不剧烈运动时可无任何表现,但剧烈运动时可能猝死。
运动性猝死的发病机制
脑源性 剧烈运动可使交感神经活动增强,收缩压升高,易造成原有硬化病变的动脉、脑血管瘤或血管畸形破裂出血死亡。
心脏传导系统急性紊乱 运动员中常见的窦性心动过缓,QT间期延长等可能会激发心律失常发生。
心肌代谢障碍 剧烈的、过量的运动生成大量的儿茶酚胺,对心肌起毒性作用。运动时心肌钾、钠离子的变化,可引起心肌代谢性坏死,而运动时血液游离脂肪酸产生的速率加快、血液的高凝状态、代谢产物的堆积以及所引起的应激性改变均可诱发心律失常。严重的心律失常,可直接导致心脏停搏,从而使运动者发生猝死。
心肌相对性局部缺血 运动时肢体血管大量扩张,冠状血管可发生一过性供血不足或心肌肥厚达一定程度后,运动时血供就会发生障碍,引起心肌相对局部缺血,心肌缺血超过30分钟,就有可能发生心肌梗死。
冠状动脉供血不足 剧烈运动时人体代谢率升高,心肌需氧量增加,氧耗和冠状动脉血流量也相应增加,当冠状动脉存在病变或其他原因限制氧供时,就会引起心肌缺氧、坏死,表现为急性心肌梗死、严重心律失常。
冠状动脉痉挛 运动中诱发冠状动脉痉挛或栓塞,可使其灌注不良。冠状动脉痉挛持续20分钟以上,也可引起心肌缺血坏死。
运动性猝死的急救“生命链”
立即识别和呼叫急救系统
若发现患者突然倒地且意识丧失,在确定周围环境安全后,施救者应立即拍打患者的双肩并呼叫患者,以判断患者的反应。一旦发现患者无反应且无脉搏或呼吸几乎停止,施救者应在最短时间内启动急救系统(即呼叫120等)。在启动急救系统后,立即对该患者进行心肺复苏(CPR),非专业施救者判定有无脉搏相当困难,因此非专业救援人员可以不检查脉搏直接开始胸外按压。
尽早开始CPR
2010年AHA指南强调先进行胸外按压(C),再行保持气道通畅(A)和人工呼吸(B)的操作,即CPR的程序是C-A-B。胸外按压可为心脏和大脑提供一定量的血流,目前认为心脏骤停时循环支持比呼吸支持更重要。
胸外按压 在胸骨下1/2中部进行快速、有节奏的用力按压,通过增加胸内压、直接压迫心脏而产生血流。为达最佳效果,应把患者于仰卧位放置在坚硬的平面上(硬地或硬板),施救者跪在患者右侧的胸部旁,或站在床旁。施救者一只手的掌根放在患者胸骨中下部,然后两手重叠,手指离开胸部;双肩垂直于按压的双手,双臂伸直,借上身的重力来协助按压。对成人胸外按压速率至少为100次/分(以保证在包括人工呼吸、除颤和其他中断胸外按压等时间的整个CPR过程中胸外按压能达到80次/分),且按压的深度应为4~5 cm或者达到胸廓前后径的1/3,胸部按压和放松的时间大致相等。每次按压后要允许胸廓充分回弹。
畅通气道 对于没有头颈部创伤的患者,医务人员应使用仰头抬颏法保持气道通畅。未经训练的普通人可以只进行胸外按压,不必进行保持气道通畅的相关操作,畅通气道时须清除患者口中异物(例如假牙等)。
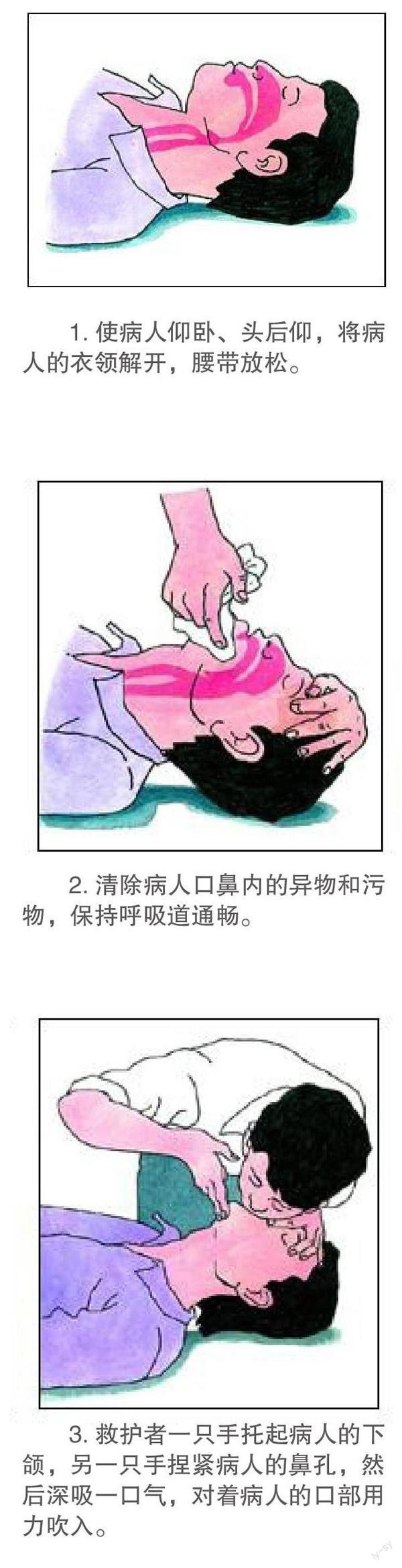
人工呼吸 经训练的施救者应使用口对口或气囊面罩人工呼吸来供氧及通气。总的要求如下:①每次通气时间须在1秒以上;②足够的潮气量使得胸廓抬起;③胸部按压与通气的比率为30:2。
迅速电除颤
对于心室颤动(室颤)患者,若能在意识丧失的3~5分钟内立即施行CPR及电除颤,生存率是最高的。现场仅一名施救者时,应先启动急救系统,若有心脏除颤仪或自动体外除颤器(AED)应立即除颤,并立即进行胸外按压。当现场有2名及以上施救者时,一人应立即胸外按压,另一人迅速启动急救系统,并尽快实施电除颤。电除颤流程:①按心脏除颤仪或自动体外除颤器(AED)所标示的程序操作;②在放电后立即继续胸外按压,2分钟后再判断电除颤是否成功,以使按压中断的时间尽可能缩短。
高级生命支持和复苏后综合管理
高级生命支持 高级生命支持是指由专业的急救、医护人员应用急救器材和药品所实施的一系列复苏措施,主要包括人工气道的建立,机械通气,循环辅助仪器、药物和液体的应用,电除颤,病情和疗效评估,复苏后脏器功能的维持等。
复苏后综合管理 自主循环恢复后,系统的综合管理能改善生存患者的生命质量。复苏后综合管理对减少早期由于血流动力学不稳定所致的细胞死亡,以及晚期多脏器衰竭及脑损伤有重要意义。具体措施包括亚低温治疗、血流动力学及气体交换的最优化等,当有临床指征时可采用经皮冠状动脉介入治疗(PC),血糖控制,神经学诊断、管理及预测等。
运动性猝死的全面预防
虽然运动员猝死的发病率不高,但复苏成功率极低,发生猝死10 min以后开始复苏者,几无生存可能。因此运动性猝死重在预防。
重视体质自查,加强医学筛选和医学检测 制定健身运动方案、竞技比赛前须进行医学筛选和监测,以决定是否能参与运动。包括询问既往病史、家族病史、体格检查和辅助检查等,尤其要重视心血管系统的功能检查,排除心血管异常的潜在疾患。在体育运动(锻炼)中出现胸闷、胸痛、心悸、头痛、异常心律、呼吸困难、意识模糊等情况,可能是运动性猝死的先兆症状,须及时排查。此外,要重视和加强青少年的健康检查,运动前要进行医学检测,劝阻患马凡(Marfari)综合征和心肌炎患者进行剧烈运动。
加强现场医务监督与急救工作 运动性猝死病程短,发病突然,有时防不胜防,一旦出现,若在短时间内开展积极有效的救助可能有机会挽留住患者的生命。学校医疗部门和体育部门应联合向学生、教师传授运动性猝死的急救方法,普及CPR。在开展体育比赛时要有医务人员进行现场监督,设立急救设施,配备专业救护人员。相关部门需要提前制订事故处置预案,以便事故发生后可立即启动紧急预案,为急救赢得宝贵时间。
合理的运动方案 须考虑自身情况来决定运动的强度,制定合理、个体化的运动方案。运动强度是个体化运动方案的核心,可依据最大耗氧量的百分数、心率和自觉疲劳程度等来确定。
