肿瘤患者产超广谱β-内酰胺酶大肠埃希菌的临床分布及耐药性分析
2016-05-26李文聪郭凤丽
翟 丽,李文聪,郭凤丽,杨 丽
(昆明医科大学第三附属医院/云南省肿瘤医院检验科,云南昆明 650118)
·论著·
肿瘤患者产超广谱β-内酰胺酶大肠埃希菌的临床分布及耐药性分析
翟丽,李文聪,郭凤丽,杨丽△
(昆明医科大学第三附属医院/云南省肿瘤医院检验科,云南昆明 650118)
摘要:目的分析该院2013年分离的产超广谱β-内酰胺酶(ESBLs)大肠埃希菌的临床分布、标本类型及对常用抗菌药物的耐药性,为临床合理使用抗菌药物提供参考。方法回顾性分析375株产ESBLs的大肠埃希菌的临床分布及耐药性,用纸片扩散法表型确证试验检测ESBLs。结果科室分布以妇科最多,占42.67%,其次为泌尿外科(14.67%);标本类型中尿液为最多(55.2%),其次为穿刺液(15.47%)和分泌物(14.67%);耐药分析发现产ESBLs的大肠埃希菌对头孢唑啉、头孢呋辛、头孢哌酮、头孢噻肟的耐药率均为100.00%,对复方磺胺甲噁唑的耐药率为78.10%,而对亚胺培南为0.00%,阿米卡星为4.30%,磷霉素为10.10%。该院产ESBLs的大肠埃希菌对哌拉西林/他唑巴坦、氨曲南的耐药率分别为17.10%和66.70%。结论产ESBLs大肠埃希菌的耐药情况已经非常严重,临床应根据药敏结果合理应用抗菌药物,并加强对产ESBLs大肠埃希菌感染率和耐药性的监测。
关键词:大肠埃希菌;超广谱β-内酰胺酶;临床分布;耐药性
产超广谱β-内酰胺酶(ESBLs)是大肠埃希菌最主要的耐药机制之一。肿瘤患者因接受手术、反复放疗、化疗、放置导尿管等,机体抵抗力下降,反复入院且住院周期长,易发生感染。患者长期使用抗菌药物和院内交叉感染等因素导致细菌耐药率明显增高。为了解肿瘤患者产ESBLs的大肠埃希菌的感染情况以及对常用抗菌药物的耐药性,笔者对本院2013年分离自肿瘤患者的375株产ESBLs大肠埃希菌进行了统计分析,现报道如下。
1材料与方法
1.1菌株来源标本来自本院2013年肿瘤患者的中段尿液标本,各种分泌物,穿刺液、痰液、引流液及血液。共分离出产ESBLs的大肠埃希菌375株。统计的菌株数不包含同一患者同一部位重复检出的同一细菌。
1.2方法
1.2.1培养基及细菌鉴定血琼脂平板、麦康凯琼脂平板、药敏试验M-H平板购自郑州安图绿科上网工程有限公司。细菌鉴定采用常规法和法国生物梅里埃API鉴定系统。
1.2.2药敏试验药敏试验采用K-B法,根据美国临床实验室标准化委员会(CLSI)相关文件判断结果。采用的亚胺培南为英国Oxoid公司产品,其他药敏纸片均购自北京天坛药物生物技术公司。质控菌株大肠埃希菌ATCC25922由卫生部临检中心提供。
1.2.3ESBLs的筛选采用双纸片协同试验(表型确证试验),即头孢噻肟、头孢噻肟/克拉维酸,头孢他啶、头孢他啶/克拉维酸中任何一对的抑菌环直径之差不小于5 mm为产ESBLs菌株。
1.3统计学处理采用WHONET软件对药敏试验所得的数据进行统计分析。
2结果
2.1产ESBLs大肠埃希菌科室分布临床分离得到的375株产ESBLs大肠埃希菌的科室分布见表1。
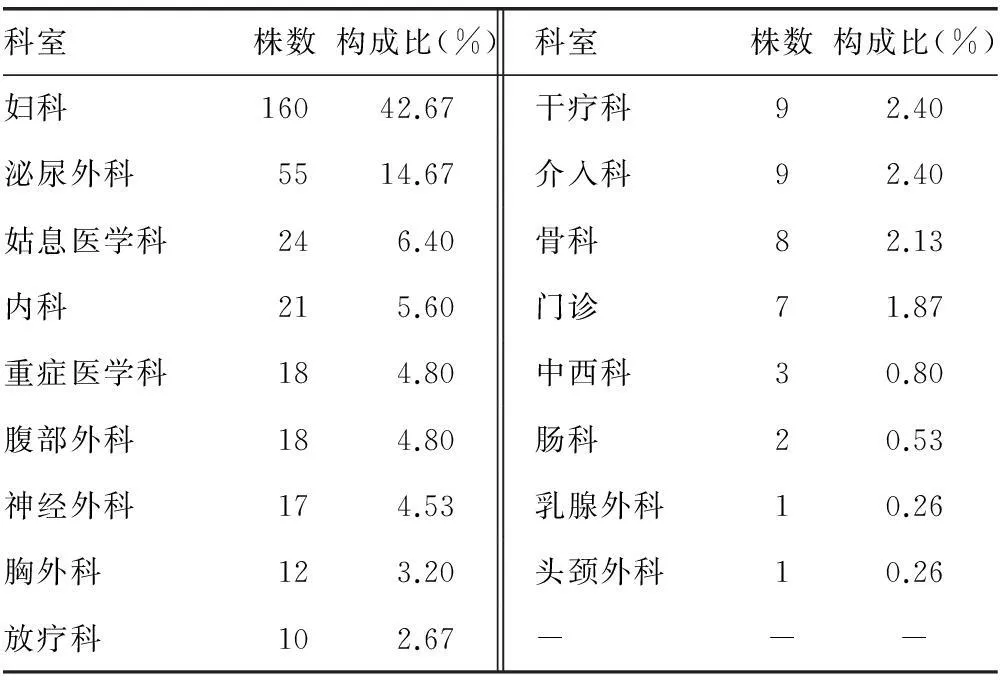
表1 产ESBLs大肠埃希菌科室分布[n(%)]
-:该项无数据。
2.2产ESBLs大肠埃希菌的标本来源类型分布375株产ESBLs大肠埃希菌的标本来源见表2。

表2 产ESBLs大肠埃希菌标本来源分布
2.3产ESBLs大肠埃希菌的耐药率见表3。

表3 产ESBLs大肠埃希的耐药情况
2.4患者入院治疗及侵入性操作情况患者的入院次数,放、化疗及侵入性操作情况见表4。

表4 产ESBLs大肠埃希菌医院感染者入院治疗及
3讨论
大肠埃希菌是人肠道的正常菌群之一,也是医院感染和社区感染的常见病原菌。当机体抵抗力下降,微生态环境变迁或细菌寄生部位发生改变时,可引起人体各部位感染。随着抗菌药物的大量应用,特别是无指征用药,不恰当地选择备用抗菌药,过度治疗及频繁换药,导致耐药率越来越高,耐药程度越来越严重[1]。产ESBLs是大肠埃希菌最主要的耐药机制之一,ESBLs大部分由质粒介导,包括TEM型及SHV型衍生的β-内酰胺酶、PER型酶、头孢噻肟(CTX)型酶及K1、TOHO-1、MEN-1、VEB-1等类型的酶。它可以水解青霉素类、头孢菌素类、单环β-内酰胺酶类等广谱β-内酰胺酶类抗菌药物,从而导致产ESBLs株对这些抗菌药物耐药。
本研究显示2013年从本院肿瘤患者临床标本共培养、分离得到产ESBLs大肠埃希菌375例,科室分布以妇科最多(42.67%),其次为泌尿外科(14.67%)。这与其他综合医院不同,综合医院多以下呼吸道感染多见,科室分布中以呼吸科居多[2]。这可能与妇科患者患肿瘤的解剖位置及术后放置尿管有关。大肠埃希菌属肠道正常菌群,肠道正常菌群在通常条件下保持着生态平衡,但癌细胞浸润、出血、手术、放疗和化疗、放置尿管等会损害、破坏肠道的黏膜屏障,导致肠道抵抗力降低。肠道正常菌群移位人体临近组织或器官并大量繁殖而导致内源性感染。据高雪娟等[3]报道,肿瘤患者随住院次数增加感染概率增加,肿瘤患者长期反复入院,住院周期长也易引起院内交叉感染。本次分析显示375例患者中有210例患者住院次数等于或大于2次。
本院产ESBLs大肠埃希菌标本类型以来源于尿液的居多,为55.2%,其次为穿刺液(15.47%)和分泌物(14.67%)。其他综合医院则以下呼吸道标本居多,尿液标本次之。原因之一为本院培养标本多来自外科科室,而外科科室在进行手术后多需要放置尿管,长期放置导尿管,加之肿瘤患者免疫力低下易引起泌尿道感染。本研究发现375例患者中接受了导尿管放置的占46.93%;另外一个原因是本院产ESBLs大肠埃希菌分布以妇科患者居多,而妇科患者由于所患肿瘤的解剖位置、手术、反复放疗及化疗等原因易引起泌尿道感染[4]。
本院产ESBLs大肠埃希菌对各类抗菌药物的耐药率不同,但整体上耐药率呈上升趋势,耐药情况已相当严重,必须引起临床、检验科及医药相关部门的高度重视。从表3可看出,产ESBLs大肠埃希菌对氨苄西林、哌拉西林、头孢唑啉、头孢呋辛、头孢哌酮、头孢噻肟的耐药率均为100.00%,这可能与本国是CTX型酶的高发区有关[5-6],而氨苄西林耐药率为100.00%可能与β-内酰胺酶TEM-2的存在有关[7]。与文献[8]相比除哌拉西林高于综合医院外,其余5种药物耐药率与报道一致。本研究中,产ESBLs大肠埃希菌对庆大霉素的耐药率为60.00%,对复方磺胺甲噁唑的耐药率高达78.10%,对喹诺酮类药物为67.20%。原因分析:(1)ESBLs是由质粒介导的能赋予细菌对β-内酰胺类抗菌药物耐药的一类酶,可在菌株间广泛转移和传播,并有较广的水解底物谱,而且产ESBLs菌往往同时携带其他抗菌药物如氨基糖苷类、氟喹诺酮类、磺胺类的耐药基因[9-10],而造成多重耐药。氨基糖苷类、喹诺酮类、磺胺类呈交叉耐药,这提示临床在抗感染治疗时要区别对待,防止耐药率和多重耐药的进一步上升。(2)对喹诺酮类耐药率高的原因还与尿路感染经常使用该药有关,氟喹诺酮类是近年来广泛应用于临床的抗菌药物,由于诱导耐药长期使用导致耐药率高。产ESBLs大肠埃希菌对含酶抑制剂哌拉西林/他唑吧坦和头孢哌酮/舒巴坦的耐药率分别为17.10%和20.00%,均明显高于其他综合医院[2,11],纵向比较也明显高于本院2005~2010年的耐药率[12],由此可见耐药率上升非常快。该院产ESBLs的大肠埃希菌对氨曲南(66.70%)的耐药率也远高于其他综合医院(15.49%)[11]。对哌拉西林/他唑巴坦、磷霉素的耐药率明显高于该院尿路感染大肠埃希菌的耐药率[12]。
近年来,由于β-内酰胺酶抑制剂或钝化剂的应用,使部分β-内酰胺酶对抑制剂和钝化剂也产生了相应的耐药性,因此β-内酰胺酶抑制剂耐受型(IRT)酶对β-内酰胺类抗菌药物与酶抑制剂的联合用药也表现出耐药性[8]。从分析中可看出,耐药率较低的抗菌药物仅有磷霉素(10.10%),阿米卡星(4.30%)和亚胺培南(0.00%)。但对碳青霉烯类抗菌药物,为防止耐药性的产生应慎用。阿米卡星为氨基糖苷类抗菌药物,有一定的耳毒性和肾毒性,临床很少使用。磷霉素可用于经验治疗,但最好根据药敏试验结果选择敏感药物进行目标性治疗。
总之,本院产ESBLs大肠埃希菌对各类抗菌药物的耐药率呈上升趋势,耐药情况已相当严重。控制院内交叉感染及规范临床合理使用抗菌药物势在必行。临床应限制超广谱抗菌药物的经验性使用,要根据患者病情的严重程度及微生物检验结果来合理选择不同类别的抗菌药物,同时应注意改善卫生条件,定期监测细菌的耐药情况,有效地控制产ESBLs菌株的感染和流行,从而延长抗菌药物的使用时间。
参考文献
[1]董梅,匡铁吉.临床细菌多重耐药机制研究进展及对策[J].解放军医学院学报,2013,34(2):101-103.
[2]张瑞君,鞠春梅,王海涛,等.产超广谱β-内酰胺酶大肠埃希菌的临床分布及耐药性分析[J].中国临床研究,2015,28(2):249-250.
[3]高雪娟,朱小亚,殷黎.恶性肿瘤女患者尿路感染因素及护理[J].中国现代药物应用,2008,2(24):172-173.
[4]钟皎,胡锡池,严子禾,等.产ESBLs的大肠埃希菌和肺炎克雷伯菌的耐药性分析[J].中国现代应用药学,2011,28(4):372-375.
[5]杨启文,徐英春,王辉,等.CTX-M酶在北京协和医院临床分离大肠埃希菌中的流行[J].中国感染与化疗杂志,2006,6(1):1-6.
[6]周东升,潘晓龙,熊自忠,等.产超广谱β内酰胺酶大肠埃希菌的耐药性及基因型研究[J].中国感染与化疗杂志,2006,6(5):317-320.
[7]马均宝,欧志彬,吴智刚,等.产超广谱β-内酰胺酶的大肠埃希菌和肺炎克雷伯菌的耐药性监测分析[J].国际检验医学杂志,2007,28(4):304-306.
[8]肖瑶.细菌耐药机制研究进展[J].北京医学,2011,33(3):228-231.
[9]Cao VT,Arlet G,Ericsson BM,et al.Emergence of imipenem resistance in Klebsiella pneumoniae owing to combination of plasmid-mediated CMY-4 and permeability alteration[J].J Antimicrob Chemother,2000,46(6):895-900.
[10]赵建平,刘瑞平,宿俊彪,等.超广谱β内酰胺酶的检测及耐药性[J].中华检验医学杂志,2002,25(2):112-113.
[11]曲颖.产超广谱β-内酰胺酶大肠埃希菌的临床分布及耐药性分析[J].中国病原生物学杂志,2013,6(6):564-566.
[12]郭凤丽,翟丽,叶联华.肿瘤患者泌尿道感染大肠埃希菌的分布及耐药性分析[J].中国卫生检验杂志,2012,22(3):664.
Distribution and drug resistance of Escherichia coli producing extended-spectrum β lactamases in cancer patient
ZhaiLi,LiWencong,GuoFengli,YangLi△
(DepartmentofClinicalLaboratory,theThirdAffiliatedHospitalofKunmingMedicalUniversity/TumorHospitalofYunnanProvince,Kunming,Yunnan650118,China)
Abstract:ObjectiveTo study the distribution,specimen types and characteristics of antibiotic resistance of Escherichia coli producing extended-spectrum β lactamases(ESBLs) of the hospital in 2013 and to guide clinical drug use.MethodsAnalyzed the distribution and antibiotic resistance for the 375 strains of ESBLs-producing E.coli,and ESBLs was detected by disk diffusion phenotypic confirmatory test.ResultsThe major distribution department was gynecology department which accounted for 42.67%,followed by uropoiesis surgical department which accounted for 14.67%;the major specimen type was urine(55.2%),followed by puncture fluid(15.47%)and excretion(14.67%).For the 375 isolates of ESBLs-producing E.coli,the resistance rates to cefazolin,cefuroxime,cefoperazone and cefotaxime were 100.00%,to SMZco was 78.10%,while the resistance rate to imipenem was 0.00%,and to amikacin and fosfomycin were 4.30% and 10.10% respectvely,the resistance rates to piperacillin/tazobactam and aztreonam were 17.10% and 66.70% respectvely.ConclusionESBLs producing Escherichia coli have severe multidrug resistance.Antibiotics should be chosen and used rationally in accordance with results of drug susceptibility testing,meanwhile the monitoring of ESBLs′ infection rate and drug resistance should be strengthened.
Key words:Escherichia coli;extended-spectrum β lactamases;clinical distribution;drug resistance
(收稿日期:2016-01-11)
DOI:10.3969/j.issn.1673-4130.2016.08.015
文献标识码:A
文章编号:1673-4130(2016)08-1052-03
作者简介:翟丽,女,检验技师,主要从事临床免疫与微生物学检验的研究。△通讯作者,E-mail:zlyyjyk@sina.com。
