小潮气量联合肺复张在重症肺炎肺损伤患儿中的应用
2016-05-14沈彤刘成军刘茂花
沈彤 刘成军 刘茂花
【摘要】 目的:观察小潮气量联合肺复张策略(RM)治疗重症肺炎肺损伤患儿的临床有效性及安全性。方法:选取2013年5月-2015年7月本院PICU救治的接受机械通气的42例重症肺炎并肺损伤的患儿作为研究对象,按照随机数字表法将其分为试验组和对照组,每组21例。试验组在入院24 h内给予小潮气量(VT:6~8 mL/kg)机械通气并RM;对照组给予机械通气(VT:8~10 mL/kg)但不进行RM。比较分析两组患儿通气前后血流动力学、呼吸力学、血气变化、机械通气时间、吸氧时间、住院时间、撤机成功率及并发症发生率。结果:试验组21例患儿在小潮气量基础上共进行肺复张操作73例次,RM后5、15、60 min的PIP、R、PEEP、FiO2、Paw均明显低于RM前水平(P<0.05),VT、SpO2均较RM前明显增高(P<0.05);R、MAP在RM前后稳定(P>0.05)。两组血气分析较通气前均明显改善(P<0.05);两组通气后的PaO2/FiO2、Cdyn、Wobv比较差异均有统计学意义(P<0.05)。试验组的机械通气时间、吸氧时间和住院时间均明显短于对照组,并发症发生率明显低于对照组,差异均有统计学意义(P<0.05)。结论:小潮气量联合RM治疗重症肺炎肺损伤患儿安全、有效,值得临床推广。
【关键词】 重症肺炎; 肺损伤; 肺复张; 潮气量; 儿童
【Abstract】 Objective:To observe the effectiveness and safety of low tidal volume combined with lung recruitment maneuver(RM) in the treatment of infantile severe pneumonia complicated by acute lung injury(ALI).Method:42 children with infantile severe pneumonia complicated by ALI who received mechanical ventilation in the PICU of our hospital from May 2013 to July 2015 were selected as the research objects,and they were randomly divided into the experimental group and the control group,21 cases in each group.The experimental group was given low tidal volume(VT:6-8 mL/kg) respiratory support and RM within 24 hours after admission.The control group was given mechanical ventilation(VT:8-10 mL/kg) and not for RM in the treatment.The hemodynamic parameters,respiratory mechanics,blood gas changes,mechanical ventilation time,oxygen inhalation time,hospitalization time,the success rate of discontinuance of mechanical and complication rate between the two groups before and after ventilation were compared and analyzed.Result:Lung recruitment maneuver was performed for 73 times in 21 children of the experimental group on the basis of low tidal volume,PIP,R,PEEP,FiO2,Paw after RM for 5,15,60 min were all significantly lower than before RM(P<0.05),VT,SpO2 were elevated after RM 5,5,60 min(P<0.05).R、MAP before and after RM were stable(P>0.05).Compared with before ventilation,the blood gas analysis of the two groups after ventilation were improved(P<0.05).The difference were statistically significant in the PaO2/FiO2,Cdyn,Wobv between the two groups after mechanical ventilation(P<0.05).The mechanical ventilation time,oxygen inhalation time and hospitalization time of the experimental group were significantly shorter than the control group,the complications rate of the experimental group was significantly lower than the control group,the differences were statistically significant(P<0.05).Conclusion:Low tidal volume combined with RM in the treatment of infantile severe pneumonia complicated by ALI is safe and effective,is worthy of clinical promotion.
【Key words】 Severe pneumonia; Lung injury; Lung recruitment maneuver; Tidal volume; Child
First-authors address:Yishui Central Hospital of Linyi City,Yishui 276400,China
doi:10.3969/j.issn.1674-4985.2016.05.003
小儿重症肺炎是儿科常见疾病,病情进展快,部分出现急性肺损伤(ALI)并进一步发展为急性呼吸窘迫综合征(ARDS),表现为顽固性低氧血症,需要机械通气抢救生命[1],目前关于ALI患儿的机械通气主张保护性肺通气通气策略基础上“打开肺泡并保持其开放”,在机械通气过程中可以采用多种方法进行肺复张(RM),现将本院2013年5月-2015年7月儿童重症监护室(PICU)收治的42例诊断为重症肺炎并发肺损伤接受小潮气量联合RM治疗的患儿的临床资料进行回顾性分析。
1 资料与方法
1.1 一般资料 选取2013年5月-2015年7月本院PICU救治的接受机械通气的42例重症肺炎并肺损伤的患儿作为研究对象。纳入标准:(1)急性起病;(2)符合中华医学会儿科分会呼吸学组制定的重症肺炎诊断标准[2];(3)明显的氧合障碍:氧合指数(氧分压/用力吸氧量,PaO2/FiO2)≤300 mm Hg[3];(4)胸部X线提示双肺纹理增厚或见网状阴影或见程度不等弥漫浸润性阴影。按照随机数字表法将所有患儿分为试验组和对照组,每组21例。试验组中,男14例,女7例;平均年龄(15.24±9.21)个月;病原分类:病毒抗体检测阳性14例,肺炎支原体或衣原体抗体检测阳性3例,细菌培养阳性3例,未检测到病原者1例;对照组中,男13例,女8例;平均年龄(16.34±8.62)个月;病原分类:病毒抗体检测阳性12例,肺炎支原体或衣原体抗体检测阳性4例,细菌培养阳性3例,未检测到病原者2例。两组患儿的性别、年龄、病原分类等一般资料比较差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 (1)常规治疗:两组患儿均静脉应用抗生素或抗病毒药物治疗,早期短程应用糖皮质激素,脏器功能支持,控制高血糖,纠正水电解质紊乱及机械通气治疗。(2)呼吸机为德国西门子MAQUET型,试验组机械通气的基本参数:模式:PCV;VT:6~8 mL/kg;R:20~40次/min;I/E ratio:1∶1.5~2.0;PEEP和FiO2:根据患儿脉搏血氧饱和度(SpO2)选择适宜PEEP,尽量满足FiO2<60%而SpO2>90%,当SpO2持续低于88%超过30 min时进行一次RM。RM的具体实施:操作前先将FiO2升至100%,持续5 min,随后将呼吸机调至CPAP模式,缓慢将PEEP水平升至20~30 cm H2O,维持30 s再逐渐下调PEEP并恢复原机械通气参数,操作期间如有不良反应则终止RM,不良反应包括:心率<80次/min或>180次/min或增加了
20次/min;收缩压<65 mm Hg,SpO2<85%,患儿出现气压伤或出现皮下气肿[4]。所有病例均在入院确诊重症肺炎并发肺损伤24 h内给予RM。对照组机械通气VT:8~10 mL/kg,不进行RM,其余参数设置与试验组相同。撤机指标:原发病控制或明显好转,患儿一般情况稳定,呼吸机参数下调,模式改为SIMV及PSV:FiO2<40%,RR<10次/min,PEEP 2~3 cm H2O,血气分析保持正常。撤机48 h不需要重新插管为撤机成功[5]。
1.3 观察指标 (1)记录每次RM开始、操作后5、15、60 min患儿气道峰压(PIP)、呼吸频率(R)、呼气末压力(PEEP)、吸入氧体积分数(FiO2)、平均气道压(Paw)、潮气量(VT)、脉搏血氧饱和度(SpO2)、心率(P)、平均动脉压(MAP)变化,分析比较RM前后患儿呼吸机参数、血流动力学指标变化,本操作均告知患儿家属并获家属知情同意。(2)记录两组患儿机械通气上机后30 min及撤机前呼吸力学指标动态变化,包括肺动态顺应性(Cdyn)、呼吸功(Wobv)并作对比分析。(3)血气分析指标:入选后机械通气前每个患儿测动脉血气分析,机械通气后30 min血气分析并相应调整呼吸机参数,每天上午9∶00测血气分析直至撤机,以上血气分析记录酸碱度(pH)、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、氧合指数(PaO2/FiO2)比值。(4)观察比较两组患儿的机械通气时间、吸氧时间、住院时间、撤机成功率及并发症发生率。
1.4 统计学处理 采用SPSS 17.0软件对所得数据进行统计分析,计量资料用(x±s)表示,比较采用t检验,计数资料以率(%)表示,比较采用 字2检验,以P<0.05为差异有统计学意义。
2 结果
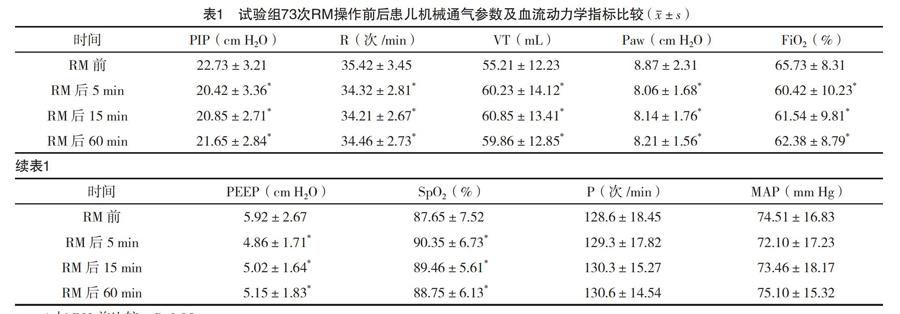
2.1 试验组73次RM操作前后患儿机械通气参数及血流动力学指标比较 试验组21例患儿共进行RM操作73例次,RM后5、15、60 min的PIP、R、PEEP、FiO2、Paw均明显低于RM前水平,并以RM后15 min改变幅度最明显,形成峰值,VT、SpO2均较RM前明显增高,并一直维持至RM后60 min,差异均有统计学意义(P<0.05);P较RM前略有增高、MAP较RM前略有下降,但比较差异均无统计学意义(P>0.05),见表1。
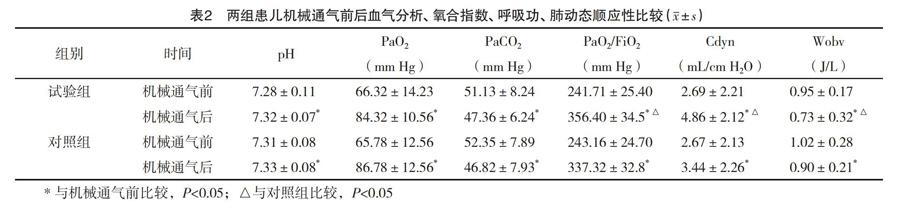
2.2 两组患儿血气分析、氧合指数(PaO2/FiO2)、呼吸功(Cdyn)、肺动态顺应性(Wobv)比较 两组患儿机械通气前各指标比较差异均无统计学意义(P>0.05);机械通气后,试验组患儿共测对比指标68次,对照组79次,两组PaO2/FiO2 、Cdyn、Wobv比较差异均有统计学意义(P<0.05);试验组通气前、后各指标比较差异均有统计学意义(P<0.05),见表2。
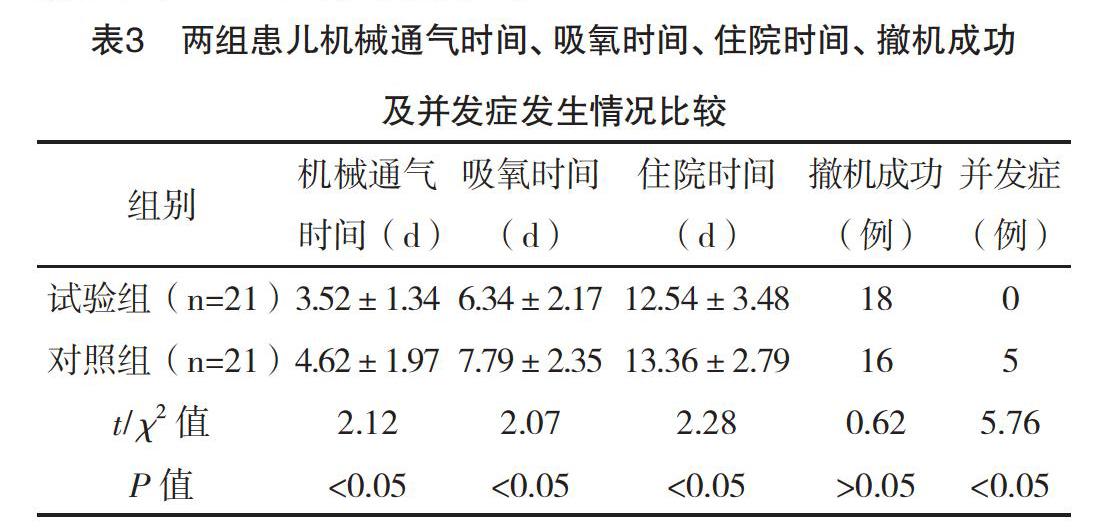
2.3 两组患儿机械通气时间、吸氧时间、住院时间、撤机成功及并发症发生情况比较 试验组的机械通气时间、吸氧时间和住院时间均明显短于对照组,试验组无并发症发生,对照组发生肠胀气3例、VILI 2例,两组并发症发生率比较差异有统计学意义(P<0.05),而两组撤机成功率比较差异无统计学意义(P>0.05),见表3。
3 讨论
重症肺炎是儿童发生ALI的常见原因。ALI治疗的基础是正确的重症监护和有效的呼吸支持,积极控制感染、最大限度地减少多器官功能衰竭(MOF)、功能障碍和呼吸机相关性肺损伤(VILI)的风险在治疗过程中至关重要[4]。严重的ALI患儿仅有20%~30%的肺泡参与通气,应用传统的通气方法会引起肺泡过度膨胀[6],肺泡的过度膨胀与萎陷可形成剪切力损伤,造成VILI。VILI不仅是机械性损伤,还是机械力诱导的以炎症细胞激活为基础的生物学损伤,甚至可以诱发全身性炎症反应,导致多器官功能障碍综合征(MODS)[7]。目前临床上提出了肺保护性通气策略,强调小潮气量、低平台压力和最佳PEEP,已有研究证实这种通气方式可减少呼吸机使用天数,有利于ALI患者脱机,能够降低病死率[8]。但是肺保护性通气策略容易导致肺泡萎陷和肺不张,RM可有效解决肺不张,改善氧合及未通气肺区域的复张,这是肺保护性通气策略的必要补充[9]。
在临床上应用机械通气救治ALI患者时,PEEP是主要的手段之一[10],恰当的PEEP水平能减轻或防止VILI,但是长时间高PEEP亦对患者有一些不良的影响,可能导致患儿心律失常、血压下降、气胸等较严重的并发症。肺复张的效果存在明显的个体差异[11]。有研究表明,肺外原因脓毒症导致的ALI患者对肺复张的反应要优于肺内原因患者[12]。本组资料重症肺炎属肺内因素,但病原学检测病毒、支原体或衣原体感染占绝大多数(试验组21例中占17例;对照组21例中占16例)且发病高峰集中在冬、春季节,与古奕文等[13]报道病毒是社区感染性肺炎主要病原且呈季节性相符合,病毒、支原体或衣原体性肺炎早期多数累及肺间质,发生肺组织实变的较少,因此在肺部改变上与肺外原因导致的ALI相似。本组资料中,试验组在小潮气量通气的基础上,共进行73次RM,RM后5、15、60 min的PIP、R、PEEP、FiO2、Paw均明显低于RM前水平,并以RM后15 min改变幅度最明显,形成峰值,VT、SpO2均较RM前增高,并一直维持至RM后60 min。本组资料选择20~30 cm H2O作为RM的压力,理论上既可以复张肺泡又不会导致肺泡过度膨胀,适用于轻中度肺泡塌陷的患者[14]。各个患儿对RM反应不一,原因可能是患儿肺部病变轻重不一,病情重者实际需要的肺开放压力过高,而本研究选择的压力不足以打开那些难以复张的肺泡所致。Gattinoni等[15]通过CT观察ARDS患儿RM前后的肺容积后发现,那些可被复张的肺泡大约占整个肺部的24%,而且如果这一部分占有的比例越高,就越容易导致一系列后果,如肺含水量增加、机体氧合恶化、肺顺应性下降、呼吸死腔增多及死亡率上升等,故RM压力也不易过大。本组资料进行73次RM,总体看呼吸机参数短时间内有改善,但随着时间延长又有回落,故复张后改善具有时间性,尽管RM的维持时间有限,但是肺复张后短期内的高氧合状态可以为疾病的恢复创造良好的条件,从长期来看肺复张仍然具有明显的治疗优势。RM前后心率、平均动脉压略有波动,但比较差异均无统计学意义(P>0.05),提示本组资料采用RM法对患儿血流动力学影响不大,具有安全性。试验组通气后的Cdyn、Wobv与对照组比较,差异均有统计学意义(P<0.05),采用RM后Cdyn明显增加考虑可能与复张后肺容积增加、肺表面活性物质分布更加均匀有关。Wobv降低考虑与RM后Cdyn提高,呼吸系统顺应性高,需要克服阻力减低有关。最近,Banner等[16]研究表明,非侵入性测定的Wobv的降低是预测呼吸机撤机有用的指标,本组资料显示RM后呼吸功降低,有利于患儿呼吸机的撤离。试验组采用小剂量糖皮质激素联合小潮气量及RM,血气分析提示氧合仍能充分保证,与传统通气对照组对比差异无统计学意义(P>0.05),试验组通气后PaO2/FiO2提高,与对照组比较差异有统计学意义(P<0.05),显示小潮气量联合RM确实能够起到复张肺泡、改善氧合的作用。应用小潮气量通气减少了VILI、肠胀气等并发症出现,试验组在机械通气时间、吸氧时间、住院时间、并发症方面均明显优于对照组,差异均有统计学意义(P<0.05)。总体来看,重症肺炎肺损伤患儿能够从小潮气量联合RM治疗中受益。
参考文献
[1] Ramsey C,Kumar A.H1N1:viral pneumonia as a cause of acute respiratory distress syndrome[J].Curr Opin Crit Care,2011,17(1):64-71.
[2]中华医学会儿科学分会呼吸学组,《中华儿科杂志》编辑委员会.儿童社区获得性肺炎管理指南(试行)(上)[J].中华儿科杂志,2007,45(16):83-90.
[3] The ARDS Definition Task Force.Acute respiratory distress syndrome:the Berlin definition[J].JAMA,2012,307(23):2526-2533.
[4] Marraro G A,Chen C,Piga M A,et al.Acute respiratory distress syndrome in the pediatric age:an update on advanced treatment[J].Chinese Journal of Contemporary Pediatrics,2014,16(5):437-447.
[5]李君军.有创-无创序贯机械通气对重症肺炎呼吸衰竭患儿撤机疗效观察[J].中国医学创新,2012,10(12):22-23.
[6] Wang R L,Xu K,Yu K E,et al.Effects of dynamic ventilatory factors on ventilator-induced lung injury in acute respiratory distress syndrome dogs[J].World J Emerg Med,2012,3(4):287-293.
[7] Reynolds A,Bard Ermentrout G,Clermont G.A mathematical model of pulmonary gas exchange under inflammatory stress[J].
J Thear Bial,2010,264(2):161-173.
[8] Bein T,Weber-Carstens S,Goldmann A,et al.Lower tidal volume strategy(≈3 ml/kg) combined with extracorporeal CO2 removal versus ‘conventional protective ventilation(6 ml/kg) in severe ARDS[J].Intensive Care Med,2013,39(5):847-856.
[9] Ragaller M,Richter T.Acute lung injury and acute respiratory distress syndrome[J].J Emerg Trauma Shock,2010,3(1):43-45.
[10] Levy M M.PEEP in ARDS—how much is enough[J].N Engl J Med,2004,351(4):389-391.
[11]王文欣,徐波,马胡赛,等.俯卧位通气对高海拔地区肺复张治疗无效急性呼吸窘迫综合征患者氧合的影响[J].中国危重病急救医学,2012,24(10):596-599.
[12] Desai S R,Wells A U,Suntharalingam G,et al.Acute respiratory distress syndrome caused by pulmonary and extrapulmonary injury:a comparative CT study[J].Radiology,2001,218(3):689-693.
[13]古奕文,张煜华,马远平.1岁以下社区获得性肺炎病原学比较[J].中国医学创新,2015,12(14):113-114.
[14]王玉,陆铸今,陆国平.急性肺损伤患儿肺复张策略联合小潮气量通气治疗15例[J].中华儿科杂志,2010,48(7):514-519.
[15] Gattinoni L,Caironi P,Cresseni M,et al.Lung recruitment in patients with the acute respiratory distress syndrome[J].New EngLand Journal of Medicine,2006,354(17):1775-1786.
[16] Banner M J,Euliano N R,Martin A D,et al.Noninvasive work of breathing improves prediction of post-extubation outcome[J].Intensive Care Med,2012,38(2):248-255.
(收稿日期:2015-08-02) (本文编辑:欧丽)
