连续性综合护理对改善老年髋部骨折患者功能恢复效果研究
2016-05-10叶海波刘双玉刘莎彭萧
叶海波 刘双玉 刘莎 彭萧
·护理研究·
连续性综合护理对改善老年髋部骨折患者功能恢复效果研究
叶海波 刘双玉 刘莎 彭萧
目的 探讨连续性综合护理对改善老年髋部骨折患者功能恢复的效果,旨在为老年髋部骨折治疗及预后提供有力的护理实践依据。方法 按照随机数字表格法将笔者选取的62例老年髋部骨折术后患者分成护理组与对照组,每组31例。护理组予以连续性综合护理,对照组给予常规护理,比较2组患者的抑郁量表评分、髋关节评分(Harris)以及Barthel指数等相关指标。结果 比较2组患者出院后的1个月与3个月髋关节评分,护理组评分结果明显优于对照组,差异有统计学意义(P<0.05),2组组内评分在治疗前后各时间点比较,差异有统计学意义(P<0.05),2组组内Barthel指数指标在治疗前后各时间点比较,差异有统计学意义(P<0.05);在出院后的1个月与3个月,2组组间Barthel指数指标比较护理组明显优于对照组,差异有统计学意义(P<0.05);2组组内抑郁量表GDS评分在治疗前后各时间点比较,差异有统计学意义(P<0.05),而2组间在治疗前、出院时及出院后1个月比较,差异无统计学意义(P>0.05),但出院后3个月比较,护理组抑郁评分低于对照组,差异有统计学意义(P<0.05)。结论 连续性综合护理可以有效改善老年患者的髋关节功能,抑郁减轻,日常生活能力提高,在临床有应用意义。
老年髋部骨折;连续性综合护理;髋关节评分;抑郁量表评分
老年骨科疾病中,髋部骨折常见,具体指股骨转子间骨折以及股骨颈骨折,会对老年患者造成不同程度的行动障碍,严重危及老年人健康,影响生活质量[1,2]。在目前,随着老龄化趋势的加重,老年髋部骨折的发生率也随之有所升高,目前老年髋部骨折的主要治疗手段以非手术与手术治疗为主,手术治疗发展趋势明显,因为老年患者多数长期卧床且并发症较多,因此手术治疗需要患者可耐受,能够积极配合治疗,从而可以提高手术治疗的成功率,患者能够做到早下床,早康复并减少并发症,但部分研究发现老年患者在术后的功能锻炼指导仍存在局限,尤其是出院后患者无法坚持系统连续性锻炼,患者康复滞后,为此,笔者选取了62例老年髋部骨折患者作为对象,研究连续性护理对患者功能恢复的作用和价值,报道如下。
1 资料与方法
1.1 一般资料 选择本院在2013年3月至2015年1月所收治的髋部骨折老年患者62例,将其作为本文观察对象,以随机数字表格法分成护理组与对照组,每组31例。护理组中,男11例,女20例;平均年龄(68.8±12.6)岁;骨折部位:骨折下肢左侧14例,骨折下肢右侧17例;骨折类型:股骨转子间骨折18例,股骨颈骨折13例;手术距离骨折平均时间(68.4±11.5)h,手术至出院平均时间(14.5±3.3)d。对照组中,男13例,女18例;平均年龄(72.3±14.2)岁;骨折部位:骨折下肢左侧15例,骨折下肢右侧16例;骨折类型:股骨转子间骨折14例,股骨颈骨折17例;手术距离骨折平均时间(71.3±13.2)h,手术至出院平均时间为(15.2±3.6)d。2组患者在年龄、性别比、骨折类型、文化程度等基础信息资料比较,差异无统计学意义(P>0.05),具有可比性。同时为了避免因术式对护理结果的影响,本文患者均行内固定术。
1.2 纳入与排除标准 纳入标准:(1)年龄≥60 岁;(2)确切诊断,均予以手术治疗;(3)患者或者家属知情,签署知情书。排除标准:(1)患者有认知功能障碍无法完成问卷调查,不能配合治疗与护理工作;(2)确诊为病理性骨折;(3)有严重合并症者;(4)在来院治疗前,在1年内曾行髋部骨折手术或者对侧下肢手术治疗;(5)在发生骨折前患者无法负重并丧失行走能力;(6)出院后已经进入康复机构,并接受进一步康复训练患者。
1.3 方法
1.3.1 护理时间及内容安排:对照组予以常规骨科护理,主要为入院时、手术前以及出院前的健康指导,围手术期的常规干预等。护理组在基础上由护理小组(主要包括康复专家以及护士等),对患者予以连续性综合护理,制定功能锻炼方案,采取连续性,具体包括:①术后第1天,护士要指导患者取正确卧位,以半卧位为佳,学习深呼吸锻炼,并锻炼股四头肌以及踝关节屈伸,并加强锻炼患侧以外的其余各关节;②术后第2天,重复加强第1天的康复锻炼内容,同时可进行臀大肌、髂腰肌等长收缩锻炼;③在术后第3天,连续重复第2天锻炼程序,并在髋膝关节屈伸的被动锻炼基础上转为主动锻炼;④术后第4天,继续按照第3天锻炼程序进行干预,同时行臀中肌,内收肌等长收缩锻炼,患者从卧位转为坐位,髋屈曲在45°~60°;⑤术后第5~7 d,延续第4天锻炼程序,同时增加站立转移坐位及抬腿锻炼,并进行肌力和关节活动锻炼,在之后的3、4周开始辅助行器或者双拐不负重行走锻炼,同时进行日常生活能力锻炼,包括沐浴、如厕、穿鞋袜、拾物或者上下车等,在术后的第5~8周继续上周的锻炼程序,并在允许条件下可尝试全负重步行。
1.3.2 护理形式:针对老年髋部骨折患者术后可能出现的问题,医院制定髋部骨折恢复锻炼手册,并向患者发放,手册内容为图文并茂形式,帮助患者了解治疗方法,疾病相关知识,做好应付手术及术后功能恢复的充足准备,同时对患者予以院内及院外个别性指导,院内在第1天,可由护理小组针对患者情况来制定具体的功能恢复锻炼方案,并予以实施,在过程中,可以根据具体改善情况来调节锻炼的进度与强度,例如在锻炼中感受到肌肉疲劳,就需要停止锻炼等,院外指导主要包括家庭探视,并进一步后续指导患者的功能恢复锻炼,同时关注患者在住院期间出现的一些问题,并予以解答,在实施过程中,若遇到解决不了的困难,可由随访专家一起解决,同时做好电话咨询,在出院后的1~3个月,开通咨询为患者解答疑问。
1.4 评价指标 术前采集各指标,包括患者的一般情况、Barthel指数、Harris髋关节评分以及GDS抑郁量表,通过各评分来了解骨折前日常生活水平、髋关节功能及抑郁情况等,以上各指标评分可分别在患者出院时、出院后的1个月及3个月再次进行评析。

2 结果
2.1 治疗前后各时间点Harris 髋关节评分比较 2组患者组内Harris 髋关节评分在治疗前后各时间点比较,差异有统计学意义(P<0.05),组间比较,骨折前以及出院时比较,2组Harris 髋关节评分差异无统计学意义(P>0.05),但在出院后1个月与3个月,护理组的Harris 髋关节评分要显著优于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 治疗前后各时间点Barthel指数比较 Barthel指数组内比较,治疗前后各时间点差异有统计学意义(P<0.05),2组组间Barthel指数在骨折前与出院时比较,差异无统计学意义(P>0.05),但在出院后的1个月与3个月比较,差异亦有统计学意义(P<0.05),护理组明显优于对照组。见表2。

表1 2组治疗前后各时间点Harris 髋关节评分比较 n=31,分,
表2 2组治疗前后各时间点Barthel指数比较

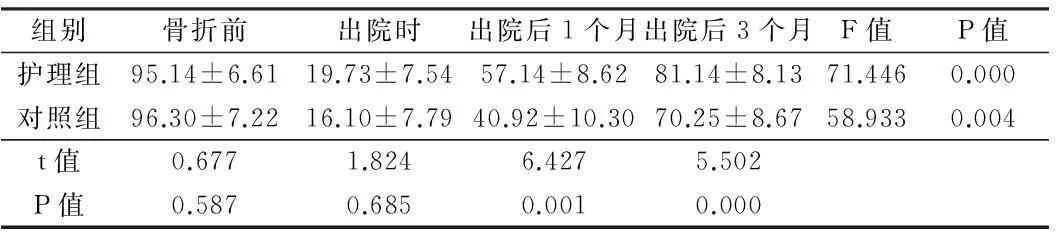
组别骨折前出院时出院后1个月出院后3个月F值P值护理组95.14±6.6119.73±7.5457.14±8.6281.14±8.1371.4460.000对照组96.30±7.2216.10±7.7940.92±10.3070.25±8.6758.9330.004t值0.6771.8246.4275.502P值0.5870.6850.0010.000
2.3 治疗前后各时间点抑郁量表GDS评分比较 2组患者抑郁量表GDS评分在治疗前、出院时以及出院后1个月比较,差异无统计学意义(P>0.05),但出院后3个月GDS评分比较,护理组抑郁评分要明显低于对照组,差异有统计学意义(P<0.05),2组患者组内的抑郁量表GDS评分在各个时间点比较,差异有统计学意义(P<0.05)。见表3。
表3 2组治疗前后各时间点抑郁量表GDS评分比较 n=31,分,±s
3 讨论
目前,伴随老龄化社会趋势加重,老年髋部骨折的发生率也有明显的升高,一旦老年人发生髋部骨折,会因髋部骨折而长期卧床,又因多数患者会合并有其他系统慢性疾病而造成下肢静脉血栓、坠积性肺炎或者褥疮等病症,有的并发症甚至会危及到老年患者的生命,因此治疗上,如果患者自身条件允许,一定要积极地进行手术治疗,有效缩短患者的卧床时间,做好早期的功能锻炼,减少并发症并促进恢复从而提高患者生活质量[3,4]。
目前主要的手术治疗方法包括髋关节置换术以及内固定术,笔者为了避免不同术式对护理结果的影响而全部选择了行内固定术患者,这也是因为有效及良好的功能锻炼对于内固定患者的康复效果显著,有研究资料提示,大部分髋部患者在术后的1年内超过75%患者髋关节功能无法恢复至骨折前,超过60%患者在不同程度上存在无法自理情况[5,6],表明日常生活能力较低,患者的生存质量受到严重破坏和影响。而相关研究提示,连续性综合护理可以促进功能的恢复,尤其是对改善患者的肌力、日常生活能力以及髋关节功能等[7,8]。若患者行动障碍,日常生活能力下降及骨折后的疼痛,再加之老年患者的固有心理承受力,就会出现抑郁症状,这也会影响锻炼的积极性,形成不良循环。以往的护理一旦结束后,患者出院后的锻炼多数源于家属及自身主动性,尤其是老年髋部骨折患者,多数在治疗后对术后康复不够重视,尤其是患者出院后的功能锻炼,缺乏连续性和系统性,笔者选取的连续性综合护理,是护理干预连续运用到老年患者的整个锻炼过程中,制定科学的功能锻炼方案,并依据患者情况予以心理疏导,老年患者多有骨密度低,易发生骨质疏松,愈合慢,卧床时间长,进一步会造成肌力降低,收缩力减少,严重出现肌肉萎缩或者造成关节能力下降等。通过连续综合护理,以术后功能的锻炼为主,辅以科学的方法,帮助患者克服困难,加快骨折愈合,预防粘连与肌肉萎缩,促进功能的快速恢复,提高生活质量。研究表明,系统性的护理可以促进患肢功能的恢复,对于髋部骨折术后3个月时重要的恢复期,而老年患者的锻炼具有长期性特点,因此出院后的恢复就显得尤为重要[9],在笔者研究中,护理小组除了重视院内护理外还要关注家庭探视,督促患者的功能锻炼,鼓励家庭成员配合积极参与到护理中来,帮助患者树立信心。此外,老年患者的疼痛也是影响恢复的一个重要因素,因骨折造成的炎性致痛物质释放,会增加患者痛苦,并带来不良情绪,如抑郁等心理问题,而这些问题会影响患者的主动性,导致患者逃避恢复锻炼[10-12]。
因此在连续护理中,要积极向患者讲述疼痛的相关知识及解决办法,告知原因及持续时间,减少患者压力,克服困难,积极进行功能锻炼,按照护理组所制定的个体化方案,指导患者进行翻身、肌肉收缩及关节活动锻炼等。行走于负重也是髋关节功能的主要部分,也是为什么髋部骨折会影响患者生活能力及质量的原因之一,术后在卧床期,可以按照护理方案对患者的四头肌以及髂腰肌进行锻炼,防止肌肉萎缩,增强肌肉力量从而改善髋部关节功能,关节活动度则是关节在活动时的运动角度与弧度,因为术后的制动问题,容易在髋关节内出现粘连问题,从而限制关节活动影响功能恢复。因此在早期要尽量减少纤维组织对关节的影响,注意锻炼次序,按照连续护理顺序,从被动运动到主动运动,连续地进行,最终达到促进功能恢复的目的。在笔者的分析中,护理组的髋关节评分要明显优于对照组,同时发现Barthel 指数也优于对照组,尤其是术后的1个月到3个月,可见护理组患者的生活能力增强更为明显,此外患者的抑郁评分,护理组在术后的3个月,GDS评分明显下降,但对照组仍旧与骨折前水平相当。
综上所述,连续性综合护理可以提高患者的生活能力,改善髋部关节功能,降低抑郁程度,有推广与应用的价值和意义。
1 凡芸,杜兆辉,丁燕. Barthel指数在老年分级护理评估中的应用.中国老年学杂志,2012,32:4545-4546.
2 周海林.系统康复训练对老年股骨颈骨折髋关节置换术后髋关节功能的影响.中国老年学杂志,2011,31:4063-4065.
3 李红,张丽珍. 膝关节骨关节炎疼痛急性加重的中西医结合护理.中国中医急症,2013,22:170-171.
4 王新琛,丁丽敏,季光芬.疼痛教育在骨折患者术后疼痛护理中的应用效果. 中国乡村医药,2013,20:74-75.
5 李省伟,伍书氏. 浅析创伤性髋关节骨折脱位的临床治疗.中外医学研究,2012,10:112.
6 严佳成,李登斐,陈秀玲,等.人工髋关节置 换术后患者生活质量及其影响因素的研究.中国现代医生,2011,49:97-99.
7 郭向丽,张海青,刘彩霞.老年髋部骨折患者术后持续性护理干预对肢体功能康复的研究.全科护理,2013,11:971.
8 李自然,全银凤,朱少合.家庭康复护理对于老年髋部骨折术后功能恢复的效果分析. 临床医学工程,2012,19:2210.
9 蔡建丽,李怀富,阮国锋,等.老年髋部骨折患者自我效能的康复护理干预.中国实用医药,2010,5:172.
10 刘春辉,刘申,祝墡珠,等.60岁及以上社区居民老年抑郁量表评分调查分析.中华全科医师杂志,2010,9:783-785.
11 曹晓珊.家庭康复护理对于老年髋部骨折术后功能恢复的效果分析.吉林医学,2014,35:879-880.
12 Hida T,Ishiguro N,Shimokata H,et al.High prevalence of sarcopenia and reduced leg muscle mass in Japanese patients immediately after a hip fracture.Geriatr Gerontol Int,2013,13:413-420.
10.3969/j.issn.1002-7386.2016.08.053
442000 湖北省十堰市太和医院 湖北医药学院附属医院老年病科
R 473.6
A
1002-7386(2016)08-1278-03
2015-10-22)
