经鼻导管高流量加温湿化正压通气治疗新生儿呼吸窘迫综合征的临床疗效观察
2016-05-09刘娟,曾玲
刘 娟,曾 玲
438000湖北省黄冈市中心医院新生儿科
·适宜技能·
经鼻导管高流量加温湿化正压通气治疗新生儿呼吸窘迫综合征的临床疗效观察
刘 娟,曾 玲
438000湖北省黄冈市中心医院新生儿科
【摘要】目的观察经鼻导管高流量加温湿化正压通气(HHFNC)治疗新生儿呼吸窘迫综合征(NRDS)的临床疗效。方法选取黄冈市中心医院2014年4月—2015年4月收治的NRDS患儿61例,按照就诊时间分为对照组30例与观察组31例。两组患儿均给予猪肺磷脂注射液治疗,对照组患儿在此基础上给予经鼻持续气道正压通气(NCPAP)治疗,观察组患儿在此基础上给予HHFNC治疗。比较两组患儿治疗前及治疗12 h、24 h、72 h动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、血氧饱和度(SaO2)和氧合指数,氧疗时间、住院时间、开始母乳喂养时间及治疗期间并发症发生率。结果两组患儿治疗前及治疗12 h、24 h、72 h PaO2和PaCO2比较,差异无统计学意义(P>0.05);治疗12 h、24 h、72 h两组患儿PaO2均高于治疗前,PaCO2均低于治疗前(P<0.05)。两组患儿治疗前SaO2及氧合指数比较,差异无统计学意义(P>0.05);观察组患儿治疗12 h、24 h、72 h SaO2及氧合指数均高于对照组(P<0.05);治疗12 h、24 h、72 h两组患儿SaO2和氧合指数均高于治疗前(P<0.05)。观察组患儿氧疗时间、住院时间及开始母乳喂养时间均短于对照组(P<0.05)。观察组患儿并发症发生率为9.6%,低于对照组的33.3%(P<0.05)。结论HHFNC治疗NRDS患儿的临床疗效确切,能有效改善患儿氧合状态,缩短氧疗时间、住院时间及开始母乳喂养时间,降低并发症发生率。
【关键词】呼吸窘迫综合征,新生儿;经鼻导管高流量加温湿化正压通气;治疗结果
刘娟,曾玲.经鼻导管高流量加温湿化正压通气治疗新生儿呼吸窘迫综合征的临床疗效观察[J].实用心脑肺血管病杂志,2016,24(3):117-120.[www.syxnf.net]
Liu J,Zeng L.Clinical effect of heating and humidifying high-flow positive pressure ventilation through nasal catheter on neonatal respiratory distress syndrome[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2016,24(3):117-120.
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)是由于新生儿肺泡表面活性物质(pulmonary surfactant,PS)分泌不足或肺发育不全导致的呼吸窘迫,又称为肺透明膜病,主要临床表现为呼吸衰竭、进行性呼吸困难、发绀、呻吟[1-2]。NRDS的病死率较高,占所有新生儿死亡原因的50%~70%,且位居早产儿死亡原因首位[3]。除了早期应用PS、激素等药物促进肺发育外[4],呼吸支持亦为辅助治疗NRDS的重要方法。呼吸支持主要分为有创呼吸支持和无创呼吸支持,有创呼吸支持主要为气管插管机械通气,虽能迅速改善机体缺氧状态,但其并发症较多,对患儿的预后影响较大;无创呼吸支持主要为经鼻持续气道正压通气(nasal continuous positive airway pressure,NCPAP)与经鼻导管高流量加温湿化正压通气(humidified high flow nasal cannula,HHFNC)[5]。本研究旨在观察HHFNC治疗NRDS的临床疗效,现报道如下。
1资料与方法
1.1一般资料选取黄冈市中心医院2014年4月—2015年4月收治的NRDS患儿61例,按照就诊时间分为对照组30例与观察组31例。两组患儿性别、胎龄、出生至治疗时间、体质量、PS应用时间、娩出方式比较,差异无统计学意义(P>0.05,见表1),具有可比性。本研究经黄冈市中心医院伦理委员会批准,患儿家属均知情同意并签署知情同意书。
1.2纳入与排除标准纳入标准:(1)符合呼吸窘迫综合征的临床诊断标准[6];(2)胸片检查提示为Ⅱ度、Ⅲ度NRDS;(3)患儿出生至治疗时间<12 h。排除标准:(1)先天性呼吸道畸形、唇腭裂、Pierre-Robin综合征、先天性膈疝、先天性肺发育不全及先天性心脏病患儿;(2)败血症、重度感染、缺血缺氧性脑病、宫内窒息患儿。
1.3治疗方法两组患儿均给予猪肺磷脂注射液(商品名:固尔苏,生产厂家:意大利凯西制药公司,国药准字H20030598)治疗,猪肺磷脂注射液70 mg/kg经气管插管一次性滴入,气囊加压给氧1~2 min后拔出气管插管,随后给予无创呼吸支持[7]。对照组患儿在此基础上给予NCPAP治疗,呼吸机(英国EME公司,Infant Flow System)参数设置:吸入氧浓度(FiO2)30%~40%,氧流量3~6 L/min,呼气末正压5~7 cm H2O(1 cm H2O=0.098 kPa)。观察组患儿在此基础上给予HHFNC治疗,空氧混合器(美国BIRD公司)连接鼻导管吸氧系统(新西兰费雪派克公司,Optiflow),并选择适合新生儿的鼻塞,呼吸机参数设置:FiO2为30%~40%,氧流量6~8 L/min,加温至37 ℃。
1.4观察指标比较两组患儿治疗前及治疗12 h、24 h、72 h动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、血氧饱和度(SaO2)和氧合指数,氧疗时间、住院时间、开始母乳喂养时间及治疗期间并发症发生率。

2结果
2.1两组患者治疗前及治疗12h、24h、72hPaO2和PaCO2比较两组患儿治疗前及治疗12h、24h、72hPaO2和PaCO2比较,差异无统计学意义(P>0.05);治疗12h、24h、72h两组患儿PaO2均高于治疗前,PaCO2均低于治疗前,差异有统计学意义(P<0.05,见表2)。
2.2两组患者治疗前及治疗12h、24h、72hSaO2和氧合指数比较两组患儿治疗前SaO2及氧合指数比较,差异无统计学意义(P>0.05);观察组患儿治疗12h、24h、72hSaO2及氧合指数均高于对照组,差异有统计学意义(P<0.05);治疗12h、24h、72h两组患儿SaO2和氧合指数均高于治疗前,差异有统计学意义(P<0.05,见表3)。
2.3两组患儿氧疗时间、住院时间、开始母乳喂养时间比较观察组患儿氧疗时间、住院时间及开始母乳喂养时间均短于对照组,差异有统计学意义(P<0.05,见表4)。
表4两组患儿氧疗时间、住院时间、开始母乳喂养时间比较

Table4Comparisonofdurationofoxygentherapy,hospitalstaysandtimetostartbreastfeedingbetweenthetwogroups
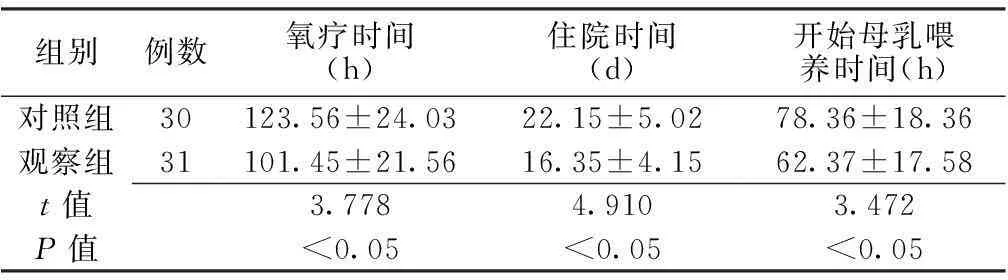
组别例数氧疗时间(h)住院时间(d)开始母乳喂养时间(h)对照组30123.56±24.0322.15±5.0278.36±18.36观察组31101.45±21.5616.35±4.1562.37±17.58t值3.7784.9103.472P值<0.05<0.05<0.05
2.4两组患儿并发症发生率比较观察组患儿并发症发生率为9.6%,低于对照组的33.3%,差异有统计学意义(χ2=5.088,P<0.05,见表5)。

表5 两组患儿并发症发生情况〔n(%)〕

表1 两组患儿一般资料比较
注:a为χ2值;PS=肺表面活性物质
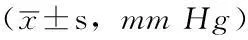
表2 两组患者治疗前及治疗12 h、24 h、72 h PaO2和PaCO2比较
注:PaO2=动脉血氧分压,PaCO2=动脉血二氧化碳分压;与治疗前比较,aP<0.05;1 mm Hg=0.133 kPa
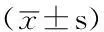
表3 两组患者治疗前及治疗12 h、24 h、72 h SaO2和氧合指数比较
注:SaO2=血氧饱和度;与治疗前比较,aP<0.05
3讨论
NRDS是新生儿常见的呼吸系统疾病之一,其发病率随患儿胎龄减小而升高。NRDS的主要病因为自身PS分泌不足或早产导致的肺发育不全引发急性缺氧及二氧化碳潴留,肺泡毛细血管通透性增强而导致液体漏出,肺间质水肿、纤维蛋白沉积而导致肺泡表面形成透明膜,从而加重二氧化碳潴留、缺氧、酸中毒,进一步抑制PS分泌,加重呼吸窘迫。目前临床常用的NRDS治疗方法除人工合成的PS外,还采用呼吸支持作为辅助治疗[8]。呼吸支持分为有创呼吸支持与无创呼吸支持,有创呼吸支持主要是指气管插管机械通气,但近年来随着相关研究的不断深入,发现有创机械通气会造成声门下狭窄、支气管损伤、呼吸机相关性肺炎,而较大的剪切力会造成新生儿肺部发生慢性损伤[9]。无创呼吸支持有较好的辅助呼吸作用,其能有效阻止肺泡塌陷、提高氧合指数,改善新生儿肺通气/换气状态[10]。为此,本研究比较了NCPAP和HHFNC治疗NRDS患儿的临床疗效,旨在为NRDS患儿的临床治疗提供参考。
NCPAP是近年来无创呼吸支持的主要方式,其可有效维持新生儿肺泡处于扩张状态,防止肺泡塌陷,改善急性缺氧状态;同时NCPAP可使气道持续保持正压,减轻肺间质蛋白渗出,具有维持PS稳定的作用[11-12]。HHFNC是一种由鼻导管提供加温高流量氧气而产生正压通气的无创呼吸支持方法,目前其在新生儿重症监护室较常用[13]。有研究发现,当鼻导管氧流量为1~2 L/min时会产生正性扩张压力,当氧流量增至8 L/min时产生的正性扩张压力可达5 cm H2O。HHFNC与NCPAP相比优点[13-15]如下:(1)吸入的氧气经过加温湿化后可增加肺顺应性,扩张支气管而降低气道阻力,同时减轻患儿热量消耗,改善支气管痉挛;(2)加温湿化的氧气与干燥低温的氧气相比不易造成鼻黏膜、呼吸道黏膜损伤,可在一定程度上减少并发症发生率;(3)HHFNC装置简易,可减少患儿面部损伤。
本研究结果显示,两组患儿治疗前及治疗12 h、24 h、72 h PaO2和PaCO2间无差异;治疗12 h、24 h、72 h两组患儿PaO2均高于治疗前,PaCO2均低于治疗前;表明NCPAP和HHFNC均能改善NRDS患儿的PaO2和PaCO2。有研究显示,氧合指数可作为心肺功能恢复的预测指标[16]。两组患儿治疗前SaO2及氧合指数间无差异;观察组患儿治疗12 h、24 h、72 h SaO2及氧合指数均高于对照组;治疗12 h、24 h、72 h两组患儿SaO2和氧合指数均高于治疗前;表明NCPAP和HHFNC均能改善NRDS患儿的SaO2及氧合指数,但HHFNC的改善作用更明显。观察组患儿氧疗时间、住院时间及开始母乳喂养时间均短于对照组,治疗期间并发症发生率低于对照组。有研究显示,持续行NCPAP易造成患儿腹胀,而腹胀会延长患儿开始母乳喂养时间,患儿应尽早接受母乳喂养以提高呼吸肌收缩能力,促进其恢复[17]。
综上所述,HHFNC治疗NRDS患儿的临床疗效确切,能有效改善患儿氧合状态,缩短氧疗时间、住院时间及开始母乳喂养时间,降低并发症发生率。但本研究样本量较小,其有效性及安全性仍需大样本量研究进一步证实。
参考文献
[1]黄国盛,谭毅.新生儿呼吸窘迫综合征的治疗进展[J].中国临床新医学,2014,7(11):1078-1081.
[2]龚兆荣,王艳丽,陈运彬,等.不同机械通气方式治疗重症新生儿呼吸窘迫综合征近远期效果观察[J].中国新生儿科杂志,2015,30(4):277-281.
[3]江建华,肖玲,米思露,等.肺泡表面活性物质联合经鼻气道持续正压通气治疗新生儿呼吸窘迫综合征的疗效观察[J].中国医药科学,2015,5(16):14-17.
[4]徐嘉莉,钟晓云.肺表面活性物质治疗新生儿呼吸窘迫综合征的疗效观察[J].儿科药学杂志,2015,21(10):18-20.
[5]甘小庄,宋国维.欧洲新生儿呼吸窘迫综合征治疗共识指南介绍[J].实用儿科临床杂志,2008,23(14):1136-1140.
[6]常立文,李文斌.新生儿急性肺损伤/急性呼吸窘迫综合征[J].中华实用儿科临床杂志,2007,22(2):84-86.
[7]陶莉,周伟.新生儿呼吸窘迫综合征的表面活性物质替代治疗指南[J].实用儿科临床杂志,2009,24(2):157-160.
[8]信军.机械通气联合肺表面活性剂治疗新生儿呼吸窘迫综合征的临床研究[J].中国实用医药,2012,7(12):120-121.
[9]赵媛,李娟.早产儿机械通气治疗的研究进展[J].中国小儿急救医学,2010,17(1):74-77.
[10]张文平,马利军.无创正压通气治疗急性肺损伤/急性呼吸窘迫综合征研究进展[J].内科急危重症杂志,2011,28(1):39-40.
[11]王欣,刘翠青.无创经鼻正压通气与常规正压通气治疗新生儿呼吸窘迫综合征的比较[J].中国新生儿科杂志,2013,28(1):12-16.
[12]郭立峰.经鼻导管高流量加温湿化正压通气治疗新生儿呼吸窘迫综合征临床研究[J].中国妇幼保健,2015,30(18):3082-3084.
[13]刘翠青,夏耀方,江雨桐,等.加温湿化高流量经鼻导管正压通气治疗新生儿呼吸窘迫综合征[J].中华围产医学杂志,2013,16(4):240-243.
[14]江雨桐.经鼻导管高流量加温湿化正压通气和经鼻持续正压通气治疗新生儿呼吸窘迫综合征疗效比较[D].石家庄:河北医科大学,2013.
[15]卢炜.加热湿化高流量鼻导管辅助通气治疗新生儿呼吸窘迫综合征观察[J].江西医药,2015,28(6):557-558.
[16]崔倩,越志伶.呼气末正压与吸入氧浓度标准值在定义急性呼吸窘迫综合征中的作用[J].中国中西医结合急救杂志,2011,17(6):26-27.
[17]陈佳,高薇薇,许芳,等.两种辅助通气方式治疗极低出生体重儿呼吸窘迫综合征临床疗效分析[J].中国当代儿科杂志,2015,17(8):847-851.
(本文编辑:毛亚敏)
Clinical Effect of Heating and Humidifying High-flow Positive Pressure Ventilation Through Nasal Catheter on Neonatal Respiratory Distress Syndrome
LIUJuan,ZENGLing.DepartmentofPediatrics,theCentralHospitalofHuanggang,Huanggang438000,China
【Abstract】Objective To explore the clinical effect of heating and humidifying high-flow positive pressure ventilation through nasal catheter on neonatal respiratory distress syndrome.Methods A total of 61 newborns with neonatal respiratory distress syndrome were selected in the Central Hospital of Huanggang from April 2014 to April 2015,and they were divided into control group(n=30)and observation group(n=31)according to visiting sequence.Based on pig lung phospholipids injection,newborns of control group were given extra nasal continuous positive airway pressure ventilation,while newborns of observation group were given extra heating and humidifying high-flow positive pressure ventilation through nasal catheter. PaO2,PaCO2,SaO2 and PaO2/FiO2 before treatment and after 12 hours,24 hours,72 hours of treatment,duration of oxygen therapy,hospital stays,time to start breastfeeding and incidence of complications during treatment were compared between the two groups.Results No statistically significant differences of PaO2 or PaCO2 was found between the two groups before treatment or after 12 hours,24 hours,72 hours of treatment(P>0.05);PaO2 of of both groups after 12 hours,24 hours,72 hours of treatment was statistically significantly higher than that before treatment,respectively,while SaO2 and PaCO2 both groups after 12 hours,24 hours,72 hours of treatment was statistically significantly lower than that before treatment,respectively(P<0.05).No statistically significant differences of SaO2 or PaO2/FiO2 was found between the two groups before treatment(P>0.05),while PaO2/FiO2 of observation group were statistically significantly higher than those of control group after 12 hours,24 hours,72 hours of treatment(P<0.05);SaO2 and PaO2/FiO2 of both groups after 12 hours,24 hours,72 hours of treatment were statistically significantly higher than those before treatment(P<0.05).Duration of oxygen therapy,hospital stays and time to start breastfeeding of observation group were statistically significantly shorter than those of control group(P<0.05).The incidence of complications of observation group was 9.6% during treatment,was statistically significantly lower than that of control group of 33.3%(P<0.05).ConclusionHeating and humidifying high-flow positive pressure ventilation through nasal catheter has certain clinical effect in treating neonatal respiratory distress syndrome,can effectively improve the oxygenation state,shorten the duration of oxygen therapy,hospital stays and time to start breastfeeding,reduce the incidence of complications.
【Key words】Respiratory distress syndrome,newborn;Humidified high flow nasal cannula;Treatment outcome
(收稿日期:2015-12-05;修回日期:2016-03-03)
【中图分类号】R 722.12
【文献标识码】B
doi:10.3969/j.issn.1008-5971.2016.03.035
通信作者:曾玲,438000湖北省黄冈市中心医院新生儿科;E-mail:liujuan197309@163.com
基金项目:湖北省自然科学基金资助项目(2013FFB04310)
