非结核分枝杆菌椎管内感染1例报道
2016-04-25王丹妮,李宇,崔晓宇等
·病例报告·
非结核分枝杆菌椎管内感染1例报道
王丹妮,李宇,崔晓宇,王宝坤,石英
沈阳军区总医院 骨科,辽宁 沈阳110016
关键词:非结核分枝杆菌;分枝杆菌;椎管内感染
Key words:Nontuberculous mycobacterium;Mycobacterium;Spinal canal infection
DOI∶10.16048/j.issn.2095-5561.2016.02.16
非结核分枝杆菌(nontuberculous mycobacteria,NTM)是分枝杆菌属内除结核分枝杆菌(mycobacterium,MTB)复合群(菌种包括结核、牛、非洲和田鼠分枝杆菌)和麻风分枝杆菌以外的其他分枝杆菌[1]。NTM属于条件致病菌,可通过胃肠道、呼吸道、皮肤等多种途径侵入人体肺脏、淋巴结、骨骼、关节、皮肤和软组织等器官,感染引起NTM肺病、NTM淋巴结病、NTM皮肤病、其他NTM病(如滑膜、滑囊、腱鞘、关节、手深部、骨和骨髓)等,严重时还可造成全身播散性疾病[1]。其中,导致椎管内感染者极为罕见。沈阳军区总医院骨科在临床工作中收治1例非结核分枝杆菌椎管内感染。现报道如下。
1病例报告
1.1患者基本情况患者女性,25岁。2014年1月24日起无诱因出现胸背部疼痛,棘突间疼痛明显,连续发热,体温最高达41℃,无头晕、头痛,无咳嗽、咳痰,无咽痛、流涕、鼻塞、乏力等症状,于当地医院未明确诊断,给予氨曲南抗感染治疗症状未见缓解。2014年2月6日患者突然出现双下肢麻木无力,行走费力,排尿困难,于2014年2月7日转诊至我院。
1.2入院查体强迫体位,T3~T8水平棘突间、椎旁压痛及叩击痛阳性,局部皮温高,无破溃,双上肢肌力正常,双下肢肌力为左/右=3+/3-级,剑突下2横指平面以下躯干及双下肢深浅感觉迟钝,鞍区感觉迟钝。双侧膝腱、跟腱反射活跃。双侧霍夫曼(Hoffmann)征(-),双侧巴彬斯基(Babinski征)(+)。胸椎MRI检查提示:T4~T7水平椎管硬膜外病变,考虑炎性病变合并脓肿形成、左侧竖脊肌及T6椎体受累。见图1。入院检验结果:白细胞计数12.5×109个/L,中性粒细胞百分比73.1%,中性粒细胞计数9.1×109个/L,血沉61 mm/h,C-反应蛋白188 mg/L,血清结核杆菌抗体弱阳性,布氏杆菌凝集试验阴性。入院后再次发热时,行血培养涂片,见革兰阳性球菌,考虑患者为椎管内感染,给予每8 h静脉滴注亚胺培南西司他丁500 mg。
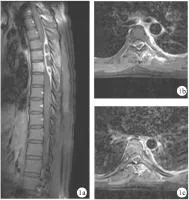
图1术前胸椎MRI增强影像
(a.胸椎MRI矢状位增强可见T4~T7椎管占位病变,病变未均匀强化;b,c.胸椎MRI平扫可见椎管占位严重压迫胸髓,病变无强化)
1.3手术治疗因患者椎管内脓肿巨大,已出现双下肢感觉迟钝,于2014年2月8日急诊全麻下行胸椎管占位病变探查、清除术。术中显露过程中见左侧椎旁肌间脓肿形成,切除椎板后见椎管内脓肿形成,脓苔附着于硬膜上,彻底去除椎管内脓肿,同时取标本进行一般细菌涂片、抗酸杆菌染色、真菌培养。见图2。
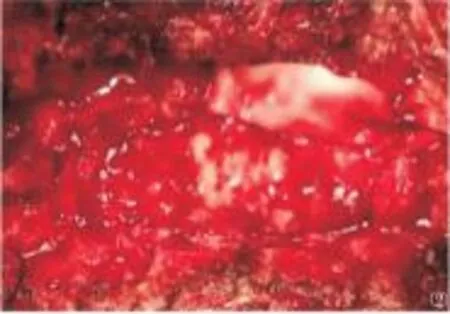
图2 胸椎管脓肿(术中直视所见胸椎管内脓肿形成,脊髓受压)
1.4术后处理及检查结果考虑患者术前血培养为革兰阳性球菌,术后以生理盐水+头孢唑啉钠术区持续灌洗引流。术后患者双下肢神经症状明显改善,且体温恢复正常。2014年2月9日,术前血培养结果为部分耐药金黄色葡萄球菌,调整抗生素为每12 h静脉滴注万古霉素1 000 mg。2014年2月10日,术中标本细菌学结果同术前血培养。术后病理结果:慢性肉芽肿性炎并化脓性感染。2014年2月17日,患者再次持续发热,体温最高达39℃。实验室检查结果提示:白细胞5.7×109个/L,中性粒细胞百分比65.2%,中性粒细胞计数3.7×109个/L,血沉54 mm/h,C-反应蛋白9.51 mg/L。患者发热原因未知,遂行血液细菌学培养、连续3 d术区灌洗液细菌培养、灌洗液分枝杆菌鉴定应用晶芯分枝杆菌菌种鉴定试剂盒(博奥生物集团有限公司)。2014年2月25日,血培养及灌洗液培养未见细菌生长,但结核分枝杆菌鉴定提示:龟/脓分枝杆菌。诊断:椎管内及椎旁软组织混合感染(金黄色葡萄球菌及龟/脓分枝杆菌),调整抗生素为莫西沙星250 mg、静脉滴注1次/d,克拉霉素缓释片 0.5 g、口服1次/d。调整抗生素后,患者即体温恢复正常。
1.5术后随访治疗8周后患者体温正常,切口愈合良好,无局部破溃,双下肢肌力恢复至4~5级,可独立行走。术后复查胸椎MRI提示:椎管占位已清除,胸髓无压迫。实验室检查结果提示:白细胞4.4×109个/L,中性粒细胞百分比37.2%,中性粒细胞计数1.6×109个/L,血沉11 mm/h,C-反应蛋白2.06 mg/L,改抗生素为莫西沙星0.4 g、口服1次/d,克拉霉素缓释片 0.5 g、口服 1次/d,患者出院,继续服药治疗。术后4个月门诊复查时,血象及C-反应蛋白均正常。见图3。

图3术后胸椎MRI平扫影像
(a.胸椎MRI矢状位可见T4~T7椎管占位病变已清除,脊髓无压迫,病变未均匀强化;b,c.胸椎MRI平扫可见椎管占位已解除,胸髓无压迫)
2讨论
NTM广泛存在于水、土壤及灰尘等自然环境中。目前普遍认为,人可以从环境中感染NTM而致病,水和土壤是重要传播途径[2-3]。NTM因其感染菌种及受累组织不同,临床表现各异,其中NTM肺病最为常见,临床症状和体征与肺结核极为相似,但全身中毒症状较肺结核轻,如果未进行菌种鉴定,多数NTM肺病患者可能长期被误诊为肺结核病[1,4]。NTM还可引起皮肤及皮下组织病变以及播散性病变,甚至可以侵及滑膜、滑囊、腱鞘、关节、手深部、骨和骨髓导致病变[1,5]。其中NTM皮肤病,由偶发分枝杆菌、脓肿分枝杆菌、龟分枝杆菌、海分枝杆菌和溃疡分枝杆菌等引起,病变早期为急性炎症反应和渗出,随后可出现硬结、脓肿和窦道,病理改变包括渗出、增生和坏死性,常表现为肉芽肿性病变和非特异性慢性化脓性炎症,且多数迁延不愈[5-8]。
本例患者无明确外伤史,且无免疫抑制剂使用史,接触水、土壤等不明确。无皮肤局部表现,如硬结、渗出、斑块、窦道且迁延不愈等。早期细菌学检查检出,金黄色葡萄球菌,给予抗革兰阳性球菌有效,且血沉、血细胞分析、C-反应蛋白基本正常。但后期持续发热,考虑抗生素无效,多次行血液培养及术区灌洗液培养均未见细菌生长,抗感染治疗效果差。排除呼吸系统、消化系统疾病以及药物反应后,仍无法解释发热原因,提示应除外非特异性感染的可能性。行灌洗液分枝杆菌鉴定,连续3次鉴定均为阳性,分枝杆菌鉴定分型为龟/脓分枝杆菌(因分枝杆菌培养周期较长,未行培养基及药敏试验)。诊断非结核分枝杆菌感染明确。
脓肿分枝杆菌及龟分枝杆菌是引起皮肤、软组织和骨病的主要病原菌,且对多数抗结核药物有耐药性。体外药敏试验结果显示:脓肿分枝杆菌对克拉霉素、头孢西丁和喹诺酮类药物敏感[9-13],龟分枝杆菌对妥布霉素、克拉霉素、利奈唑胺和喹诺酮类药物敏感[8,10-13]。由于分子生物学水平尚无法分类区分鉴定脓肿与龟分枝杆菌,且两种分枝杆菌敏感药物基本相同,故临床治疗原则基本一致。
目前,对龟/脓肿分枝杆菌皮肤、软组织和骨病的推荐治疗方案为:至少两种敏感药物,如妥布霉素、克拉霉素和喹诺酮类药物等,疗程最少4个月,骨病患者的疗程至少6个月[14]。对于病灶广泛、脓肿形成及疗效不佳者需外科清创或异物清除处理[14-15]。本例患者使用克拉霉素及莫西沙星联合治疗,切口愈合良好无破溃,且停药后随诊提示愈合良好,无复发,取得良好的临床疗效。
本例患者病变侵及椎旁组织及椎管内,且脓肿已压迫脊髓,出现锥体束损害症状,有急诊清创探查减压手术指征,手术可清除病变,解除脊髓压迫,阻止脊髓损伤进展,为神经功能恢复创造条件,同时手术可进一步明确病变性质,并行病理检查进一步明确诊断。病变位于椎管内,术中操作需谨慎,预防硬膜破裂及脑脊液漏,一旦出现上述并发症将导致颅内感染危及患者生命。本例患者术前及术中按常规细菌感染设定手术预案,术中反复进行冲洗,同时置术区灌洗引流管,常规广谱抗生素冲洗(药敏结果回报后改用敏感抗生素)。根据引流液培养结果及患者炎症指标综合考虑拔除引流管时间[15]。本例患者在连续3次灌洗引流液细菌培养阴性,同时炎症指标正常后拔除引流管。拔除引流后出现高热,为未考虑到混合感染所致。
综上所述,非结核分枝杆菌感染临床较为少见,在临床工作中应对所取临床标本及时行非结核分枝杆菌培养及鉴定,为临床提供诊断及治疗依据。本例在鉴定过程中由于方法经验不足未能完成药敏实验,未能进一步探究菌种种属与抗生素临床疗效的相关性,有待于在今后的工作中进一步研究。
参考文献
[1]唐神结,高文.临床结核病学[M].北京:人民卫生出版社,2011:700-709.
[2]中华医学会结核病学分会.非结核分支杆菌病诊断与处理指南[J].中华结核和呼吸杂志,2000,23(11):650.
[3]Griffith DE,Aksamit T,Brown-Elliott BA,et al.An official ATS/IDSA statement:diagnosis,treatment,and prevention of nontuberculous mycobacterial diseases[J].Am J Respir Crit Care Med,2007,175(4):367-416.
[4]Kasperbauer SH,De Groote MA.The treatment of rapidly growing mycobacterial infections[J].Clin Chest Med,2015,36(1):67-78.
[5]Nguyen HH,Fadul N,Ashraf MS,et al.Osteomyelitis Infection of Mycobacterium marinum:A Case Report and Literature Review[J].Case Rep Infect Dis,2015:905-920.
[6]Seidl A,Lindeque B.Large joint osteoarticular infection caused by Mycobacterium arupense[J].Orthopedics,2014,37(9):e848-e850.
[7]Wang SH,Pancholi P.Mycobacterial skin and soft tissue infection[J].Curr Infect Dis Rep,2014,16(11):438.
[8]梁伟中,赵作钧,艾红梅,等.非结核分支杆菌相关皮肤及软组织感染研究进展[J].中国医药导刊,2011,13(4):568-570.
[9]Chihara S,Smith G,Petti CA.Carbapenem susceptibility patterns for clinical isolates of Mycobacterium abscessus determined by the Etest method[J]. J Clin Microbiol,2010,48(2):579-580.
[10]Egelund EF,Fennelly KP,Peloquin CA.Medications and monitoring in nontuberculous mycobacteria infections[J].Clin Chest Med,2015,36(1):55-66.
[11]吴海峰,吕翠环,张辉,等.非结核分枝杆菌耐药性分析[J].河北医药,2013,35(20):3105-3106.
[12]张学丽,肖红侠,吴琦.结核分枝杆菌L型的诱导及其对抗菌药物的敏感性[J].山东医药,2014,54(39):43-45.
[13]Bakhsh WR,Mesfin A.Mycobacterium kansasii infection of the spine in a patient with sarcoidosis:a case report and literature review[J].J Surg Orthop Adv,2014,23(3):162-165.
[14]中华医学会结核病学分会,《中华结核和呼吸杂志》编辑委员会.非结核分枝杆菌病诊断与治疗专家共识[J].中华结核和呼吸杂志,2012,35(8):572-580.
[15]卓超,钟南山.骨关节外科相关感染的抗菌药物应用[J].中华关节外科杂志(电子版),2014,8(6):817-819.
收稿日期:2015-04-17
文章编号:2095-5561(2016)02-0125-03
中图分类号:R378.91
文献标志码:B
