心电图对肺栓塞首诊的价值
2016-04-18徐升夏永庆
徐升 夏永庆
云南省楚雄彝族自治州人民医院急诊科,云南楚雄675000
心电图对肺栓塞首诊的价值
徐升 夏永庆
云南省楚雄彝族自治州人民医院急诊科,云南楚雄675000
目的了解心电图对肺栓塞诊断的临床价值。方法分析我院2013年9月~2015年9月经CTA确诊的55例肺栓塞心电图。结果肺栓塞心电图不典型,没有一个指标的发生率超过50%。SⅠQⅢTⅢ占30.9%;肺性P波占14.5%;电轴右偏占23.6%;顺钟向转位占34.5%;右束支传导阻滞占29.1%;avR导R增高占41.8%;右室高电压占23.6%;胸导T倒置从右到左“先渐深后渐浅”占49.1%;QRS电交替占36.4%;Sv1~v5钝挫占10.9%。结论合理看待心电图对肺栓塞诊断的临床价值:肺栓塞心电图的本质是右心压力负荷急剧升高导致的心电生理改变。心电图对肺栓塞的意义在于发现右室压力负荷急剧增加的证据,是启动相关确证检查的“扳机”。心电图对肺栓塞的意义:敏感性重于特异性。Dianiel心电图评分包含多项右室负荷急性增高指标,可提高肺栓塞诊断的特异性及敏感性。
肺栓塞;右心负荷;心电图;临床价值
心电图对肺栓塞的诊断价值,文献褒义居多[1],而临床实践证明“特异性、敏感性”不足、“假阳性、漏误诊”常发[1]。基层医院缺乏CTA或MRI等确诊条件。心电图是基层能及且价廉的检查。能否作为肺栓塞诊断工具,临床有两种极端观点:或没价值不可靠,或高估其单独使用诊断肺栓塞的价值。其原因在于未从病理生理角度理解肺栓塞心电图产生机制,从而夸大或忽略其临床价值。本文从病理生理和临床角度对55例肺栓塞心电图进行探讨,现报道如下。
1 资料与方法
1.1 一般资料
统计我院2013年9月~2015年9月经CTA确诊的55例肺栓塞患者心电图表现。其中男36例,女19例;年龄42~82岁,平均(62±12)岁。下肢静脉血栓史17例,静脉曲张史3例,单侧下肢肿病史15例,脑梗死后卧床史1例,外伤后卧床史1例。高血压25例,糖尿病7例,高脂血症4例,慢性阻塞性肺病14例。抽烟22例,饮酒13例。胸痛18例,胸闷39例,咯血9例;咳嗽24例;昏厥1例。
1.2 方法
依诺肝素钠注射液(杭州九源基因工程有限公司,规格:①0.4 mL∶4000 IU,国药准字H20064099。②0.6mL∶6000 IU,国药准字H20064067)4000~6000 IU,皮下注射,2次/d。典型病例经抗凝治疗后第2天DDimer及FDP即开始下降,一般3 d内降至一稳定的低限值,持续数天后渐变正常(图1)。症状缓解,生命征平稳后,以维持“INR 2-3”的标准院外服用“华法令”治疗半年。
1.3 观察指标
观察并记录心电图各导联波形、电压、时限及心率、心律、电轴、转位、传导阻滞。
1.4 统计学方法
采用SPSS17.0统计学软件进行统计,计数资料以[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 肺栓塞心电图不典型
未发现一个指标的发生率超过50%。SⅠQⅢTⅢ17例占30.9%,肺性P波8例占14.5%,电轴右偏13例占23.6%,顺钟向转位19例占34.5%,右束支传导阻滞16例占29.1%,avR导R增高23例占41.8%,右室高电压13例占23.6%,胸导T倒置从右到左“先渐深后渐浅”27例占49.1%,QRS电交替20例占36.4%,Sv1~v5钝挫6例占10.9%。房颤4例占7.3%,窦性心动过速8例占14.5%,治疗后QRS波幅渐升高及V1变RBBB各2例,各占3.6%;SⅠ4例占7.3%;SⅠ、QⅢ、QⅢTⅢ各1例,各占1.8%;SⅠQⅢ、SⅠTⅢ各6例,各占10.9%;Tv17例占12.7%;Tv1~v2、Tv1~v3各5例,各占9.1%;Tv1~v47例占12.7%;Tv1~v54例占7.3%;Tv1~v66例占10.9%;Tv2~v3、Tv2~v6各1例,各占1.8%。除“左室高电压”外,经抗凝治疗后近期心电图改变不显著,见表1。
2.2 肺栓塞抗凝治疗后凝血功能改善情况
典型病例D-Dimer及FDP在3 d内即降至低限值,维持数天后渐正常,见图1。
2.3 肺栓塞典型心电图
电轴右偏,右束支传导阻滞,顺钟向转位,肺性P波,SⅠQⅢTⅢ,avR导联R波增高,胸导联T波倒置,QRS电交替,见图2、3。
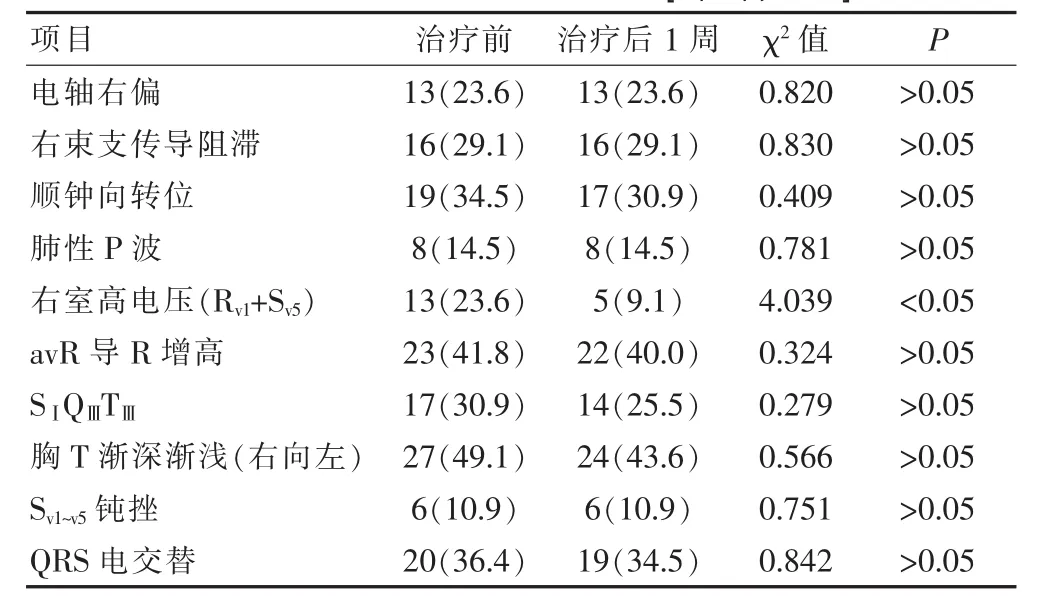
表1 肺栓塞心电图典型表现统计[n(%),n=55]
3 讨论
3.1 从病理生理角度理解肺栓塞心电图变化
3.1.1 肺栓塞典型心电图改变(图2)肺动脉栓塞时,由于肺动脉高压,右心负荷增大,右心容积扩张,供血相对不足,不同程度传导阻滞;右室除极落后于左室,出现典型心电图改变:电轴右偏、右束支传导阻滞、顺钟向转位、肺性P波、右室高电压、SⅠQⅢTⅢ、avR导联R波增高、胸导联T波倒置、QRS电交替。
3.1.2 肺栓塞心电图波形变化由右室压力负荷增加后心脏顺钟向转位所致在额面六轴系统,QRS正常心电向量方向指向左下。肺动脉栓塞时右心负荷增大,除极终末心电向量向右上转向;原为正向的波形,在肺栓塞时增加向下的负向波成份,如SⅠ、SⅡ、SⅢ、SavF、SavL,而原为负向的波形,增加向上的正向波成份,如RavR[2]。由于除极顺序异常,复极顺序也发生颠倒,表现在原为直立的T波,在肺栓塞时变倒置,如TⅢ。肺栓塞时右室负荷增大,左心容积受右心推挤变小,本应在avR位置出现的起始负向波,却“逆钟向转位”出现于Ⅲ导联,如QⅢ。上述变化以Ⅰ、Ⅲ导联最为典型,故SⅠQⅢTⅢ被推崇为肺栓塞的“特异表现”。虽然出现SⅠQⅢTⅢ时大都为肺栓塞所致;但从病理生理角度,引起右室负荷急剧增加的疾病,并不止肺栓塞一个。从传导的角度,亦可见于左后分支阻滞、正常变异等。故SⅠQⅢTⅢ并不具备特异性[3,4];但急性肺栓塞时发生机率相对较高,达30.9%。文献统计急性肺栓塞时SⅠQⅢTⅢ发生率>60%,敏感性约50%[5]。
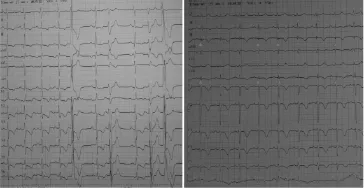
图2 肺栓塞典型心电图(a)

图3 肺栓塞典型心电图(b)
3.1.3 肺栓塞时右心负荷增大伴发右心定位区域出现T波倒置表现(图2、3)由于右心负荷较左心负荷急剧增大,受相对缺血影响导致胸导联T波倒置,从V1向V6方向倒置深度出现“先渐深后渐浅”变化。与文献[1,6,7]“由深变浅”描述稍有差别。
3.1.4 溶栓后T波倒置加深机制推测肺栓塞时右心处于相对缺血状态,局部心肌极化状态发生改变,故而出现胸导联T倒置。随时间推移侧支循环渐恢复,T倒置渐浅。溶栓再灌注后局部渗出、肿胀,局部代谢物、离子浓度变化,重建的细胞膜极化状态受冲击,T倒置加深。但在随后循环改善的大趋势下,细胞内外离子极化状态再次重整,T波倒置逐渐恢复至正常。
3.1.5 肺栓塞心电图QRS电交替现象(图2、3)肺栓塞时右心负荷增大,出现相对供血不足,导致右心容积、形态、电生理变化;出现左右心除极、复极不同步及右心各部之间的除极、复极不同步;表现为心电图的QRS波电交替现象。此外肺栓塞可致心包积液,心脏在液性心包中舒缩扭转时向量变化在对应时间点不完全一致,从而导致电交替现象[8-10]。
3.2 肺栓塞心电图不典型的机制
心电图改变多在肺栓塞后即刻出现且动态演变,数小时至数日内消失,呈一过性、多变性、非特异性,极易误诊[11]。
3.2.1 肺栓塞时心电图改变除受右心负荷急剧增加的影响,还受到原有左心基础病的制衡,本文高血压25例占45%。如原有左心负荷增大、左心容积增大、左心形态及传导阻滞改变,右心负荷的急剧变化将受到左心的制衡而变得不典型,在相应导联波形、电压、时间、电轴偏向、束支传导阻滞的定量变得不典型。故有左心基础病的患者,当波形不典型时,应考虑左心的制衡因素。
3.2.2 肺栓塞心电图随时间变化受体内纤溶机制激活及灭活的影响早期纤溶机制尚未激活,故检测不到D-Dimer及FDP的典型变化;后期纤溶机制已经灭活,也检测不到D-Dimer及FDP的典型变化[12]。以上均会对心电图判读结果产生怀疑。
3.2.3 肺栓塞心电图受抗凝及抗血小板的影响(图1)治疗后第2日即出现D-Dimer及FDP的显著下降,3 d内下降到稳定的低限值,再继续数天后渐变正常。故抗凝及抗血小板期间所测D-Dimer及FDP会对心电图判读产生干扰。
3.2.4 栓子影响心电图波形栓子的移动让肺栓塞面积、肺动脉压力、通气/血流比例失调程度随时处于动态变化中,从而影响心电图波形。
3.2.5 心肺自身调整心肺自身也处于适应性(神经、体液)调整变化之中,心电波形会随之变化。
3.2.6 肺栓塞时右心负荷加重及相伴心电波形处于动态变化中目前大多用普通体表心电图判读肺栓塞,而非动态心电图。扫描时间过短导致信息缺漏。“以点带面、以静态代动态”的监测方式导致肺栓塞心电图印象“不典型”。
3.3 肺栓塞心电图敏感性重于特异性
心电图对肺栓塞的意义,敏感性重于特异性。因为肺栓塞是短期内可危及生命的重病,应允许有一定的假阳性存在,目的是不漏诊肺栓塞。
3.4 系统评价心电图特征能提高肺栓塞诊断的特异性及敏感性
单凭个别心电图改变诊断肺栓塞易致“假阳性、误漏诊”。如果对心电图的重要特征进行系统评价,则可提高“敏感性、特异性”。Dianiel心电图评分包含多项右室负荷急性增高指标,可作为系统评价的重要工具[13]。
3.5 抗凝治疗的心电图近期好转率欠佳
单纯抗凝治疗后D-Dimer及FDP下降明显,典型病例3 d内即下降至稳定的低限值,PT及INR也逐渐升高。但心电图的近期好转率低于溶栓文献,推测抗凝“减栓”效果较溶栓差[14]。若无溶栓风险及禁忌,还是应该推崇溶栓治疗。
心电图对肺栓塞的价值在于发现右心负荷增大的间接证据,而非直接依靠心电图诊断肺栓塞。心电图对肺栓塞诊断“敏感性重于特异性”。遇不典型心电图时,要评价原有左心负荷增大对右心电生理的制衡影响以及病程不同阶段及抗凝治疗前后D-Dimer及FDP对心电图判读的影响。胸导联自V1向V6方向,T波“先渐深后渐浅”的变化,反映右心负荷增大导致的相对缺血状态及程度。电交替是肺栓塞所致右心负荷急性加重及心包积液的间接征象。不具备CTA、MRI等确诊检查条件时,应及早、反复描记心电图,动态观察,指标不能求全,注意微小变化和残留变化,最重要的是必须结合临床[15]。Dianiel心电图评分包含多项右室负荷急性增高指标,可提高肺栓塞诊断的特异性及敏感性。
[1]张兆国.高度关注心电图对急性肺栓塞的诊断价值[J].实用心电学杂志,2015,24(3):213-214.
[2]任春霖,高学霞.心电向量在心电图教学中的作用与应用[J].中国医学物理学杂志,2012,29(4):3586-3588.
[3]张海澄.肺栓塞的心电图表现及机制[J].临床心电学杂志,2003,12(2):69-70.
[4]张贵曼.急性肺栓塞患者早期心电图诊断价值分析[J].河北医药,2014,36(12):1814-1816.
[5]谭学瑞.SⅠQⅠTⅢ征[J].临床心电学杂志,2014,23(5):395.
[6]吴春华.急性肺栓塞心电图特点及临床分析[J].实用临床医药杂志,2015,19(1):147-160.
[7]杨亚飞,赵锐炜.心电图评分对急性肺栓塞危险程度的预测价值[J].中国现代医生,2015,53(14):11-13.
[8]武美秀.心脏电交替现象的发生机制与鉴别诊断[J].山东医药,2005,45(29):62.
[9]赵易.心脏电交替现象[J].心电学杂志,2005,24(2):116-119.
[10]俞晓珍,李珊.电交替2例分析[J].心电与循环,2015,34(5):361-362.
[11]乔汉勇,吴绍岚.心电图在急性肺栓塞诊断中的临床价值[J].世界最新医学信息文摘,2015,15(31):50-52.
[12]周奕,杨京华,刘双.622例急性肺栓塞患者的临床特点分析[J].心肺血管病杂志,2014,33(6):820-824.
[13]谷松涛,李月川,焦丽娜.Dianiel心电图评分在急性非大面积肺血栓栓塞症早期预后评估中的价值[J].天津医药,2012,40(12):1210-1213.
[14]李琳,秦保健.急性肺栓塞患者治疗前后心电图改变及其意义[J].实用心脑肺血管病杂志,2014,22(11):77-79.
[15]衣风,赵冲.肺栓塞心电图诊断及鉴别诊断分析[J].中国实用医药,2012,7(13):52-53.
Value of ECG in initial diagnosis of pulmonary embolism
XU Sheng XIA Yongqing
Departmentof Emergency,Yunnan Yi Autonomous Prefecture of Chuxiong People's Hospital,Chuxiong 675000,China
Objective To explore the clinical value of ECG in initial diagnosis of pulmonary embolism.M ethods The ECG of 55 cases of pulmonary embolism that were confirmed by CTA from September 2013 to September 2015 were analyzed.Results The ECG of pulmonary embolism was not typical,with no incidence rate of any indicator over 50%. The proportion of SⅠQⅢTⅢwas 30.9%;pulmonary p wave was 14.5%;right axis deviation was 23.6%;clockwise rotation was 34.5%,right bundle branch block was 29.1%;avR-lead R increase was 41.8%;high voltage of right ventricle was 23.6%;thorax-lead T inversion with right-to-left"first deepening and then lightening"was 49.1%;QRSelectrical alternation was 36.4%;and blunt Sv1-v5was 10.9%.Conclusion The clinical value of ECG in diagnosis of pulmonary embolism should be treated properly.Themechanism of ECG in pulmonary embolism is the sharp increase of right heart pressure load causing electrophysiological changes.The significance of ECG in pulmonary embolism is to discover the evidence of sharp increase of right heart load,which can be called the trigger to initiate related confirmative inspections.The significance of ECG in pulmonary embolism ismore about sensibility than specificity.Dianiel ECG scoring contains several indicators about sharp increase of right heart load,thus can improve the specificity and sensibility of the diagnosis of pulmonary embolism.
Pulmonary embolism;Right heart load;ECG;Clinical value
R563.5
B
1673-9701(2016)18-0095-04
2016-03-12)
