超声引导下连续腹横肌平面阻滞在腹腔镜结直肠手术术后镇痛的临床研究
2016-02-16秦朝生林育南刘敬臣
秦朝生 林育南 刘敬臣
(广西医科大学第一附属医院麻醉科,南宁市 530021)
·论 著·
超声引导下连续腹横肌平面阻滞在腹腔镜结直肠手术术后镇痛的临床研究
秦朝生 林育南 刘敬臣*
(广西医科大学第一附属医院麻醉科,南宁市 530021)
目的 探讨超声引导下侧腹部腋中线入路连续腹横肌平面阻滞对腹腔镜结直肠手术患者术后镇痛效果的影响。方法 择期全麻下行腹腔镜结直肠手术的患者80例,随机分为两组:腹横肌平面阻滞组(TAP组)40例和硬膜外镇痛组(PCEA组)40例。TAP组术毕行超声引导双侧腋中线水平入路TAP阻滞并置入导管,双侧总计给予0.375%罗哌卡因2.5 mg/kg,之后持续给予0.2%罗哌卡因6~8 ml/h至术后48 h;PCEA组给予0.15%罗哌卡因+3 μg/mL芬太尼行PCEA至术后48 h。记录术后2 h、6 h、12 h、24 h、36 h、48 h时患者安静和咳嗽时的VAS评分,记录术后TAP阻滞平面变化情况,同时记录患者开始下床活动时间、肛门排气时间、拔除导尿管时间等情况及相关不良反应和并发症。对两组患者术后镇痛总体满意度作调查回访。结果 两组患者手术时间、术中出血量、术中晶体输液量、术中输液总量比较,差异无统计学意义(P>0.05)。TAP组术中胶体液输注量少于PCEA组(P<0.05),神经阻滞操作时间长于PCEA组(P<0.05)。两组患者手术后VAS评分随时间不断下降,各时点咳嗽时的VAS评分均较安静时高,但TAP组与PCEA组安静及咳嗽状态下的VAS评分两组比较,差异均无统计学意义(P>0.05)。侧面腋中线水平入路TAP阻滞平面范围涉及T9~L1,术后各时点腹部感觉阻滞平面上、下界与术后2 h比较, 差异无统计学意义(P>0.05)。两组患者术后48 h曲马多使用率、术后肛门排气时间、下床活动时间及术后住院时间比较,差异无统计学意义(P>0.05),但是TAP组患者术后拔除尿管时间明显短于PCEA组(P<0.05)。PCEA组术后恶心呕吐发生率较高(P<0.05),下肢运动感觉障碍例数较TAP组明显增多(P<0.05)。两组镇痛不全率、镇痛失败率、患者满意度比较,差异无统计学意义(P>0.05)。结论 超声引导下,侧腹部腋中线入路持续TAP阻滞对腹腔镜结直肠手术患者能够提供持续有效的术后镇痛作用,术后不良反应发生率低。
超声引导;腹横肌平面;神经阻滞;腹腔镜;结直肠手术
腹腔镜结直肠手术因其创伤小、恢复快等特点已在临床广泛应用,但患者术后仍存在疼痛,部分甚至难以忍受;对于腹腔镜结直肠手术术后理想的镇痛方式至今尚无明确定论。大剂量全身性的静脉阿片类药物因其可引起一系列的副作用[1],逐渐被临床医生弃用。虽然椎管内镇痛效果明显,但有研究表明[2],其增加腔镜结直肠手术患者术后尿路感染的几率,增加患者的住院费用,甚至延长患者的住院时间。如果行硬膜外镇痛仅仅是为腔镜结直肠手术患者提供术后镇痛似乎是不必要的,甚至有时是不利的。研究表明[3,4],超声引导下腹横肌平面(transversus abdominis plane,TAP)阻滞可以成功阻滞腹部的外周疼痛信号的传导,有效缓解腹部疼痛。TAP阻滞可以作为一种重要的疼痛管理方式参与腹部手术术后多模式镇痛管理。但是,这些研究大多采用单次TAP阻滞,其作用时间相对有限而不能持续,因此,本研究探讨采用超声引导下侧面腋中线水平入路置入导管行连续TAP阻滞对腹腔镜结直肠手术术后镇痛效果的影响,同时观察其不良反应及相关并发症,并与硬膜外镇痛效果比较,评估其临床效果及可行性。
1 资料与方法
1.1 一般资料 选择2015年9月至2016年4月在我院择期全麻下行腹腔镜结直肠手术患者80例,年龄18~75岁,体重50~80 kg,身高150~175 cm,ASA分级Ⅰ~Ⅲ级,心、肺、肝、肾及凝血功能无明显异常。采用随机数字表法,将患者随机均分为腹横肌平面阻滞组(TAP组)和硬膜外镇痛组(PCEA组),各40例。由于术中外科手术方式改变及穿刺操作失败,TAP组有 5例、PCEA组有4例患者排除出研究观察病例,最终TAP组有35例患者,其中男22例,女13例,平均年龄(59.7±8.5)岁,体重(61.4±10.1)kg,身高(163.3±6.9)cm;PCEA组有36例患者,其中男21例,女15例,平均年龄(58.0±11.4)岁,体重(59.1±7.2)kg,身高(162.2±6.3)cm。两组患者术前一般情况比较,差异无统计学意义(P>0.05),具有可比性。本研究经本院医学伦理委员会批准。
1.2 纳入标准及排除标准
1.2.1 纳入标准 年龄大于18周岁,ASA分级Ⅰ~Ⅲ级,择期全麻醉下行腹腔镜结肠或直肠手术,心、肺、肝、肾和凝血功能无明显异常,签字同意自愿接受术后镇痛方案。
1.2.2 排除标准 Miles手术方式,麻醉药物过敏史,慢性疼痛病史,硬膜外穿刺禁忌,拒绝术后镇痛治疗。
1.3 研究方法
1.3.1 PCEA组 患者无术前用药。术前6 h禁食固体食物,术前2 h禁饮清液。入室后开放上肢静脉通路。常规监测患者ECG、BP、HR、SpO2。行L1~L2节段硬膜外穿刺并置管,硬膜外腔给予2%利多卡因3 mL试验剂量排除脊麻与血管内给药,然后间断5 min分别给予0.375%罗哌卡因(批号H20140763,AstraZeneca公司,瑞典)5 mL,共计10 mL,通过针刺腹部皮肤判断阻滞平面范围达T6~L1水平后行麻醉诱导。麻醉诱导:采用TCI模式(TCI-III-B型,威利方舟公司)依次输注丙泊酚血浆浓度3~5 μg/mL,瑞芬太尼血浆浓度3~6 μg/mL,待患者意识消失后给予顺阿曲库铵0.3 mg/kg,2 min后插入气管导管,接麻醉机行机械通气,维持PetCO2在35~45 mmHg。CO2气腹腹内压控制在15 mmHg以下。麻醉维持:术中采用TCI模式输注丙泊酚、瑞芬太尼,根据脑电双频指数 (BIS:40~60)调整麻醉药的流速,维持麻醉深度,按需给予顺阿曲库胺维持肌松。每1~1.5 h从硬膜外导管给予1/3~1/2首次剂量的0.375%罗哌卡因以维持硬膜外麻醉阻滞。手术结束后转PACU进一步复苏,并连接电子镇痛泵(江苏爱普科学仪器有限公司)行PCEA。PCEA配方:0.15%罗哌卡因+3 μg/mL芬太尼共计150 mL,参数设置:背景输注3~4 ml/h,PCA剂量2 mL,锁定时间为20 min。
1.3.2 TAP组 TAP组患者术前准备、麻醉诱导及术中全麻维持方案同PCEA组,同时,在气腹结束时静脉给予患者非甾体类抗炎药物注射用帕瑞昔布钠40 mg,在手术结束患者仍处于麻醉状态下行TAP阻滞。其具体方法如下:常规消毒皮肤、铺巾后,左手持无菌线性超声扫描探头(Sonosite M-turbo, HFL38x/13-6MHz探头,美国),右手持硬膜外穿刺针,超声探头开始放置于腹部髂嵴与肋缘之间的前外侧区域,然后探头向后引导定位于腋中线水平,进一步分辨清楚三层肌肉的结构及腹横肌平面层。穿刺针离探头1~2 cm垂直腋中线平面进针(超声平面内技术),实时成像技术让操作医生能够看清穿刺针通过不同肌肉层进入TAP过程,通过穿刺针注射少量盐水确定针尖位置,确认穿刺针放置正确后回抽无血,注入一定量的0.375%罗哌卡因(生理盐水稀释,双侧总计给予2.5 mg/kg),其在TAP成楔形扩散的超声影像。注药完毕后通过硬膜外穿刺针置入硬膜外钢丝导管并固定,导管在TAP留置长度为5~6 cm。用同样方法在对侧行TAP阻滞并置管固定。操作完毕后患者转PACU进一步麻醉复苏。待患者清醒后,通过针刺腹部皮肤判断阻滞平面范围,待阻滞效果确定后通过三通接头连接两根导管,并接镇痛泵持续泵注给药。TAP阻滞镇痛泵配方:0.2%罗哌卡因共计300 mL,参数设置:背景输注6~8 ml/h, PCA剂量6~8 mL,锁定时间为60 min。
1.4 观察指标 记录术后2 h、6 h、12 h、24 h、36 h、48 h时患者安静和运动(咳嗽)时的VAS评分(1~3分为轻度疼痛,4~6分为中度疼痛,7~10分为重度疼痛)以及各时点的生命体征情况;记录TAP阻滞后术后各时点腹部感觉阻滞平面范围;记录两组神经阻滞操作耗时,患者开始下床活动时间、肛门排气时间、拔除导尿管时间以及术后住院时间。同时观察患者术后48 h内恶心呕吐、下肢感觉及运动异常等不良反应。对两组患者术后镇痛总体满意度作调查回访。
1.5 统计学方法 采用SPSS 17.0统计学软件进行分析,符合正态分布的计量资料以均数±标准差(x±s)表示,组间各时点比较采用成组t检验,重复测量资料采用重复测量设计的方差分析;偏态分布的计量资料以中位数(四分位数间距)[M(Q)]表示,组间比较采用秩和检验;计数资料以百分率(%)表示,采用χ2检验;以P<0.05为差异有统计学意义。
2 结 果
2.1 术中情况比较 两组患者手术时间、术中出血量、术中晶体输液量、术中输液总量比较,差异无统计学意义(P>0.05)。TAP组术中胶体液输注量少于PCEA组(P<0.05),神经阻滞操作时间长于PCEA组(P<0.05)。见表1。
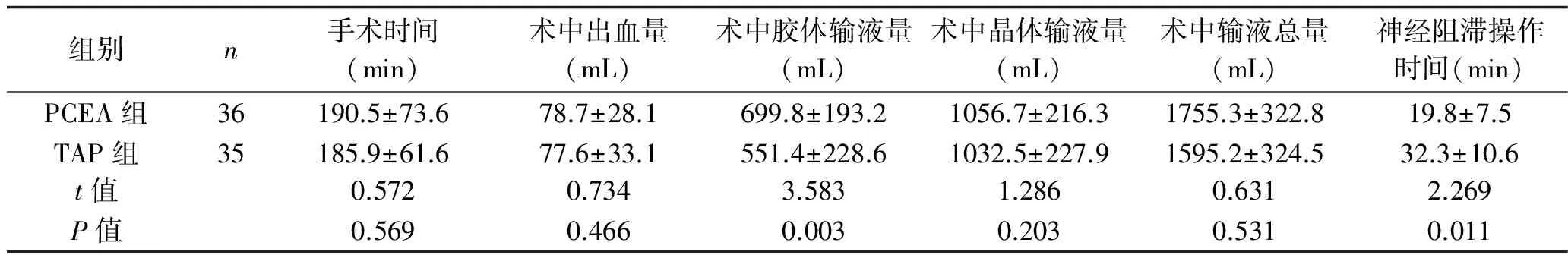
表1 两组患者术中情况的比较 (x±s)
2.2 VAS评分比较 两组患者手术后VAS评分随时间不断下降,各时点咳嗽时的VAS评分均较安静时高,但TAP组与PCEA组安静及咳嗽状态下的VAS评分两组比较,差异均无统计学意义(P>0.05)。见表2、图1。
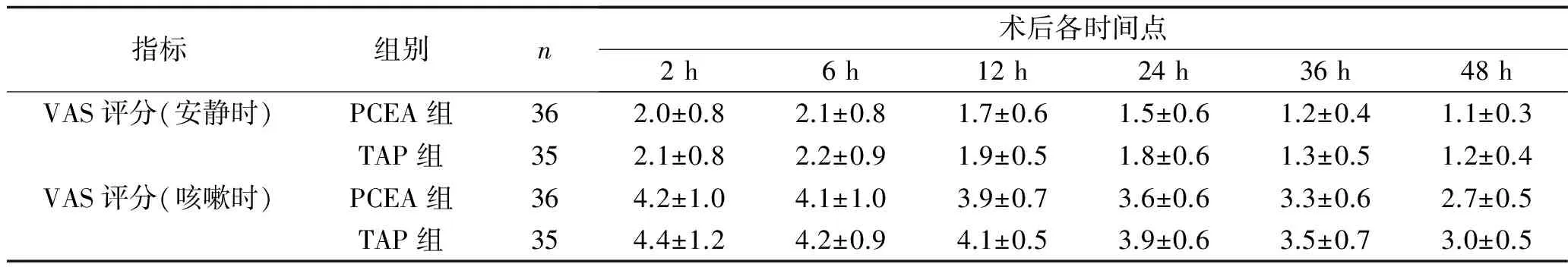
表2 两组患者术后各时间点VAS评分的比较 (x±s,分)
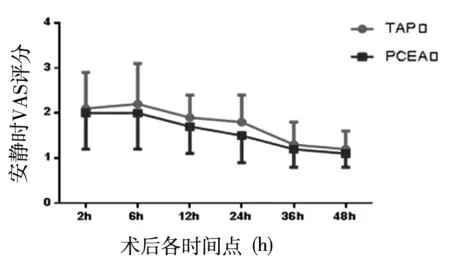
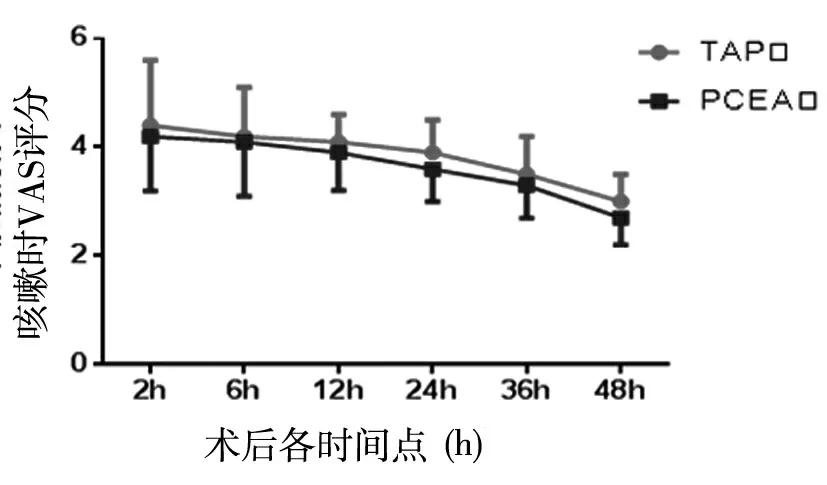
图1 两组患者术后各时间点安静及咳嗽时VAS评分
2.3 TAP阻滞术后各时间点阻滞平面 侧面腋中线水平入路TAP阻滞平面范围涉及T9~L1,术后各时点腹部感觉阻滞平面上、下界与术后2 h比较, 差异无统计学意义(P>0.05)。见表3。
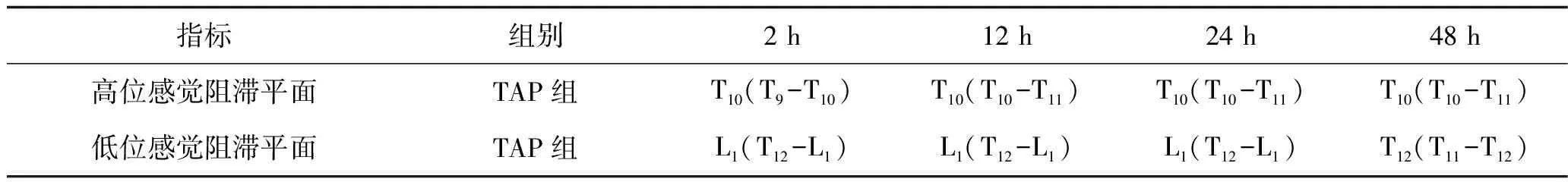
表3 TAP组患者术后不同时间点腹部阻滞平面分布情况 [n=35,M(Q)]
2.4 术后48 h曲马多使用及术后外科恢复情况比较 两组患者术后48 h曲马多使用率、术后肛门排气时间、下床活动时间及术后住院时间比较,差异无统计学意义(P>0.05),但是TAP组术后拔除尿管时间明显短于PCEA组(P<0.05)。见表4。
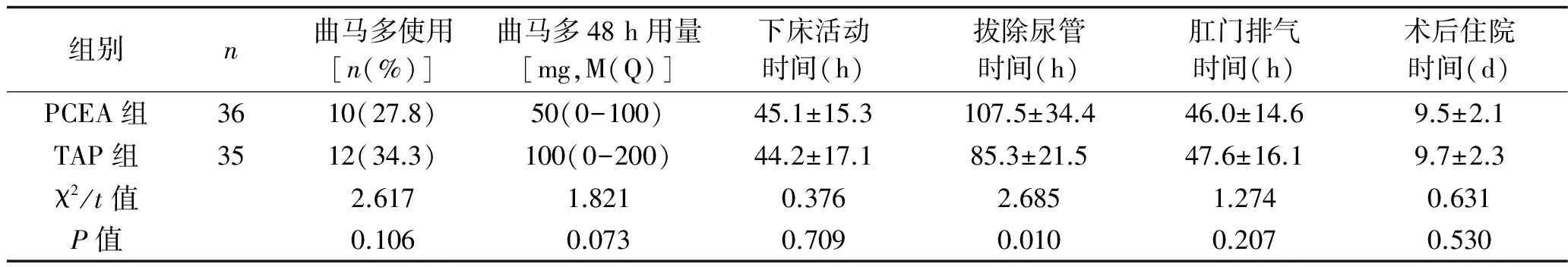
表4 两组患者术后48 h曲马多用量及术后外科恢复情况比较 (x±s)
2.5 阻滞成功率、术后不良反应及满意度比较 PCEA组术后恶心呕吐发生率较高(P<0.05),患者下肢运动感觉障碍例数较TAP组明显增多(P<0.05),PCEA组有4例患者术后发生低血压情况,两组比较,差异有统计学意义(P<0.05);两组镇痛不全率、镇痛失败率、患者满意度比较,差异无统计学意义(P>0.05)。见表5。
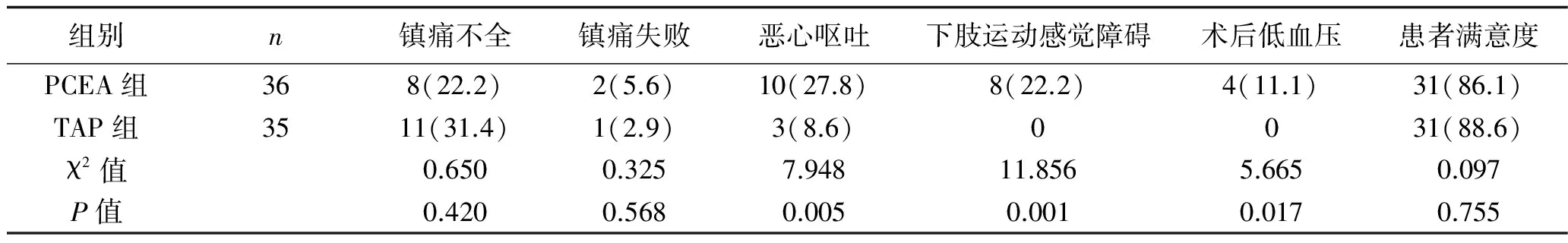
表5 两组成功率、术后不良反应及满意度比较 [n(%)]
3 讨 论
在超声技术的辅助下,使TAP阻滞的成功率和安全性都得到了极大的提高,TAP阻滞近年在临床逐渐流行。前腹部皮肤、肌肉及壁层腹膜由T7~L1脊神经的前支支配,这些脊神经离开椎间孔后沿腹横肌平面走行。研究表明[5],不同注射定位点的TAP阻滞可以影响局麻药的扩散进而影响TAP阻滞的效果,临床上根据手术类型不同而选择不同入路的TAP阻滞方式以达到最佳的阻滞效果[6]。同时,在志愿者使用布比卡因行单次TAP阻滞显示[7],TAP阻滞在4 h开始减退,在24 h阻滞效果完全消失。Gucev等[8]在剖宫产孕妇行TAP阻滞并置入导管,分别以每侧4 ml/h速度持续输注0.2%罗哌卡因行TAP阻滞至术后72 h,结果表明,持续TAP阻滞能提供持续完善的镇痛效果。
3.1 腹横肌平面阻滞的镇痛效果 本研究结果表明,TAP组患者术后VAS评分随各时间点逐渐下降,连续TAP阻滞可以成功阻滞腹部的外周疼痛信号的传导,并且术后可以维持一个相对固定的阻滞范围(T10~L1);同时,TAP组有3例转为开腹手术,其VAS评分与同组其他患者比较亦无明显差异,说明此种连续TAP阻滞方式对于下腹部开腹手术也有良好的镇痛效果,这也与之前的临床研究结果一致[9]。Carney等[5]的研究表明,臀后部(Petil三角)或侧面腋中线水平TAP阻滞可能通过其局麻药的椎旁间隙扩散而阻滞交感神经,对患者内脏疼痛也有一定抑制作用;同时,因为阻断了外周手术伤害性刺激的传导,避免了中枢神经敏化的形成,有助于预防痛觉过敏及感觉异常的发生。Niraj等[10]研究中,术后采用连续TAP阻滞并辅助规律口服非甾体类抗感染药物,其术后72 h镇痛效果并不劣于PCEA。
3.2 腹横肌平面阻滞的优势 由于TAP阻滞主要作用于外周神经疼痛信号的传导,对血流动力学的影响更少,术后低血压发生几率相对更低。同时,TAP阻滞并不影响患者下肢感觉运动功能障碍,并且不阻滞骶尾部神经,TAP组拔除导尿管的时间明显早于PCEA组。有研究分析[11],硬膜外术后镇痛似乎更有利于患者肠道功能的恢复,但TAP阻滞主要作用于前腹部躯体神经,并不影响肠道功能。本研究结果显示,两组患者胃肠功能恢复情况比较未见明显差异,TAP阻滞同样有助于患者早期进食,更早下床活动,利于康复。由于采用超声技术辅助,本研究中并没有发生血管内注药及腹腔内注射等并发症,超声引导下的TAP阻滞具有相对较高的安全性。两组操作耗时比较,TAP组明显要长于PCEA 组,这可能与TAP阻滞需要行双侧阻滞操作有关,以及课题组成员对于超声技术的掌握及操作的熟练程度也存在差异。 随着操作者熟练程度的不断提高,其操作耗时也逐渐下降。
3.3 腹横肌平面阻滞血药毒性 有研究认为[12],对于TAP阻滞给予局麻药的容量比浓度更加重要,建议给予低浓度而高容量的局麻药,一项关于罗哌卡因血药浓度分布研究[13],每名患者给予罗哌卡因3 mg/kg(用生理盐水稀释,每侧给予20 mL)。罗哌卡因血清中最高浓度出现在TAP阻滞后30 min,平均总浓度大于2.2 μg/mL长达90 min,其平均未结合的浓度是0.14 μg/mL,其中有10人的未结合浓度超过0.15 μg/mL,这个浓度被认为有潜在的系统毒性。但是,并没有观察到TAP阻滞相关的毒性反应发生。连续TAP阻滞的临床研究文献还比较少,连续TAP阻滞输注不同局麻药的浓度、剂量以及输注速度也还需在临床中加强研究和经验总结。在本研究中,并没有观察到患者局麻药毒性反应有关的相关症状或并发症。
综上所述,超声引导下侧腹部腋中线水平入路连续TAP阻滞对腹腔镜结直肠手术患者可以提供持续有效的术后镇痛作用,可明显缩短腹腔镜结直肠手术患者术后导尿管留置时间,且术后恶心、呕吐、下肢运动感觉障碍等不良反应发生率更低。
[1] Tvildiani D, Gegechkori K.Opioids:pharmacology,clinical uses and adverse effects[M].New York:nova science publishers,2012:75-94.
[2] Halabi WJ, Kang CY, Nguyen VQ, et al.Epidural analgesia in laparoscopic colorectal surgery: a nationwide analysis of use and outcomes[J].JAMA Surg,2014,149(2):130-136.
[3] Favuzza J, Delaney CP.Outcomes of discharge after elective laparoscopic colorectal surgery with transversus abdominis plane blocks and enhanced recovery pathway[J].J Am Coll Surg,2013,217(3):503-506.
[4] Favuzza J, Brady K, Delaney CP.Transversus abdominis plane blocks and enhanced recovery pathways: making the 23-h hospital stay a realistic goal after laparoscopic colorectal surgery[J].Surg Endosc,2013,27(7):2481-2486.
[5] Carney J, Finnerty O, Rauf J, et al.Studies on the spread of local anaesthetic solution in transversus abdominis plane blocks[J].Anaesthesia,2011,66(11):1023-1030.
[6] Hebbard P.TAP block nomenclature[J].Anaesthesia,2015,70(1):112-113.
[7] Mcdonnell JG, O'donnell BD, Farrell T, et al.Transversus abdominis plane block: a cadaveric and radiological evaluation[J].Reg Anesth Pain Med,2007,32(5):399-404.
[8] Gucev G, Yasui GM, Chang TY, et al.Bilateral ultrasound-guided continuous ilioinguinal-iliohypogastric block for pain relief after cesarean delivery[J].Anesth Analg,2008,106(4):1220-1222, table of contents.
[9] Abdallah FW, Chan VW, Brull R.Transversus abdominis plane block: a systematic review[J].Reg Anesth Pain Med,2012,37(2):193-209.
[10]Niraj G, Kelkar A, Hart E, et al.Comparison of analgesic efficacy of four-quadrant transversus abdominis plane (TAP) block and continuous posterior TAP analgesia with epidural analgesia in patients undergoing laparoscopic colorectal surgery: an open-label, randomised, non-inferiority trial[J].Anaesthesia,2014,69(4):348-355.
[11]Khan SA, Khokhar HA, Nasr AR, et al.Effect of epidural analgesia on bowel function in laparoscopic colorectal surgery: a systematic review and meta-analysis[J].Surg Endosc,2013,27(7):2581-2591.
[12]Finnerty O, Sharkey A, Mc Donnell JG.Transversus abdominis plane block for abdominal surgery[J].Minerva Anestesiol,2013,79(12):1415-1422.
[13]Griffiths JD, Barron FA, Grant S, et al.Plasma ropivacaine concentrations after ultrasound-guided transversus abdominis plane block[J].Br J Anaesth,2010,105(6):853-856.
Clinical study of ultrasound-guided continuous transversus abdominis plane block on the efficacy of postoperative analgesia in patients undergoing laparoscopic colorectal surgery
QINChaosheng,LINYunan,LIUJingcheng
(DepartmentofAnesthesiology,theFirstAffiliatedHospitalofGuangxiMedicalUniversity,Nanning530021,China)
Objective To investigate the efficacy of ultrsound-guided continuous transversus abdominis plane block of postoperative analgesia in patients undergoing laparoscopic colorectal surgery. Methods Eighty patients undergoing elective laparoscopic colorectal surgery were randomly assigned to receive continuous transversus abdominis plane analgesia(TAP group)or epidural analgesia(PCEA group), The TAP group received ultrsound-guided continuous transversus abdominis plane blocks on each side postoperatively(a total of 2.5 mg/kg ropivacaine 0.375%)and bilateral lateral transversus abdominis plane catheters that were infused with ropivacaine 0.2% at a rate of 6 to 8 ml/h for 48 h. The PCEA group received an infusion of ropivacaine 0.15% and fentanyl 3μg/mL for 48 h.The pain score of visual analogue scale(VAS) on couging and at rest were evaluated at 2,6,12,24,36,and 48h after operation. The changes of TAP block level were recorded after operation.Surgical outcome measures included time to walk, time to pass flatus, time for removal of the urinary catheter and patient satisfaction at 48 h. Any complications were also recorded. Results The operation time, intraoperative blood loss, intraoperative crystal infusion and the total volume of infusion did not show significant difference between the groups(P>0.05). The volume of colloid fluid infusion in TAP group was less than PCEA group(P<0.05). The procedure time of TAP block was longer than PCEA group(P<0.05).The variability in VAS scores fell over time and the VAS scores were higher on coughing than at rest between two groups postoperatively. However,we found no significant difference in median visual analogue scores both at rest and on coughing(P>0.05)between the TAP group and the PCEA group over time .The lateral-to-medial continuous TAP block covered T9~L1, The abdomen sensory block plane were no significant differences compared with 2 h after surgery over time(P>0.05). Tramadol consumption, time to pass flatus, time to get out of bed and length of hospital stay did not show significant difference between the groups. There was,however, a significant difference between the groups for the time of removal of the urinary catheter(P<0.05). The incidence of naucea,vomiting and sensory disturbance in PCEA group were higher than in TAP group in the first 48 h postoperatively(P<0.05).The rate of incomplete analgesia, analgesic failure, patient satisfaction did not show significant difference between the groups(P>0.05). Conclusions The lateral-to-medial continuous transversus abdominis plane infusion can provide comparable analgesia to epidural infusionin patients after laparotomy colorectal surgery and have less incidence of side-effect.
Ultrasound-guided; Transversus abdominis plane; Nerve block; Laparoscopic; Colorectal surgery
秦朝生(1982~),男,硕士,主治医师,研究方向:临床麻醉。
R 614.2
A
1673-6575(2016)05-0664-05
10.11864/j.issn.1673.2016.05.02
2016-07-22
2016-09-19)
*通讯作者
